Гипоксия плода
Содержание:
Симптомы гипоксии плода
Гипоксия плода что это за явление известно многим будущим мамам. Кислородное голодание – диагноз, которым «пугают» многих беременных. Причем нередко данный диагноз ставится безосновательно, и назначается бесполезное лечение. Давайте определимся с тем как определить гипоксию плода, с помощью каких исследований и руководствуясь какими симптомами.
Заподозрить неладное может сама будущая мама со второй половины беременности, когда она начинает ощущать шевеления малыша. Нужно очень внимательно следить за частотой шевелений. Их должно быть не менее 10 в сутки, не менее 10 серий имеется в виду. Например, ребенок шевелился в течение пары минут – это один эпизод. Потом через час еще пару минут – второй эпизод и т. д. Есть мнение, что учащение шевелений, а также так называемая «икота» ребенка – это и есть симптомы гипоксии плода, однако врачи говорят, что намного показательнее наоборот уменьшение количества шевелений и вообще их отсутствие.
При подозрении на патологию, женщине рекомендуют выполнить КТГ – это абсолютно безболезненная процедура, при которой, с помощью датчика, фиксируют сердцебиение плода. Опытный специалист, сделавший расшифровку, сможет точно сказать, как чувствует себя ребенок. КТГ принято делать не только во время беременности и при подозрении на гипоксию, но и в качестве плановой процедуры во время родов.
Другой способ отследить работу сердца и в целом кровоснабжение в плаценте и пуповине – это допплерография. Выполняется данная процедура на оборудовании для обычного УЗИ, и длится приблизительно столько же.
Также заподозрить неладное по частоте сердцебиения может врач, который прослушивает его через брюшную стенку с помощью акушерского стетоскопа. Приглушенное сердцебиение бывает только в том случае, если плацента располагается по передней стенке. По сердцебиению же можно определить в каком положении находится плод в матке, один ли он там (когда-то таким образом у женщин диагностировали многоплодную беременность). Сердцебиение начинает четко прослушиваться через брюшную стенку со второй половины беременности. Но даже в ее конце у вас вряд ли получится услышать самостоятельно сердцебиение малыша с помощью фонендоскопа. Резкое снижение частоты сердцебиений – такие тоже гипоксия плода признаки имеет. Благо, врач прослушивает сердечко малыша при каждом визите женщины, потому хронический процесс можно заподозрить на ранней стадии.
Кроме того, врачи обращают внимание на заключения УЗИ. Косвенно говорить о гипоксии могут патологии плаценты – ее слишком большая или наоборот слишком маленькая для срока толщина, а также ее отслойки и преждевременное созревание
При таких диагнозах женщин нередко кладут с профилактической целью в стационар.
Также гипоксия плода симптомы дает в случае имеющегося у матери гестоза, сахарного диабета, при сильном кашле (особенно при коклюше), бронхиальной астме, при длительном пребывании в душном помещении, лежании на спине (передавливается полая вена) и т. д.
Последствия гипоксии плода разнятся в зависимости от того – острое это состояние или хроническое. Скажем, при преждевременном созревании плаценты или курении женщины во время беременности, плоду регулярно не хватает кислорода, но нехватка эта не столь явная, чтобы нанести смертельный удар. Дети, длительно страдающие гипоксией внутриутробно, нередко рождаются слабыми, с малым ростом, весом, даже если по срокам доношены. Намного тяжелее гипоксия острая. К примеру, при полной преждевременной отслойке плаценты плод может погибнуть от нехватки кислорода за несколько минут. При отслойке плаценты нарушается связь материнского и детского организмов. При острой гипоксии нужно срочно провести операцию кесарево сечение. Только так есть шанс спасти ребенка.
И если предотвратить острую гипоксию плода порой невозможно, то с хронической можно успешно бороться. Во-первых, необходимо избавиться от вредных привычек и по возможности больше бывать на свежем воздухе. Во-вторых, регулярно посещать врача и делать все необходимые анализы и обследования в нужные сроки. В-третьих, следить за тем, чтобы в пищевом рационе имелось достаточно продуктов, богатых железом (во избежание железодефицитной анемии – частой причины хронической гипоксии плода). И в-четвертых, не забыть рассказать врачу об имеющихся у вас заболеваниях органов дыхания и других хронических заболеваниях различных систем организма, если они имеются.
Стадии гипоксии
В результате недостаточного поступления крови к тканям плода в крови начинает накапливаться углекислый газ. Это приводит к уменьшению рН. Данное состояние называют ацидозом. Кровь становится слишком кислой. В результате ухудшается сердечная деятельность, инактивируются отвечающие за рост плода ферменты. При исследовании функции сердца плода определяется тахикардия и экстрасистолы (внеочередные сердечные сокращения).
В течении хронической гипоксии выделяют три стадии: компенсации, субкомпенсации и декомпенсации. В фазе компенсации никаких нарушений нет, так как они полностью компенсируются внутренними механизмами. Постепенно их резервы истощаются, но критических изменений ещё нет – это фаза субкомпенсации. Если патогенетические механизмы гипоксии не прерваны, она остается тяжелой и длительно сохраняется, наступает фаза декомпенсации, когда организм плода уже не в состоянии поддерживать нормальные метаболические процессы.
Компенсация. Кратковременное состояние гипоксии компенсируется за счет внутренних механизмов плода. Его организм повышает выброс гормонов коры надпочечников. Кроме того, возрастает количество в крови красных кровяных телец, которые переносят кислород. Учащение пульса тоже является компенсаторной реакцией. Чем чаще сокращается сердце, тем сильнее циркулирует кровь, снабжая ткани кислородом. У плода возрастает систолическое артериальное давление. При этом сердечный выброс остается неизменным (во время одного сокращения сердце выбрасывает такое же количество крови, что и обычно). Субъективно женщина может ощутить в этот период возрастание активности плода. В ходе диагностики определяется увеличение частоты дыхательных движений.
Субкомпенсация. Если состояние гипоксии сохраняется длительное время, активируются дополнительные патогенетические механизмы. Активируется анаэробный гликолиз. Это процесс переработки глюкозы без участия кислорода. У взрослого человека он обычно задействуется во время физической нагрузки, когда потребность тканей в кислороде резко возрастает, но дыхательная система не способна обеспечить её в полной мере. Однако для плода это состояние опасно, так как оно ведет к накоплению большого количества молочной кислоты – метаболита, образующегося в процессе анаэробного гликолиза. Это смещает рН крови в кислую сторону.

При длительном кислородном голодании плод уменьшает кровоснабжение менее важных для выживания органов. Происходит ухудшение циркуляции крови в коже, кишечнике, печени и почках. При этом поддерживается адекватная перфузия миокарда, головного мозга, надпочечников (у плода это один из важнейших органов, вырабатывающих большое количество гормонов). Однако в результате перераспределения кровотока по центральному типу в периферических тканях продолжает накапливаться молочная кислота, и метаболический ацидоз (закисление крови) усугубляется. Со временем двигательная активность плода уменьшается. В ходе диагностики определяется сниженная частота сердечных сокращений. Уменьшается и число дыхательных движений.
Декомпенсация. Если гипоксия тяжелая, и продолжается долго, со временем истощаются надпочечники. Уменьшается выработка гормонов как мозгового вещества, так и коры. Клинически это проявляется снижением артериального давления, дальнейшим уменьшением частоты сердечных сокращений. Из-за продолжающегося снижения рН крови увеличивается проницаемость сосудистой стенки. Это приводит к тому, что жидкость выходит из сосудов в ткани. В результате кровь становится слишком густой, эритроциты склеиваются, внутри артерий и вен формируются тромбы.
Нарушается и электролитный обмен. В крови становится слишком много калия, но мало магния и кальция. В итоге может развиться ДВС-синдром. Это состояние, при котором вначале образуется большое количество тромбов, а затем свертывающая система крови истощается, что чревато кровоточивостью сосудов.
Наиболее опасным проявлением декомпенсированной формы гипоксии плода остается гипоксическая энцефалопатия. Она развивается, когда кислорода не хватает для адекватного кровоснабжения головного мозга. Причины этого состояния:
- снижение артериального давления;
- спазм сосудов;
- перекрытие их просвета образовавшимися внутрисосудистыми тромбами;
- застой венозной крови в головном мозге и его отёк;
- нарушение электролитного обмена;
- мелкие кровоизлияния в ткань мозга в случае развития ДВС-синдрома.
Возможны необратимые повреждения головного мозга, которые в дальнейшем скажутся на нервном, интеллектуальном и психическом развитии ребенка.
Мероприятия для восстановления здоровья ребенка
В дальнейшем перенесший внутриутробную гипоксию малыш должен постоянно состоять на учете у невролога, чтобы врач имел возможность вовремя замечать патологии в физическом и психическом развитии и назначать необходимую терапию, поскольку состояние длительного кислородного голодания способно вызвать различные отклонения и отставания в развитии малыша. Чтобы этого избежать, потребуется регулярно оценивать его здоровье и проводить при необходимости соответствующее лечение. Чтобы помочь новорожденному малышу справиться с последствиями гипоксии, родители должны обеспечить спокойную атмосферу дома, комфортный температурный режим, защитить от перегрева и переохлаждений. Не стоит туго пеленать ребенка, нужно дать ему возможность больше двигаться. Большим плюсом является грудное вскармливание, теплые ванночки с успокаивающими травами, специальный массаж и гимнастика, применять которую детский врач должен научить маму. Это нужно делать ежедневно в течение 2-3 лет.

По показаниям желательно проконсультироваться с врачом-остеопатомСамолечение абсолютно недопустимо!
Лечение

Лечение внутриутробной гипоксии направлено на устранение основной причины заболевания. При устранении негативных факторов, которые воздействую на организм ребенка, можно облегчить протекание беременности и некоторых симптомов, сопутствующих кислородному голоданию.
Также врачи могут назначить физиотерапевтические процедуры – диаметрия, индуктотермия, оксигенотерапия, ультрафиолетовое облучение, инъекции глюкозосодержащих препаратов внутривенно. Комплексный подход в лечении имеет больше преимуществ, чем устранение определенного симптома или причины патологии.
Диагностика
Выявить начало гипоксии возможно при плановом осмотре беременной – плохие анализы (низкий гемоглобин – первый симптом дефицита кислорода в крови у матери) или жалобы женщины на снижение активности плода. После чего происходит более тщательный осмотр с целью распознать наличие кислородного голодания у эмбриона.
Первым этапом является опрос будущей мамы:
- возраст женщины;
- анамнез заболеваний;
- текущее состояние, наличие нестандартной симптоматики;
- предыдущие беременности — течение и исход;
- вредные привычки, образ жизни;
- условия работы.
Далее доктор меряет окружность живота, сопоставляет с весом и ростом матери. Изучает анализы и назначает дальнейшие инструментальные методы диагностики.
Кардиотокография
Метод позволяет высчитывать сердечные сокращения плода, а также следить за его активностью, фиксировать влияние движений матери на малыша.
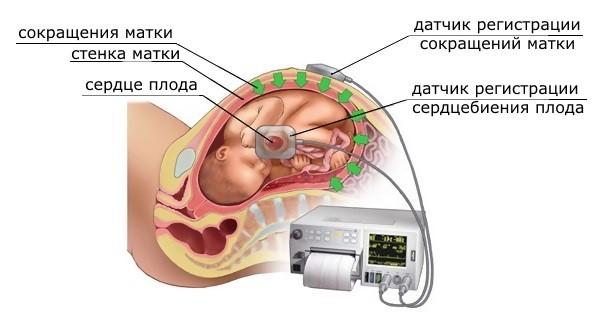
Принцип работы аппарата КТГ
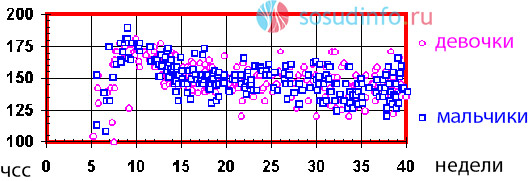
Результаты исследования для здорового плода:
- сокращения сердца от 120 до 160 ударов в течение минуты;
- сердцебиение усиливается при активности эмбриона или резком движении беременной;
- отсутствует замедление сердечных сокращений.
При гипоксии плода результаты кардиотокографии будут иметь следующие особенности:
- сильно замедленное или, наоборот, ускоренное сердцебиение;
- сниженная двигательная активность эмбриона;
- наблюдаются частое уменьшение ритма сердца.
На видео подробнее рассказано о КТГ. Автор TUTTA. TV.
Допплерометрия
Один из видов ультразвуковой диагностики, при котором оцениваются сосуды и состояние кровотока в матке, плаценте и пуповине. Результатом исследования является допплерограмма, построенная на основании анализа разницы частот между посланными и отраженными сигналами от движущихся эритроцитов крови. Диагностика данным методом наиболее информативна на сроке 21-22 недели беременности.
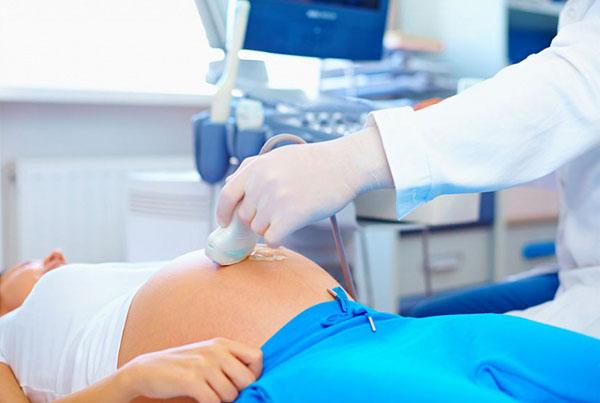
Допплерометрия
Амниоскопия
Данный метод используется исключительно с 37 недели беременности, так присутствует высокий риск преждевременных родов. Женщина располагается в гинекологическом кресле, наружные и внутренние половые органы обрабатываются антисептиком. Через шейку внутрь матки вводится амниоскоп, с его помощью доктор исследует состояние околоплодных вод, наличие в них примесей.
Подсчет шевелений плода
Существует также тест Пирсона. При котором наблюдать нужно с момента пробуждения и до момента сна. Например, возьмем промежуток с 9 утра и до 9 вечера. Если в этот период вы ощутили менее 10 сессий шевелений (они могут длиться по пару минут), то нужно обратиться к доктору.
Ультразвуковое исследование (УЗИ)
Для диагностики гипоксии УЗИ может применяться после 20 недель беременности. На этом сроке возможно исследовать артерии в матке и выявить нарушения в работе кровотока с плацентой на ранней стадии. И также УЗИ применяется для определения структуры плаценты и уровня околоплодных вод.
УЗИ во время беременности
Лечение Гипоксии плода:
Хроническая гипоксия
Лечение хронической гипоксии плода должно быть комплексным (из нескольких составляющих). Лечат основную болезнь матери, которая привела к нехватке кислорода у плода. Также нужно провести терапию для нормализации кровообращения плаценты. Беременная должна соблюдать постельный режим, поскольку он способствует улучшению кровообращения матки.
Врачи приписывают женщине лекарства для снижения сократительной способности матки:
- свечи с папаверином
- таблетки но-шпы
- гинипрал (длительные внутривенные вливания)
- бриканил
Следует включить в комплексную терапию метода для уменьшения вязкости крови. Это позволяет снизить склонность к формированию тромбов, а также способствует восстановлению обращения крови в небольших сосудах. Благодаря таким механизмам улучшается доставка кислорода плоду через плаценту матери. Эффективны такие препараты:
- курантил
- реополиглюкин
- аспирин в очень низкой дозировке
Для лечения хронической гипоксии плода важен прием липостабила или эссенциале-форте, которые улучшают проницаемость клеток для кислорода. Также врачи могут назначить средства для улучшения обмена веществ в клетках:
- аскорбиновая кислота
- витамин Е
- растворы глюкозы
- глутаминовая кислота
При неэффективности комплексного лечения или при выраженной хронической или острой гипоксии после достижения плодом жизнеспособности проводят экстренное родоразрешение. Почти всегда применяется метод кесаревого сечения.
Стоит отметить, что при соблюдении постельного режима лучше, чтобы мать соблюдала позу на левом боку, которая называется иногда «позой крокодила». Это нужно, чтобы исключить синдром нижней полой вены. Также для лечения применяется оксигенотерапия.
Врачи могут назначить внутривенное введение 10% раствора глюкозы в количестве 500 мл плюс 10ЕД инсулина плюс 100 мг кокарбоксилазы плюс 10 мл 5% аскорбиновой кислоты. Такие инфузии проводят на протяжении 5-8 суток.
Внутривенно вводят препараты для улучшения маточно-плацентарного кровообращения: сигетин (2 мл-1%), эуфиллин (10 мл-2,4%), курантил (2 мл-0,5%), АТФ (2 мл-1%). Препарат Реополиклюкин вводится по 200 мл капельно внутривенно. Эффективны токолитики, в частности при повышенной возбудимости матки и недоношенной беременности. Внутривенно капельно вводят 25% в 5% растворе глюкозы 10 мл или или алупент (0,5 мг) в 5% растворе глюкозы. Курс составляет от 2 до 6 суток, далее введение продолжается внутримышечно, или назначают таблетки.
Лечение острой гипоксии плода
Беременная должна занимать положение на левом боку, как уже было отмечено. Рекомендуются длительные ингаляции чистого увлажненного О2 через герметично укрепленную маску. Внутривенно вводят глюкозы плюс инсулин плюс раствор аскорбиновой кислоты плюс кокарбоксилазу. Внутривенно медленно вводят 2,4% раствора эуфиллина в количестве 10 мл плюс 2 мл 1% сигетина + АТФ (2 мл — 1%). Также могут назначить внутривенное ведение 10 мл 10% раствора глюконата Са или капельное введение гидрокарбоната Na 5% в количестве от 60 до 80 мл.
Если внезапно развилась брадикардия плода, роженице вводят 0,3% мл в/в или 0,7 мл п/к 0,1% раствора атропина сульфата. При доступности предлежащей части вводят подкожно плоду атропин сульфат (0,1 мл -0,1%). Если нет эффективно от выше перечисленных методов, необходимы срочные роды, иначе плод умрет нерожденным.
Правила хранения
Гипоксия плода: причины
бронхиальной астмыбронхита
- внутриутробное инфицирование;
- продолжительное давление на головку в момент родов;
- врожденные пороки развития;
- гемолитические заболевания.
Заболевания и состояния матери
Физиологическая перестройка
- Повышается частота сердечных сокращений, склонность к свертываемости крови. На 30-40% увеличивается объем циркулирующей крови в сосудах.
- Понижается сила сердечных сокращений, уменьшая приток крови к матке.
- Ослабляются стенки вен под воздействием прогестерона — гормона, который обеспечивает вынашивание беременности, расслабляя мышцы матки.
- Мышца, разделяющая брюшную и грудную полость (диафрагма), на последних месяцах беременности поднимается выше за счет роста плода и повышения давления в брюшной полости.
- Матка по мере своего роста давит на вены в малом тазу, по которым кровь возвращается от ног, затрудняя ее отток.
Железодефицитная анемия эритроцитованемииПоражения сердечно-сосудистой системы
- Врожденные и/или приобретенные пороки сердца и сосудов. При тяжелых пороках беременность противопоказана, поскольку возможна гибель будущей матери.
- Миокардит (воспаление сердечной мышцы) и эндокардит (воспаление внутренней оболочки сердца) — тяжелые состояния, которые являются осложнениями других заболеваний (инфекционных, аутоиммунных).
- Варикозное расширение вен и тромбофлебит (воспаление вен).
- Повышение артериального давления, стенокардия и другие.
Заболевания органов дыханияхроническая обструктивная болезнь легкихИзменение гормонального балансасахарном диабетещитовидной железыКурениеСтресс, недосыпание и психоэмоциональное напряжениестрессакортизолаВнутриутробная инфекцияИнфекционные заболеваниябактериямивирусамигрибкамимикоплазмацитомегаловирускраснухигриппастрептококкистафилококкиотекаинтоксикацияОтравления и интоксикациирвотыпоносаповышается температураотравленииПатология со стороны маткиЭндометриозПодробнее об эндометриозеАномалии строения матки:

Нарушение маточно-плацентарного кровотока
Эклампсия или преэклампсиягестозтоксикозартериальное давлениеПреждевременная отслойка плацентыотслойкегематомаматочное кровотечение Нарушение прикрепления плаценты — предлежание плацентыПереношенная беременность или преждевременное старение плаценты
Нарушение прикрепления плаценты — предлежание плацентыПереношенная беременность или преждевременное старение плаценты Аномалии пуповиныпуповинабеременностиАномалия плацентыИнфаркт плаценты
Аномалии пуповиныпуповинабеременностиАномалия плацентыИнфаркт плаценты
Особенности течения и осложнения настоящей беременности
Угроза преждевременных родовИстинный повышенный тонус маткиМногоплодная беременностьМаловодие или многоводие
Заболевания и состояния плода
Несовместимость группы крови и/или резус фактора матери и плодаАномалии развития и/или наследственные заболевания у плода
Гипоксия плода во время родов или асфиксия новорожденного
родовАспирацияПреждевременные родыНарушения родовой деятельности
- Некоординированная родовая деятельность — спастические, беспорядочные и болезненные сокращения мышц матки во время схватки. Раскрытие шейки матки замедлено.
- Слабая родовая деятельность — мышечные сокращения матки не обладают достаточной силой и продолжительностью, промежутки между схватками увеличены, раскрытие шейки замедлено.
- Бурная родовая деятельность — сокращения мышц матки во время схваток или потуг частые и сильные (через 1-2 минуты). Возможны стремительные роды — в течение 1-3 часа, или быстрые — до 5 часов.
- Тетанус матки — мышцы матки напрягаются в момент схватки и не расслабляются, приводя к замедлению или прекращению родов.
Наложение акушерских щипцов, длительное стояние головки плода в родовых путях матери в одной плоскостиголовной мозг
Патогенез (что происходит?) во время Гипоксии плода:
Устойчивость плода к гипоксии определяется большим минутным объемом сердца, достигающим 198 мл/кг (у новорожденного 85 мл/кг, у взрослого человека 70 мл/кг); увеличением ЧСС до 150—160 в минуту; значительной кислородной емкостью крови плода (в среднем 23%); фетальным гемоглобином. К последнему присоединяется кислород за короткое время, а потом переходит тканям, потому в единицу времени ткани получают довольно много кислорода. Процент фетального из всего гемоглобина составляет около 70% в эритроцитах плода.
Плод от нехватки кислорода защищен строением сердечно-сосудистой системы плода. В ней есть 3 артериовенозных шунта: венозный проток, межпредсердное овальное отверстие, артериальный проток. Из-за соединения артерий и вен в органы плода поступает смешанная кровь. Потому рО2 у плода снижается медленнее, чем у взрослого человека, если развивается состояние гипоксии. Больше, чем новорожденный ребенок, плод применяет анаэробный гликолиз. За счет чего он обеспечен серьезными запасами гликогена, пластических и энергетических продуктов обмена в жизненно важных органах. При этом развивается метаболический ацидоз, из-за чего плод еще более устойчив к кислородному голоданию. Такие защитные механизмы предусмотрены природой.
Если нехватка кислорода по каким-то причинам произошла, сначала усиливаются функции мозгового и коркового слоев надпочечников плода, выработка катехоламинов и других вазоактивных веществ. Это приводит к тахикардии, повышается тонус периферических сосудов. Это, в свою очередь, приводит к централизации и перераспределению кровотока:
- усиливается кровообращение в головном мозге
- снижается кровоток в легких, кишечнике, почках, коже, селезенке
- возникает ишемия выше перечисленных органов
- увеличивается минутный объем сердца
- усиливается кровообращение в надпочечниках, плаценте
При ишемии кишечника у плода может произойти раскрытие анального сфинктера и выход мекония в околоплодные воды. Далее долго длящаяся тяжелая гипоксия вызывает резкое угнетение большинства функциональных систем плода – это в основном надпочечники. Потому снижается уровень кортизола и катехоламинов в крови. Угнетаются жизненно важные центры плода, происходит снижение артериального давление, уменьшается частота сердечных сокращений.
Также в патогенезе играют роль выраженные нарушения в системе микроциркуляции. Снижается тонус артериол и прекапилляров, что приводит к расширению сосудов. Увеличивается объем сосудистого русла, потому замедляется кровоток, в крайней форме это может привести к стазу. Из-за снижения скорости кровотока и появления ацидоза становится выше вязкость крови, агрегационная активность клеток крови и коагуляционный потенциал с развитием ДВС-синдрома, уменьшением газообмена в тканях плода.
Согласно исследованиям последних лет, в патогенезе нарушений при гипоксии плода играет роль оксид азота. Это универсальный регулятор тонуса сосудов, который вырабатывают клетки эндотелия (в том числе в пуповине и амнионе). Оксид азота является вазодилататором, он тормозит процесс объединения тромбоцитов и предотвращает их прилипание к сосудистой стенке.
Нарушения клеточного питания сосудистой стенки вызывает повышение ее проницаемости. Из сосудистого русла выходят жикная кровь частично и форменные элементы. Данные изменения приводят к появлению:
- гемоконцентрации
- гиповолемии
- диапедезных кровоизлияний в органы
- отеку тканей
- массивным кровоизлияниям в жизненно важные органы плода (в некоторых случаях)
Кислородная недостаточность приводит к изменениям метаболических процессов, в результате чего в организме накапливается всё больше недоокисленных продуктов обмена. В спецлитературе это называется патологическим метаболическим или респираторно-метаболическим ацидозом. Тяжелая и длительная гипоксия плода проходит с активацией перекисного окисления липидов, при этом высвобождаются токсичные радикалы, которые оказывают угнетающее действие на ферментативные реакции, нарушают структурно-функциональные свойства клеточных мембран, снижают активность дыхательных ферментов, повышают проницаемость мембран.
Меняется баланс ионов калия, которые выходят из клеточного пространства, обусловливая гиперкалиемию. Последняя вместе с ацидозом и гипоксией имеет место в структуре развития перевозбуждения парасимпатической нервной системы и развитии брадикардии у плода. Выше описанные значительные изменения макро- и микрогемодинамики, метаболизме приводят к тому, что в тканях жизненно важных органов плода развиваются некрозы и ишемия. В первую очередь это происходит в надпочечника и в центральной нервной системе.