Причины белого осадка в моче у ребенка
Содержание:
- Что нужно знать?
- Урина с осадком
- Возможные причины
- Помутнела моча у ребенка: что делать родителям
- Причины появления мутной мочи у ребенка
- Симптомы и лечение
- Другие особенности появления помутнения мочи у детей
- Причины помутнения мочи
- Методы лечения болезней, сопровождающихся помутнением мочи
- Причины появления мутной мочи
Что нужно знать?
Следует учитывать, что, моча, попадая на открытый воздух, становится мутной. Если через некоторое время после мочеиспускания отмечается помутнение мочи в горшке, то это не признак заболевания. Моча в окисленной среде теряет прозрачность.
Правила сбора мочи на анализ
При сборе мочи на анализ требуется соблюдать правила, которые обеспечат достоверность результатов анализа и избавят от лишних волнений:

- подготовку к сбору мочи начинают за 1-2 дня. Из рациона исключают продукты, имеющие в составе красители как искусственные, так и натуральные (черника, морковь, апельсин, свекла, шпинат), иначе моча изменит свой цвет;
- урина собирается в стерильную посуду, лучше всего взять специальный контейнер для сбора биологических жидкостей. Для грудных детей используют специально разработанные мочеприемники, они имеют разную форму для мальчиков и девочек;
- собирается утренняя моча, после последнего мочеиспускания должно пройти 5 часов;
- первую порцию мочи сливают, вторую порцию помещают в контейнер;
- емкость нужно плотно закрыть и доставить в течение 2 часов в лабораторию, иначе результат может быть искажен.
Профилактические меры
Существует целый ряд предупредительных действий, которые помогут избавить ребенка от проблем с помутнением мочи, а родителей от волнений:
разумное питание, согласно возрасту. Лучше отказаться от продуктов с содержанием химических красителей, добавок. Пища по возможности должна быть натуральной. Обязательно сбалансированное употребление мясных, молочных, растительных продуктов. Не стоит увлекаться употреблением молочных продуктов с высоким содержанием жира. Родителям лучше избавить детей от «взрослой» еды: жареной картошки, сала, майонеза и подобного;
гигиена половых органов
Особенное внимание нужно уделять гигиене девочек. Прием лекарственных средств только по назначению врача
Выбирать витаминные комплексы необходимо после консультации с педиатром. Следовать запрету, не купаться в грязных водоемах. Избегать переохлаждений;
своевременно лечить воспалительные заболевания, в том числе кариес. Хронический очаг воспаления в организме, где бы он не находился, становится источником инфекции. Через кровь и лимфу инфекция может распространяться по всему организму, поражая здоровые ткани;
правильный питьевой режим. Ребенок должен получать достаточное количество чистой питьевой воды в сутки. Детей до 6 месяцев, если они находятся на грудном вскармливании, не рекомендуется допаивать. После введения прикорма количество воды рассчитывают по 50 мл на 1 кг веса, учитывая объем жидкой пищи. Дети от года до трех нуждаются в 500-800 мл воды в сутки, при этом объем жидкой пищи, напитки, чай, соки не учитываются. Далее от 3 лет и старше объемы рекомендуемого количества воды постепенно увеличиваются до 2 литров к 14 годам. Поить здорового ребенка насильно не стоит, нужно чаще предлагать попить. Организовать быт так, чтобы он имел возможность самостоятельно напиться, когда захочет;
своевременное посещение педиатра при изменении в состоянии ребенка: повышении температуры, изменение цвета мочи, слабость, сонливость. При ухудшении самочувствия заниматься самолечением, тянуть с визитом к врачу опасно.
Урина с осадком

Моча с хлопьями и осадком сигнализирует о появлении белковых соединений. По нормам допускается лишь незначительное количество белка. Белок в моче называется медицинским термином — протеинурия. Становится причиной неправильной работы почек и мочеполовой системы в целом. В некоторых случаях выявление белка не говорит о болезни, а связано с избыточными нагрузками на организм:
- переохлаждением;
- стрессовыми состояниями;
- депрессией;
- чрезмерными физическими нагрузками.
Увидев осадок в горшке, не следует сразу сильно переживать, вспомните о введении в рацион малыша новой пищи. Если общее состояние ребенка не нарушено, аппетит присутствует, поведение не изменилось, то в скором времени все придет в норму. Организму нужно время привыкнуть к новой еде. Когда изменения в моче сопровождаются симптомами общей интоксикации, необычным поведением, необходимо направление на анализ, чтобы не упустить начало заболевания.
Возможные причины
Цвет мочи меняется, как только в организме запускается воспалительный процесс. Вид урины во многом зависит от концентрации выводимых организмом веществ, таких как соли или пигменты. В норме причинами изменения цвета выводимой жидкости могут стать разные факторы.
Это зависит от:
- количества растворенных в моче веществ;
- физической активности малыша;
- его состояния в данный момент;
- питьевого режима.
Мутная моча у ребенка 2 года жизни, а также младше или старше, бывает сразу после сна
Обычно врачи советуют не обращать внимание на это или понаблюдать за ребенком в течение дня. Если кроме изменения цвета, у ребенка болит живот или имеются другие симптомы, возможно, он заболел
Взрослые должны обращать внимание на цвет мочи малыша, чтобы своевременно заметить и устранить возникшие проблемы. Для этого достаточно 1 раз в день собирать мочу и сливать ее в специальный контейнер для оценивания цвета
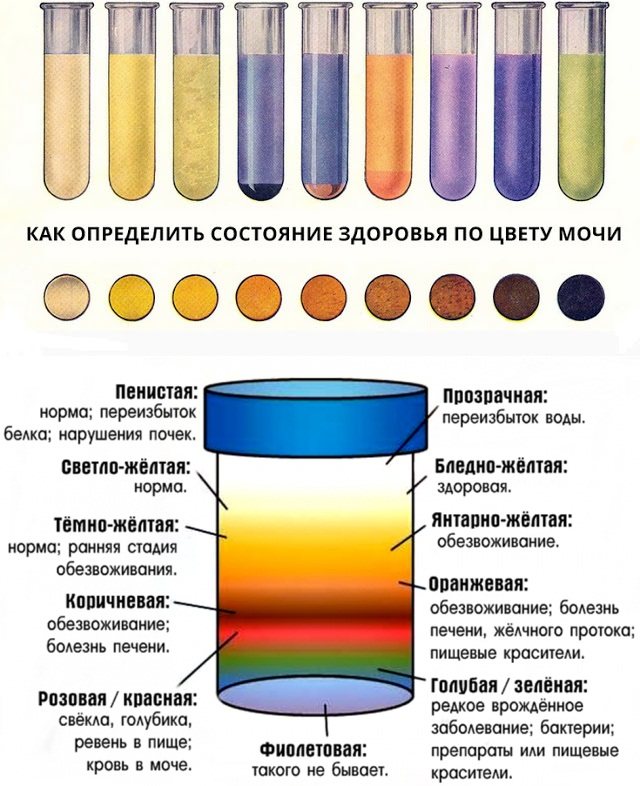
Мутная моча у ребенка может иметь разные оттенки цвета
Мутность и изменение цвета мочи у детей, которым 2 года или больше, может сигнализировать о:
- заболевании, развивающемся во внутренних органах;
- реакции на принимаемые лекарства;
- влиянии внешней среды.
Среди факторов, оказывающих влияние на окраску выводимой жидкости, можно выделить:
- продукты, которыми питается ребенок;
- лекарства, принимаемые им;
- количество употребляемой питьевой воды.
Мочевая жидкость может изменить оттенок в результате влияния таких факторов, как:
- нарушения обменных процессов в организме;
- показатель того, что ребенок растет: чем он старше, тем темнее будет моча;
- части суток. Цвет урины утром более насыщенный.
К причинам изменениям цвета мочи относятся:
- темный цвет урины во время утреннего туалета. Однако если в течение дня оттенок жидкости приходит в норму, не нужно беспокоиться;
- употребление продуктов с высоким красящим эффектом. К ним относятся свекла, тыква, морковь;
- недостаток жидкости, поступающей в организм. Это может вызвать обезвоживание и интоксикацию организма, ведь вредные вещества выводятся не в полном объеме;
- слишком высокая внешняя температура воздуха;
- прием отдельных видов лекарств, способных окрашивать мочу при выделении из организма;
- употребление комплексов витаминов, в состав которых входят витамины В, С.
На цвет мочи оказывают влияние и некоторые болезни, которые имеются в организме ребенка:
инфекции мочеполовой системы. При этом возможно появление в выделяемой жидкости частичек крови. Это говорит о начавшемся воспалении мочевого пузыря и почек.
Помутнела моча у ребенка: что делать родителям
Мутная моча у ребенка нередко свидетельствует о том, что в организме присутствуют какие-то изменения или нарушения. Причины могу быть вполне естественными и не нести вреда малышу. Но если ситуация повторяется постоянно, а самочувствие маленького человечка ухудшается, требуется обращение к педиатру.
Нормальный вид мочи в детском возрасте
Оттенок биологической жидкости должен быть светло-желтым. Менять его могут некоторые продукты, но это не несет вреда здоровью. Отсутствие цвета может также свидетельствовать об опасных нарушениях метаболизма.
Если такие изменения присутствуют у новорожденных, то это является вариантом нормы, так как происходит настройка работы всех органов. Но если наблюдаются другие подозрительные симптомы, то лучше обратиться к врачу.
У младенца моча не имеет запаха. Он появляется с возрастом, когда малыш переходит на смешанное питание.
Важно знать! У здорового человека жидкость прозрачная и при взбалтывании дает пену, которая быстро исчезает. Если этого не происходит, возможно, в организме развивается какая-то болезнь.
Причины появления мутности
Если мутная моча у грудничка является вариантом нормы, то у детей постарше это может быть симптомом патологии. Но лечение нужно начинать после определения точной причины изменения состава жидкости. Если ребенок весел и его больше ничего не беспокоит, то переживать не стоит. Чтобы заметить проблему, нужно понаблюдать за малышом несколько дней.
Патологии
Если в моче присутствуют белые хлопья, мутный осадок, нужно проконсультироваться с педиатром. Спровоцировать такие изменения могут следующие причины:
- вирусные заболевания, инфекции дыхательных путей, при которых повышается температура;
- психологический стресс или значительная физическая нагрузка;
- травма внутренних органов;
- воспалительный процесс;
- обезвоживание;
- патологии мочевыделительной системы или почек;
- сильный ожог;
- избыток соляных кристаллов;
- проблемы с печенью;
- развитие сахарного диабета;
- острый аппендицит;
- дисбактериоз кишечника.
Внимание! Часто родители стараются накормить ребенка витаминами, не подозревая, что их избыток также опасен для здоровья, как и недостаток.
Неопасные факторы
Мутную мочу у ребенка 3 года могут вызвать погрешности в питании, ротавирус, отравление. Однако существуют вполне безопасные причины:
- Некоторые продукты (мутнеть биологическая жидкость может при чрезмерном употреблении помидоров, молочных изделий).
- Неправильный сбор анализа или недостаточная гигиена, применение нестерильной посуды.
- Съедание мучных или сладких изделий перед исследованием.
- Злоупотребление белком (переедание мясных продуктов).
- Продолжительный контакт собранного материала с окружающей средой.
- Чрезмерное употребление некоторых лекарственных препаратов.
- Воздействие низкой температуры (хранение материала ночью в холодильнике, чтобы утром сдать).
У ребенка мутная моча с осадком нередко появляется после введения прикорма. Организм только начинает привыкать к новой пище, подстраивать все системы под нее, поэтому такая реакция является нормальной.
Симптомы, которые настораживают
Если биологическая жидкость становится мутной, имеет неприятный запах, а мальчик или девочка будет чувствовать себя плохо, нужно срочно вызывать врача. Повышенного внимания родителей требуют следующие признаки:
- боль внизу живота и спины;
- повышение температуры и лихорадка;
- утрата аппетита, тошнота и рвота;
- резкий запах ацетона;
- бессонница;
- появление отеков, особенно утром;
- изменение оттенка жидкости: она становится коричневой, зеленой или ярко-оранжевой;
- слишком частое, затрудненное мочеиспускание;
- образование пены, которая долго не исчезает.
Важно знать! Присутствие такой симптоматики длительное время или ее яркая выраженность требуют пристального внимания специалистов. Показать больного нужно не только педиатру, но и урологу, нефрологу и другим врачам
Насторожиться также нужно, если малыш долго не может сходить в туалет.
Причины появления мутной мочи у ребенка
Возможные причины – попадание в мочу пластов эпителия из наружных половых органов, что чаще происходит у особей женского пола.
Если перед сбором материала не были проведены гигиенические процедуры, то поступление в него клеток эпителия, слизи и бактерий из влагалища может изменить его прозрачность. Однако нарушения этого показателя могут быть спровоцированы патологическими изменениями в мочеполовой системе. Если отклонения наблюдаются несколько дней подряд, в урине присутствуют хлопья, тяжи слизи, нити, необходимо скорее обратиться к врачу и сдать анализы. Педиатры утверждают, что не во всех случаях изменение показателей свидетельствует о серьезных патологиях в растущем организме.
Однако при помутнении, осадке необходимо обращаться к врачу, чтобы установить, норма это или отклонение
Сперва необходимо обратить внимание на срок хранения собранного материала. В норме урина здорового малыша помутнеет только спустя какое-то время: в осадок выпадут минеральные соли, она кристаллизуется
Поэтому для анализа необходимо собирать только свежую утреннюю мочу. Но если родители заметили, что собранный утром материал отличается от нормы, можно заподозрить некоторые расстройства в функционировании организма, в частности заболевания мочеполовой системы.
Основные провоцирующие факторы:
-
Обезвоживание, или дегидрация организма. Нарушение водного баланса довольно часто случается
в жаркое время года, особенно при длительном пребывании на улице. Также такое происходит при жидком стуле, рвоте, например, при отравлении. Причиной может быть банальное нарушение питьевого режима, то есть родители дают ребенку слишком мало жидкости; - Резкое изменение рациона. В таком случае меняется и цвет, и состав урины. Например, если малыш скушал свеклу, то моча может стать оранжевой или розовой;
- Простудные заболевания, сопровождающиеся подъемом температуры тела. В данном случае лечение симптоматическое, направленное на купирование признаков простуды. Терапия назначается участковым педиатром;
- Сильный ожог, который сопровождается выводом продуктов распада тканей через мочевыделительную систему. Лечение зависит от его степени, тяжести состояния малыша и т. д.;
- При воспалительных заболеваниях почек и других органов мочевыделительной системы, которые сопровождаются попаданием клеток крови в урину (лейкоцитов и эритроцитов);
- Паренхиматозная желтуха – состояние, возникающее при гепатите. Моча становится мутной, может стать темно-коричневого цвета;
- Печеночная колика или механическая желтуха. Цвет изменяется до желто-зеленого, также наблюдается помутнение.
Симптомы и лечение
Основные признаки, сопровождающие инфекционные заболевания мочевыводящих путей:

- мутная моча;
- дискомфорт в нижней части живота, области поясницы;
- болезненность во время мочеиспускания;
- повышение температуры;
- лихорадка, озноб;
- в моче появляются посторонние примеси: кровь, осадок, «хлопья», гной;
- белки глаз и оттенок кожи изменяются с привычного на жёлтый;
- моча приобретает неприятный запах;
- ребёнок беспокойный, плаксивый;
- снижается аппетит, ухудшается сон;
- развивается рвота;
- нарушение стула (диарея);
- появляется слабость, ребёнок вялый.
Рекомендации для восстановления качества мочи при отсутствии бактериальной инфекции:
достаточно нормализовать питьевой режим;
придётся изменить рацион (отказаться от полуфабрикатов, сладкой газировки, наименований с консервантами и красителями);
важный момент – употребление витаминно-минеральных комплексов согласно нормам для определённого возраста;
если помутнение мочи возникло на фоне приёма антибиотиков, то по окончании курса терапии важно принимать пробиотики, пить достаточно жидкости для выведения избытка накопленных лекарств из организма.
Терапия патологических процессов зависит от диагноза, поставленного нефрологом или урологом. Во время лечения важны советы опытного педиатра и гастроэнтеролога, если инфекция мочевыводящих путей развилась на фоне проникновения кишечной палочки, условно-патогенных бактерий, населяющих желудочно-кишечный тракт.
Основные группы препаратов для купирования воспалительного процесса:
- антибиотики. Детям подходит Ампиокс, Карбенициллин, Ампициллин, препараты группы цефалоспоринов. В раннем возрасте сильнодействующие составы – аминогликозиды не назначают;
- диуретики (мочегонные лекарства). Фуросемид, Диакарб, Гипотиазид, Верошпирон. Природные диуретики: арбуз, клюквенный морс, чай из листьев брусники, укропная вода;
- общеукрепляющие составы, витаминно-минеральные комплексы;
- препараты, растворяющие соли. Канефрон (драже с 6 лет), Блемарен (с 12 лет), Уролесан (сироп – с 1 года, капсулы и капли – с 7 лет);
- спазмолитики. Масло из плодов фенхеля, укропная вода, М-холиноблокатор прифиния бромид, мятный чай, Платифиллин;
- анальгетики. Парацетамол, Панадол, Ибупрофен, Нурофен.
Другие особенности появления помутнения мочи у детей
Приобретение мутной консистенции внутренней жидкости не всегда носит патологический характер. Если ребенок мочится в стерильную емкость для сбора анализов, но при этом контейнер не закрывается крышкой герметично или стоит вовсе открытый, то происходит реакция с кислородом.

Благодаря контакту с воздухом и при пониженной температуре изменяется внутренняя консистенция урины и выпадает сильный осадок, что и пугает родителей. Поэтому при сборе жидкости на анализы требуется, чтобы емкость сразу закрывалась и направлялась в лабораторию не позднее, чем через 2 часа после сбора.
Также выделяют другие причины мутноватой урины:
- Выявление в жидкости повышенного уровня фосфатов. Они появляются в организме из-за насыщения ребенка молочными продуктами, свежими овощами, фруктами.
- Превышение объема уратов в несколько раз. Характерно для малыша, налегающего на мясные продукты.
- Проявление оксалатов в выделениях. На уровень влияет частое употребление зеленых овощей, яблок или концентрированных соков.
Не стоит пренебрегать здоровьем малыша, не придавать значения отсутствию прозрачности в моче. Лучше провести проверку и пройти анализы. Если у ребенка имеется недуг, то его лучше вылечить, чем провоцировать патологию трансформироваться в хроническую стадию.

Кроме этих причин возможно проявление и других патологических ситуаций, провоцирующих изменение оттенка и приобретение осадка в выделениях.
Влияние антибиотиков
При различных заболеваниях врачи прибегают к назначению антибактериальной терапии. Применение антибиотиков приводит к серьезной нагрузке на организм малыша. При терапии лекарствами воздействие происходит не только на патогенные микроорганизмы, но и на полезную микрофлору желудка.
Лечение антибиотиками серьезно воздействует на печени и почки. Внутренние органы усиленно работают, чтобы полностью вывести антибактериальные средства из организма. Благодаря этому моча становится интенсивно желтого оттенка с хлопьями. Иногда урина приобретает специфический аромат, отдающий лекарственными препаратами.

Последствия заболеваний
При развитии заболеваний почек главным признаком, сигнализирующим о патологии, является моча. Выделяют следующие недуги, которые воздействуют на консистенцию урины:
- Пиелонефрит – при воспалении ощущается болезненность в области поясницы. Присутствуют такие симптомы, как рвота, температура, озноб, что говорит о признаках интоксикации.
- Мочекаменная болезнь – наблюдается присутствие камней в любой части мочевыводящей системы. Боль локализуется в нижней части живота и пояснице.
- Цистит – воспаление приводит к помутнению и выпадению специфического осадка.
- Уретрит провоцируется бактериями и вирусами, попадающими в мочеиспускательный канал. В результате протекающего воспалительного процесса происходит видоизменение тона мочи вплоть до присутствия кровяных выделений.

Не всегда недуг может протекать в острой форме. В некоторых ситуациях о наличии патологий почек свидетельствует только отсутствие прозрачности в выделяемой жидкости.
О чем говорит вечернее помутнение мочи
Если мутная моча возникает вечером, то это не повод для беспокойства. Такое состояние может наблюдаться и у полностью здоровых малышей. Это обусловлено физическим или эмоциональным переутомлением. Поэтому необходимо дать ребенку хорошо отдохнуть перед новым днем.
Влияние отравления
При отравлении у детей наблюдается сильное обезвоживание организма из-за проявляющейся диареи и обильной рвоты. Недостаток питательной влаги во внутренних органах приводит к минимальным объемам выходящей жидкости, которая при этом будет иметь ненормальный цвет урины, чрезмерное помутнение и специфический аромат.

При тяжелом протекании отравления у малыша после мочеиспускания может появиться присутствие кровяных прожилок в урине. Это происходит из-за того, что печень в данной ситуации не справляется, и из крови в мочу транспортируются эритроциты. Потребуется консультация уролога, назначение адекватного лечения и соблюдение диеты.
Причины помутнения мочи
От момента рождения до возраста 2 лет помутнение урины – явление не редкое. У грудных детей всегда белая моча в первую неделю жизни. Когда вводится в рацион малыша прикорм, также теряется прозрачность выделяемой им жидкости. В таких случаях родителям не стоит беспокоиться.
Физиологические изменения в организме влияют и на цвет, и на прозрачность
Важно наблюдать за поведением ребенка, а также прозрачностью урины в течение нескольких дней
Факторы изменения прозрачности урины могут быть различные: продолжительный контакт с воздухом, нестерильная емкость, однообразное питание, скудное питье, а также заболевания различных органов и систем.
Физиологические причины
Периодически могут возникать естественные изменения прозрачности выделяемой жидкости у детей:
- Продолжительный контакт урины с воздухом. Если емкость будет какое-то время стоять открытой, начнут происходить определенные химические реакции: разложение составляющих компонентов, а также размножение различных микроорганизмов.
- Переизбыток минералов и витаминов в рационе питания (гипервитаминоз). Кроме аллергических реакций происходит и нарушение работы печени, что и приводит к изменению состава урины, ее помутнению и появлению осадка. А также при излишнем употреблении в пищу молочных и мясных продуктов, натуральных и синтетических красителей. Отрегулировав питание, показатели приходят в норму.
- Переутомление малыша. Если родители заметили, что вечером урина ребенка стала слегка помутневшей и это возникает весьма редко, то причина – очень активный и подвижный день в жизни их ребенка. В этом случае беспокоиться не стоит.
- Плохая гигиена наружных половых органов.
Патологические процессы
Негативные процессы в растущем организме могут быть вызваны патологическими изменениями в работе почек, печени, органов кроветворения и т.п.
Серьезные изменения в работе органов и систем, ведущие к помутнению мочи:
- Обезвоживание организма (эксикоз). При недостаточном поступлении жидкости в организме происходит нарушение метаболизма, т.е. обмена веществ. Причины могут быть разные: повышенная температура, диарея, рвота, либо недостаточное употребление воды в течение дня. Вследствие чего моча приобретает темный цвет и теряет прозрачность, становится мутной.
- Воспалительные процессы почек и мочеполовой системы (пиелонефрит, цистит, уретрит и т.п.). При этом меняется цвет, запах и прозрачность урины из-за наличия в ней эритроцитов и лейкоцитов. Симптомы: повышенная температура, затрудненное и частое мочеиспускание, вялость.
- Заболевания печени и желчного пузыря: гепатит, желтуха, дискинезия желчевыводящих путей и т.п. При такого рода заболеваниях моча ребенка мутная, темного цвета (как пиво).
- Жировой гепатоз или жировое перерождение печени (встречается редко). В этом случае урина мутная, белого цвета.
- Ацетонемический синдром или ацетон. Моча ребенка при этом становится мутной и имеет характерный запах ацетона, причиной чего является повышение кетоновых тел в крови и как следствие в урине. Наличие ацетона – это очень серьезные симптомы, говорящие о патологических изменениях в организме, в том числе развитии сахарного диабета.
- Сильный ожог. Также может быть причиной помутнения урины из-за появления в ней продуктов тканевого распада.
- Любое отравление и инфекционное заболевание. Вызывает уменьшение прозрачности урины по причине гематурии – наличии в моче крови (эритроцитов).
- Гемолитическая анемия (заболевание крови). При этой болезни происходит повышенное разрушение клеток крови – эритроцитов, и как следствие – помутнение урины у ребенка.
- Глистная инвазия (гельминтоз). При наличии в детском организме паразитов также может измениться состав и прозрачность мочи, появляется неприятный, едкий запах и включения. Клинические проявления: повышенный аппетит, вялость, сыпь, снижение массы тела и упругости кожи, бледный цвет лица, обезвоживание. Все эти проявления напоминают острую интоксикацию организма.
- Прием антибиотиков. Усиливает нагрузку на работу почек и всей мочевыделительной системы, что также приводит к помутнению мочи.
При изменении цвета и чистоты мочи следует вовремя обратить внимание на поведение и состояние ребенка
Важно соблюдать профилактические меры: гигиена, питьевой режим, ограничить излишнее употребление молочных продуктов, соли и синтетических витаминов, укрепление иммунитета и достаточная подвижность
Если урина в течение нескольких дней остается мутной, обязательно необходимо обратиться к педиатру, пройти полное обследование, чтобы выяснить основную причину и избежать серьезных последствий для растущего организма.
Методы лечения болезней, сопровождающихся помутнением мочи
Лечением заболеваний мочевыводящих путей занимается детский врач-нефролог. На болезнь оказывается воздействие с нескольких сторон — с помощью лекарств, методов физиотерапии, при необходимости применяются оперативные вмешательства.
Фармакологические средства
Лекарства — верный помощник врача в борьбе с болезнями мочевыводящей системы. Они эффективно влияют на микробы, воспаление, скорость кровотока в сосудах, обмен веществ в клетках почек, нормализуют артериальное давление. Комбинации препаратов подбирает специалист в зависимости от причины, вызвавшей заболевание.
Препараты, использующиеся при болезнях мочевыводящих путей — таблица
| Фармакологическая группа | При каких болезнях применяется | Примеры препаратов |
| Антибиотики |
|
|
| Противовирусные препараты |
|
|
| Жаропонижающие (нестероидные противовоспалительные, обезболивающие)препараты |
|
|
| Мочегонные препараты | Гломерулонефрит |
|
| Гормональные противовоспалительные препараты,в том числе угнетающие иммунитет | Гломерулонефрит |
|
| Уроантисептики |
|
|
| Растительные уроантисептики |
|
|
| Кроворазжижающие препараты | Гломерулонефрит |
|
| Антигипертензивные препараты |
|
|
| Сосудистые и метаболические препараты |
|
|
| Противоопухолевые препараты, в том числе угнетающие иммунитет |
|
|
Препараты для лечения болезней мочевыводящих путей — фотогалерея
Физиолечение
Физиолечение поможет справиться с воспалением самым маленьким пациентам. Кроме того, эти методы разрешены с первых дней жизни и фактически не оказывают побочных эффектов:
- электрофорез при помощи тока доставит лекарства в воспалительный очаг;
- лезеротерапия поможет восстановиться воспалённому органу;
- магнитотерапия ликвидирует воспаление;
- ультразвуковая терапия поможет зажить воспалительному очагу без рубцов.
Операции
Операции применяются в особых случаях, когда почка значительно изменена болезнью и не способна выполнять свою работу. Кроме того, высокий риск блокады оттока мочи и инфицирования мочевыводящих путей также являются поводом для хирургического вмешательства.
Методы операций на мочевыводящих путях — таблица
| Вид заболевания | Название операции | Методика операции |
| Опухоль почки |
|
|
| Гидронефроз |
|
|
| Мочекаменная болезнь |
|
|
Причины появления мутной мочи
Существует ряд механизмов помутнения мочи. Каждый из них лежит в основе минимум нескольких болезней мочевыводящих органов. Они сопровождаются разными симптомами, по набору которых можно предположить конкретную причину появления мутной мочи.
Причины изменения мочи — таблица
| Заболевания мочевыводящих путей | Причина болезни | Механизм появления болезни | Сопутствующие симптомы |
| Пиелонефрит | Болезнетворные микробы и вирусы | Воспаление чашек и лоханок почек |
|
| Гломерулонефрит | Агрессия иммунитета | Повреждение сосудистых клубочков иммунными клетками |
|
| Цистит | Микробы и вирусы | Воспаление стенки мочевого пузыря |
|
| Уретрит | Микробы и вирусы | Воспаление мочеиспускательного канала |
|
| Мочекаменная болезнь | Повышенное количество солей в моче | Осаждение оксалатов, уратов, фосфатов |
|
| Опухоль почки | Образование злокачественных клеток | Распространение злокачественных клеток |
|
| Гидронефроз | Блокада оттока мочи из почки | Расширение чашек и лоханки почки |
|
| Поликистоз почки | Неправильный ген | Образование в почках полостей, заполненных жидкостью |
|
| Интерстициальный нефрит | Аллергическая реакция | Воспаление клеток между клубочками и канальцами |
|













