Как восстановить микрофлору влагалища: причины нарушения и принципы коррекции
Содержание:
- Какие существуют народные методы лечения вагиноза?
- Микрофлора женских органов лечение народные средства
- Что такое микрофлора у женщин. Расшифровка исследований
- Патология
- Каких бактерий быть не должно?
- Определение степени чистоты
- Лечение аэробного вагинита
- Чувствительность к антибиотикам
- Что обнаруживают в бакпосеве
- Дисбактериоз кишечника и гинекология. Описание и действие Ацилакта
Какие существуют народные методы лечения вагиноза?
Настои лекарственных растений для применения внутрь:
- Смешайте в равных количествах корни левзеи и алтея, а также почки сосны, траву донника, полыни, сушеницы, лаванды. Две столовых ложки смеси заливают литром кипятка. Через 6 часов можно принимать настой внутрь по половине стакана перед едой трижды в день. Лечение длится три месяца.
- Также внутрь можно употреблять настой из следующей смеси: корни девясила, листья березы, мяты, ромашки, солодки, чабреца, герани и лабазника в равных количествах. Способ приготовления и дозировка аналогичны описанным выше.
- Можно попробовать следующую смесь: листья брусники, горца почечуйного, девясила, калины, лаванды, подорожника, пижмы, левзеи и омелы, взятые в равных частях. Раствор готовится так же, как и в предыдущих рецептах.
- Еще один вариант – смешать в равных количествах сухие травы бадана, горца почечуйного, календулы, дягиля, крапивы, льнянки, мать-и-мачехи; корни цикория и одуванчика. Применять как в предыдущих рецептах.
Спринцевания, тампоны и ванночки с настоями лекарственных трав:
- Смешать в равных пропорциях кору дуба, травы герани, полыни, ромашки и фиалки. Настой готовится так же, как и в предыдущем рецепте. Применяется в виде спринцевания или тампонов.
- Смесь из корней горца змеиного, травы вероники, подорожника, тысячелистника, чабреца, цветков календулы и листьев черемухи. Компоненты смешиваются в равных количествах. Настой готовится описанным выше способом. Используется для спринцеваний.
- Корни алтея, трава зверобоя, цветки календулы, трава лабазника, листья одуванчика и черники смешиваются в равных количествах. Настой готовится вышеописанным методом. Применяется в виде спринцевания или тампонов.
Микрофлора женских органов лечение народные средства
Вагинальная микрофлора является важной составляющей иммунной системы организма женщины. В норме это кислая среда, которая предотвращает проникновение болезнетворных бактерий
Нарушение микрофлоры называют дисбиозом.
Наиболее частыми причинами становятся внешние факторы:
- Переохлаждение;
- Неадекватная схема приема гормональных препаратов;
- Нерегулярная сексуальная жизнь;
- Перемена климата;
- Длительное лечение антибиотиками;
- Нарушение правил личной гигиены;
- Дисбактериоз кишечника;
- Инфекции и воспалительные процессы в органах малого таза;
- Неправильное использование тампонов и прокладок во время менструаций, несвоевременная замена средств личной гигиены.
В норме иммунная система способна самостоятельно регулировать соотношение бактерий, и восстановление микрофлоры влагалища происходит без помощи лекарственных препаратов. Если же женщина постоянно сталкивается с одним из факторов риска, нормализацию микрофлоры влагалища проводят специальными препаратами.
Симптомы дисбиоза влагалища проявляют себя явно только в тех случаях, если флора серьезно нарушена и требует комплексного лечения. Зачастую же симптомы начальных стадий практически незаметны:
- Выделения становятся бело-желтыми;
- Во время полового акта и в спокойном состоянии ощущается дискомфорт, сухость, которые на время устраняются средствами гигиены;
- Выделения неприятно пахнут.
Многие женщины связывают эти признаки с приближением менструаций, приемом медикаментозных препаратов. Если наблюдаются дополнительные симптомы, говорят об осложненном дисбиозе, который привел к инфекционным заболеваниям. Дополнительные симптомы:
- Жжение и гиперемия стенок влагалища;
- Покраснение половых губ;
- Сухость во влагалище;
- Задержка менструации;
- Выделения приобретают выраженный аммиачный или затхлый запах.
Опасны осложнения, которые вызывает дисбиоз при длительном отсутствии лечения:
- Инфицирование цервикального канала и матки, приводящее к эндометриту;
- Распространение инфекции на придатки, аднексит;
- Воспаление мочевого пузыря и мочеиспускательного канала, цистит, уретрит.
Осложненные формы любых инфекционных заболеваний лечатся достаточно тяжело.
Так как восстановить микрофлору влагалища, особенно при осложнениях, трудно без выявления причины дисбиоза, схема лечения выглядит следующим образом:
- Обнаружение причины дисбиоза;
- Устранение патогенных бактерий во влагалище;
- Восстановление естественной микрофлоры;
- Иммуностимулирующая терапия для закрепления результата в дальнейшем.
Для обнаружения причин гинеколог назначит лабораторные исследования мочи, крови, мазок на микрофлору. При подозрении на патогенные бактерии мазок должны сдавать оба партнера.
Если причина заключается не в патогенной бактерии, сразу назначают вагинальные пробиотики. Среди форм препаратов есть таблетки, мази, но наиболее эффективны свечи для восстановления микрофлоры у женщин.
Если дисбиоз вызвал осложнения, сперва устраняется патогенная микрофлора, осложнения, и только затем начинают лечение с целью нормализовать микрофлору.
Восстанавливать микрофлору бесполезно до тех пор, пока патогенная инфекция продолжает ее разрушать. Наиболее часто причиной дисбиоза становится молочница.
В этом случае назначают такие свечи для восстановления микрофлоры влагалища:
Лечение этими суппозиториями должен назначать врач после выявления грибка Кандида в мазке на микрофлору. Действующие вещества могут вызывать зуд, покраснение, а некоторые из препаратов запрещены во время беременности и лактации.
Если причиной стали более серьезные возбудители: уреаплазма, трихомонады, хламидии, проводится восстанавливающий курс комплексной терапии с антибиотиками. В этом случае, по мнению врачей, использование лактобактерий может только усугубить ситуацию, создав благоприятную среду для размножения инфекций и вирусов.
После устранения первопричины повторно сдается мазок на микрофлору. Если же патогенных микроорганизмов не обнаружено, начинают восстановление микрофлоры в гинекологии.
Что такое микрофлора у женщин. Расшифровка исследований
Наличие в мазке болезнетворных клеток свидетельствует о развитии патологических отклонений в мочеполовой системе.
В зависимости от того, какие микроорганизмы присутствуют в биологическом материале, определяется заболевание:
- Бластоспоры. Незрелые клетки псевдомицелия показывают активное размножение возбудителей кандидоза (молочница).
- Увеличение ключевых (атипичных) клеток. Начинает разрастаться плоский эпителий, что свидетельствует об аномальных нарушениях в микрофлоре, появлении бактериального вагиноза.
- Лептотрикс или лептотрихии. Клетки вызывают дегенеративные изменения в эпителии и провоцировать кольпит (воспаление влагалища). Патогенные организмы могут сопровождать развитие хламидиоза, кандидоза, лептотрихиоза.
- Кокковая флора. В мазке могут находится гонококки, что свидетельствует о гонореи.
- Трихомонады. Патогенные клетки свидетельствуют о развитии половой инфекции – трихомониаза.
- Нити фибрина – свидетельство воспаления.
При исследовании мазка много внимания уделяется и детриту – отмершим клеткам. Вещество является неотъемлемой частью здоровой микрофлору, как у женщин, так и у мужчин.
Оно состоит в основном из небольшого количества устаревших клеток эпителия.
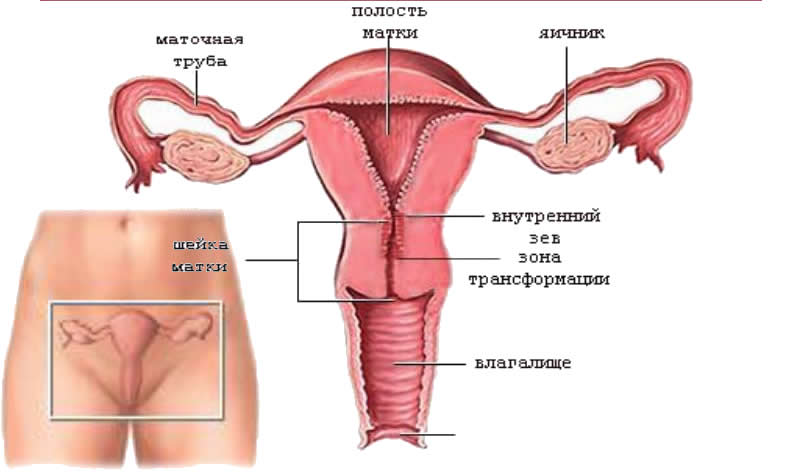
В случае увеличения подобного показателя речь может идти о воспалении в шейке матки или инфекционных патологиях, которые спровоцировали массовую гибель эпителиальной ткани.
Расшифровка результатов мазка на флору
Свидетельством патологии могут быть не только появление болезнетворных бактерий, но и изменения в количестве и качестве постоянного состава флоры.
- Уменьшение палочек Дедерлейна и повышение лейкоцитов говорит о снижении местного иммунитета, развитии воспаления в детородных органах.
- Изменения в клетках эпителия. Если плоский эпителий отсутствует, речь идёт об атрофии матке или цервикального канала. Увеличение подобных клеток свидетельствует о воспалительных процессах.
- Избыточное появление цилиндрического эпителия – инфекционные очаги в трубах матки, злокачественные опухоли в полости детородного органа или цервикального канала.
- Слизь в шейке матки. В норме заметных выделений из цервикального канала быть не должно. Если слизь имеется в большом количестве, речь идёт о сильном воспалении.
Патология
Помимо неправильного применения антибиотиков, врачи выделяют еще ряд причин, которые могут привести к снижению количества палочек Дедерлейна и повышению количества условно-патогенной флоры. К ним относят:
- перепады уровня гормонов (как физиологические, например, во время беременности и кормления грудью, так и патологические, — при патологиях эндокринной системы);
- постоянные переохлаждения, которые ведут к снижению иммунитета;
- хронические воспалительные заболевания матки, яичников и маточных труб, цервикального канала;
- несоблюдение правил интимной гигиены (особенно в период менструации);
- использование агрессивных средств гигиены, непредназначенных для интимных зон;
стрессовые ситуации, перегрузка организма; - нарушения режима питания, сна;
- гормонотерапия (длительное или неправильное применение комбинированных оральных контрацептивов);
- беспорядочная половая жизнь без использования средств индивидуальной защиты (презервативов);
- перемена климата;
- хронический дисбактериоз кишечника и другие заболевания желудочно-кишечного тракта;
- иммунодефициты любой этиологии (происхождения).
Как можно увидеть, список причин, по которым может возникнуть нарушение нормальной микрофлоры влагалища, очень длинный. Поэтому такое состояние требует комплексного подхода в диагностике и лечении.
Бактериальный вагиноз не относится к ряду венерических заболеваний, половые контакты могут влиять на появление и течение этой патологии, однако не всегда являются ключевым звеном в механизмах патогенеза.
При воздействии неблагоприятных факторов, которые были описаны выше, меняется микрофлора во влагалище – палочек Дедерлейна становится меньше, а условно-патогенных микроорганизмов становится больше. Это приводит к защелачиванию среды во влагалище. В связи с изменением рН, любому микроорганизму гораздо проще проникнуть в слизистую оболочку. Первыми признаками бактериального вагиноза могут быть:
- выделения из влагалища серо-белого цвета (могут быть как в больших количествах, так и достаточно скудными);
- зуд в области внешних половых органов;
- жжение при мочеиспускании;
- характерный запах рыбы.
Выделения с запахом рыбы характерны для бактериального вагиноза, и усиливаются после полового контакта – это связано с тем, что сперма имеет щелочной рН, вследствие чего усиливается синтез летучих аминов, которые содержатся и в рыбных продуктах. Именно эти соединения провоцируют возникновение неприятного запаха, и тогда речь идет уже о «последней» стадии влагалищной чистоты.
Опасность данного состояния заключается в том, что при бактериальном вагинозе снижается местный иммунитет, вследствие чего повышается вероятность других воспалительных заболеваний женских половых органов.
Как поднять иммунитет во влагалище — это очень важный вопрос. Коррекцией нарушенной микрофлоры занимается врач гинеколог. В первую очередь, необходимо поменять образ жизни: правильно питаться, избегать стрессов, принимать антибиотики только после консультации специалиста.
Также разработан ряд препаратов, которые способны ускорить процесс восстановления микрофлоры – это всевозможные гели, суппозитории (вагинальные свечи), а также таблетки для перорального применения, которые содержат вагинальные лактобактерии.
Иногда их рекомендуют принимать во время антибиотикотерапии, а также несколько недель после ее окончания. Это должно стать обязательным этапом лечения любого гинекологического заболевания, который проводится после элиминации возбудителей.
Рекомендовано тщательно соблюдать правила личной гигиены, а также можно применять такие народные методы, как спринцевания, ванночки и подмывания с настоями и отварами трав (ромашкой, календулой, чабрецом, мать-и-мачехой), содой. Однако нужно помнить о том, что любой метод нетрадиционной медицины должен применяться только после консультации специалиста.
Нормальная микрофлора во влагалище – это неотъемлемая часть женского здоровья. Благодаря микроорганизмам, которые обитают во влагалище, организм женщины способен защититься от патогенной флоры, а также создать благоприятные условия для оплодотворения.
Именно поэтому так важно следить за состоянием здоровья, а также регулярно проверять состояние микрофлоры на осмотре у гинеколога
Эти меры предосторожности способны защитить организм женщины от негативных последствий в дальнейшем
Каких бактерий быть не должно?
//www.youtube.com/watch?v=ZhHYJMFYuHM
В мазке здоровой женщины не должно быть гонококка. Возбудитель коварен тем, что в скрытой форме течения болезни может не проявлять себя в симптомах. Его можно обнаружить исключительно лабораторно. Должен отсутствовать золотистый стафилококк – причина многих гнойно-воспалительных заболеваний. Стрептококк тоже опасен для слизистой. Он обитает в толстой кишке. Но когда попадает во влагалище, становится агрессивным и может стать причиной выкидыша, преждевременных родов и гибели плода. Наличие энтерококка говорит о воспалительном процессе всей мочеполовой системы. Эта бактерия живет в кишечнике, и это норма. Но когда она попадает в мочеточник, мочевой пузырь или влагалище, начинается воспаление. Если анализ в норме, но у женщины есть признаки какой-либо патологии, назначаются профилактические препараты, нормализующие баланс полезных и условно-патогенных бактерий.
Определение степени чистоты
По результатам микроскопии врач делает заключение о так называемой степени чистоты влагалища. Выделяют 4 таких степени:
- Очень редко встречается у женщин, ведущих половую жизнь
Определяется кислая среда, до 10 лейкоцитов и эпителиальных клеток, небольшое количество слизи. Микрофлора представлена лактобактериями, остальные микроорганизмы могут быть лишь единичными.
- Норма, соответствует полному здоровью половых органов
В отличие от первой степени, среда отделяемого слабокислая, в небольшом количестве присутствуют грам-положительные кокки.
- Признаки кольпита – воспаления стенок влагалища
Среда нейтральная, лейкоцитов и эпителия более 10 в поле зрения, умеренное количество слизи, «ключевые» клетки. Присутствуют патогенные микроорганизмы (грам-положительные и грам-отрицательные палочки, кокки), а количество лактобактерий меньше нормы.
- Выраженное воспаление
Среда нейтральная или щелочная, лейкоцитов более 30, эпителий и слизь в большом количестве. Патогенные микроорганизмы в большом количестве, соответствующем разным степеням микробной обсемененности. Лактобактерии могут отсутствовать.
Норма лейкоцитов при беременности, а также другие показатели микробиологического исследования такие же, как и у небеременной женщины. Увеличение числа лейкоцитов, эпителия или появления патогенных микроорганизмов свидетельствует о развитии воспалительного процесса и требует лечения.
Лечение аэробного вагинита
Прежде чем разрабатывать схему терапии, гинеколог обязательно назначает сдачу анализов на заболевания, передающиеся половым путем. При постановке точного диагноза, схема лечения выглядит следующим образом:
- назначаются лекарственные препараты, обладающие противовоспалительным действием;
- антибиотики широкого спектра действия – в таблетированной форме или в виде вагинальных суппозиториев.
Важно в ходе диагностики, выявить причину воспаления. Если фактором, спровоцировавшим развитие аэробного вагиноза стали эндокринные нарушения или же гормональный дисбаланс – лечение будет основываться на устранении этих факторов
Перед началом лечения и в ходе терапии, врачи настоятельно рекомендуют воздержаться от любых половых контактов.
Также, как и при бактериальном вагините, при аэробном вагините нет необходимости лечится половому партнеру, так как мужчин данная форма заболевания не затрагивает.
Помимо вышеперечисленных форм лечения, для скорейшего восстановления нарушенной целостности слизистых оболочек влагалища, показаны санации или же орошения пораженной области специальными растворами с антисептическим эффектом.

Хорошей терапевтической активностью в отношении аэробного вагинита, обладают препараты, на основе хлоргексидина. Выпуск лекарственных средств производиться в виде таблеток или же вагинальных суппозиториев. Основными преимуществами данного вида препаратов, являются:
- сниженное негативное влияние на функционирование здоровых частей слизистой оболочки;
- быстрое обеззараживание влагалища от всевозможных выделений патологического характера, возникающих при бактериальном или аэробном вагинозе;
- влияние на снятие отечности в месте патологического процесса.
В зависимости от того, какая форма аэробного вагиноза диагностирована у женщины, и как сильно проявляется патология, длительность курса терапии будет отличаться. Хроническая форма заболевания лечиться значительно дольше, нежели острый вид патологического процесса. При остром воспалении, длительность терапии составляет от 7 до 14 дней.
После прохождения терапевтического курса, гинекологи рекомендуют проводить спринцевания. Использовать для орошения влагалища желательно препараты, в составе которых есть молочная кислота. Это позволит как можно скорее восстановить нарушенную микрофлору влагалища. Курс спринцеваний индивидуальный. В среднем составляет порядка 5 суток.
До тех пор, пока нормальная микрофлора влагалища не восстановиться в полной мере, гинекологи рекомендуют перейти на специальное диетическое питание. Желательно исключить из рациона острые, копченные и сладкие блюда, а также избегать алкогольных напитков. После курса лечения, в рационе должны преобладать продукты растительного происхождения, а также кисломолочная продукция.
Самолечение при вагините любой этиологии, не желательно. Связано это с тем, что добиться максимального лечебного эффекта без точного определения провоцирующего воспаление фактора, невозможно. Помимо отсутствия эффективности от народны методов лечения, существует риск развития серьезных осложнений в репродуктивной системе.
Чувствительность к антибиотикам
Чувствительность микроорганизмов к антибиотикам, или антибиотикограмма – это определение реакции бацилл на действие препаратов. Анализ проводят параллельно с посевом мазка при наличии во влагалище патогенных микроорганизмов, которые могут вызывать воспаление или инфекционные заболевания.
Существует множество различных антибиотиков, однако не все эти препараты одинаково эффективны по отношению к различным группам бактерий (стоит помнить, что на вирусы антибиотики никак не влияют). Известны случаи, когда после проведения курса пациентка не излечилась или заболевание снова проявилось через какое-то время. Это происходит из-за того, что при терапии были использованы препараты, неэффективно воздействующие на причину патологии.
Для достижения стойкого результата и успешного проведения лечения важно определить, какие медикаменты на 100% уничтожат бактерию, вызвавшую заболевание. На базе проведенного анализа и составляется антибиотикограмма — список препаратов, к которым более чувствительны бациллы
Проведение анализа
После того как вид бактерии, вызывающей заболевание, определен, культуру размещают в пробирки с разными питательными средами. В каждую из них включают определенный препарат. Пробирки помещают в термостат с максимально благоприятными условиями для роста культуры.
 Анализ на чувствительность к антибиотикам
Анализ на чувствительность к антибиотикам
После 7 дней культивации начинается рост бацилл в сосудах. В пробирке, где чувствительность микроорганизмов к антибиотику высокая, колонии не образуются. Этот означает, что препарат максимально подходит для лечения. В той емкости, где находятся препараты, к которым бактерии устойчивы, рост культуры самый интенсивный. Данные лекарственные средства не рекомендуется назначать для терапии.
Что обнаруживают в бакпосеве
Расшифровать результат культурального исследования лучше всего сможет гинеколог. Но и вы сами, если прочтете информацию ниже, ориентировочно разберетесь в своем анализе.
Количество микроорганизмов может выражаться «крестами»:
- «+» – небольшое количество;
- «++» – умеренное количество;
- «+++» – большое количество;
- «++++» – обильная флора.
Но чаще количество представителей микрофлоры выражают в степенях. Например: клебсиелла: 10 в 4 степени. Кстати, это один из представителей энтеробактерий. Грамоотрицательная палочка, аэробный микроорганизм. Один из наиболее опасных возбудителей, хоть и является лишь условно-патогенным. Все потому, что клебсиелла резистентна (невосприимчива) к большинству антибактериальных средств.
Ниже мы опишем другие частые термины, которые встречаются в результатах исследования, или вы можете услышать от врача.
Soor — это кандидоз или по-другому — молочница. Лечится антимикотическими (противогрибковыми) препаратами.
Бластоспоры и псевдомицелий дрожжеподобных грибов — кандидоз или другое грибковое заболевание, обычно лечится аналогично молочнице.
Дифтероиды — условно-патогенные микроорганизмы, по результатам исследований ученых, у большинства женщин порядка 10% микрофлоры составляют именно они, а также стрептококки, стафилококки, кишечная палочка, гарднерелла. Если нарушена флора, их число увеличивается.
Смешанная флора — вариант нормы, если нет симптомов болезни, сплошь лейкоцитов или сильного их увеличения (40-60-100). 15-20 — вариант нормы, особенно во время беременности.
Энтерококки (Enterococcus) — представители кишечной микрофлоры, которые иногда попадают и во влагалище. Грамположительные кокки. Про энтерококк фекалис (Enterococcus faecalis) мы писали ранее. Есть еще enterococcus coli — кишечная палочка. Обычно вызывают неприятную симптоматику при концентрации выше 10 в 4 степени.
Синегнойная палочка — грамотрицательная бактерия. Часто поражает людей с низким иммунитетом. Имеет хорошую устойчивость к антибиотикам, что затрудняет процесс лечения.
Полиморфная палочка — обычный представитель биоценоза влагалища. Если количество лейкоцитов в норме и жалоб нет, ее наличие не должно тревожить.
Эритроциты — могут быть в маленьком количестве в мазке, особенно, если его брали во время воспалительного процесса или когда были небольшие кровянистые выделения.
Кокковая или коккобацилярная флора — обычно бывает при инфекционном процессе во влагалище или на шейке матки. Если у женщины есть жалобы, требуется антибактериальное лечение — санация влагалища.
Диплококки — разновидность бактерий (кокков). В небольшом количестве не приносят вреда. За исключением гонококков — возбудителей гонореи. Ее лечат всегда.
А в заключение приведем частые сокращения, которые пишут на бланках результатов анализов:
- L – лейкоциты;
- Эп – эпителий;
- Пл. эп. — плоский эпителий;
- Gn (гн) –гонококк, возбудитель гонореи;
- Trich – трихомонада, возбудитель трихомониаза.
Дисбактериоз кишечника и гинекология. Описание и действие Ацилакта
«Полезными» называют молочнокислые бактерии, которые в норме составляют около 95 % микрофлоры влагалища. Они создают кислую среду, способную сдерживать рост патогенных микроорганизмов, препятствуют инфицированию. Как только по каким-то причинам нарушается бактериальный баланс, количество лакто- и бифидобактерий уменьшается, реакция среды смещается в сторону щелочной.
Щелочная среда способствует усиленному размножению нехарактерных для микрофлоры влагалища бактерий. Развивается состояние, называемое дисбактериоз влагалища или бактериальный вагиноз. Чаще всего на таком фоне усиленно размножаются гарднереллы, микоплазмы, но это могут быть любые анаэробные бактерии, присутствовавшие до этого в микрофлоре в небольших количествах. Опасность инфицирования любыми болезнетворными микроорганизмами извне многократно возрастает.
Только кислая среда справляется с отсеиванием некачественных сперматозоидов, потому при влагалищном дисбактериозе повышается риск зачатия ребёнка с патологиями. Увеличивается вероятность самопроизвольного прерывания беременности, осложнений при вынашивании и в процессе родов.
Вагинальные суппозитории Ацилакт — препарат с иммуномодулирующим действием. В составе присутствуют лактобактерии ацидофильные — аналог естественных представителей влагалищной микрофлоры. На вид свечи имеют форму конуса, цилиндра, по цвету желто-серые или бежевые, со специфическим ароматом.
Среди вспомогательных веществ есть парафин, кондитерский жир, эмульгатор. Свечи стоят около 175 рублей за упаковку (10 штук). Также в продаже можно встретить таблетки Ацилакт, стоимость — 360 рублей (30 таблеток). Действие лекарства обусловлено его составом. В каждой свече — живые бактерии в виде лиофилизата с включением защитной среды. Молочная среда необходима для быстрой активации бактерий после попадания во влагалище.
Средство является антагонистом патогенных микроорганизмов. При достаточно высоком количестве ацидофильных бактерий на слизистой оболочке влагалища они угнетают размножение вредных микробов, условно-патогенной флоры. К таковой относятся кишечная палочка, кокковая флора, энтеробактерии и т.д. Это способствует нормализации микроценоза половой сферы у женщин.
Дисбактериоз в переводе с древнегреческого означает «дис» — приставка, носящая отрицательный характер, а также «бактерия». Он представляет собой микробный дисбаланс на теле или внутри него.
Дисбактериоз в гинекологии – это нарушение уровня микрофлоры влагалищной среды.
Влагалище женщины заселено различными полезными бактериями, роль которых заключается в:
- Защите репродуктивной системы от патогенных штаммов;
- Образование ферментов;
- Стимулирование образование витаминов;
- А ещё бактерии для пожилых людей являются индикатором атрофических процессов.
В общем, можно сказать, что по количеству тех или иных бактерий во влагалище можно судить о репродуктивном здоровье женщины.
Дисбиоз влагалища — это нарушение его нормальной микрофлоры. Проявления этого состояния обычно незначительны, поэтому женщина зачастую откладывает визит к врачу. Однако в ряде случаев дисбиоз влагалища приводит к очень серьезным проблемам.
Сначала — несколько слов о разных терминах, которые используются для обозначения одного и того же заболевания.
Вагинальный дисбиоз, или дисбиоз (дисбактериоз) влагалища, — это наиболее точный термин, он как раз и переводится как «нарушение микрофлоры влагалища». Однако применяют его относительно редко. Чаще для определения заболевания прибегают к названию «бактериальный вагиноз», этот термин означает то же самое.
Поэтому при употреблении этого термина не всегда можно быть уверенным, что конкретно имеется в виду. Часто любые проявления нарушения микрофлоры влагалища называют «кандидозом», или «молочницей». Это не вполне обосновано. Кандидоз, или молочница, — это название лишь одного вида нарушения микрофлоры влагалища — преобладания грибов рода Кандида. Однако традиционно женщины называют «молочницей» любые выделения из влагалища, толком не разобравшись в их природе.