Ревматизм у детей
Содержание:
- Что можно и нельзя есть при ревматизме?
- Online-консультации врачей
- Народная терапия при ревматизме у детей
- Патогенез, причины, провоцирующие факторы
- Классификация ревматизма
- Клинические рекомендации
- Лечение Ревматизма у детей:
- Симптомы ревматизма
- Профилактика
- Симптомы ревматизма
- Виды ревматизма и его стадии
- Патогенез (что происходит?) во время Ревматизма у детей:
Что можно и нельзя есть при ревматизме?
Список разрешенных и запрещенных продуктов в целом актуален для любой фазы болезни. Больным ревматизмом можно есть:
- Все овощи и фрукты в любом виде;
- Молочко с невысоким показателем жирности;
- Хлеб;
- Сахар (до 30 гр в сутки);
- Продукты с витамином C (апельсины, лимоны, смородина и прочие);
- Продукты, обогащенные витамином E (овсяная каша, орехи, оливковое масло);
- Продукты с селеном (субпродукты, морепродукты, злаковые);
- Куриные яйца;
- Разные виды рыбы.
Исключить необходимо:
- Крепкие чайные и кофейные напитки;
- Соленую и острую еду;
- Блюда с экстрактивными веществами;
- Соусы и специи.
Специфика питания при разных фазах ревматизма
Как уже указывалось, характер диеты варьируется в зависимости от стадии болезни. Основные аспекты питания при разных фазах ревматизма:
- Острая фаза. Больше продуктов с калием и витамином С. Суточная норма жидкости — 1 литр. Пить желательно только чистую воду, допускаются свежие морсы, компоты и соки. Диета соблюдается бессолевая.
- Подострая фаза. Увеличить количество белковых и насыщенным калием продуктов. Суточный объем жидкости можно увеличить до полутора литра. В подострой фазе допускается потребление соли, но использовать можно максимум 5 грамм.
- Хроническая неактивная фаза. Запрещен сахар и все его производные. Суточный объем жидкости увеличивается до 1,7 литра. Также увеличивается количество необходимого белка, его нужно потреблять не меньше 100 гр в день.
Online-консультации врачей
| Консультация онколога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация косметолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация дерматолога |
| Консультация хирурга |
| Консультация специалиста по лечению за рубежом |
| Консультация нефролога |
| Консультация андролога-уролога |
| Консультация гастроэнтеролога детского |
| Консультация пульмонолога |
| Консультация семейного доктора |
| Консультация гастроэнтеролога |
| Консультация проктолога |
| Консультация сексолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Народная терапия при ревматизме у детей
Из натуральных средств можно выделить несколько, которые мощнее всего работают против проявлений ревматизма. Первым таким веществом является куркума. Куркумин, присутствующий в её составе, отлично снимает интенсивность воспаления. Действенные рецепты:
- Куркума (2 ст. л.), молоко (200 мл), вода (200 мл). Куркума заливается водой и томится на слабом огне 10 минут (в это время её нужно постоянно помешивать), должна получиться однородная пастообразная смесь. Она остужается, убирается в удобную емкость (полученной пасты хватит на несколько применений). Молоко подогревается и смешивается с 1 ч.л. пасты. Пить молоко нужно один раз в сутки (в любое время) в течение 5 недель.
- Куркума (1 ч.л.), мед (2 ст.л.), корень имбиря. Имбирь очищается и перетирается в пасту. 0,5 полученной пасты смешивается с другими компонентами до однородного состояния. Их полученной смеси делается компресс на пораженный участок, выдержать его нужно минимум 2 часа.
Куркума
Молоко
Мед
Корень имбиря
Следующее лечащее вещество — прополис. Рецепты с ним:
- Берется небольшое количество прополиса и формируется в лепешку. Её нужно приложить к больному месту и укутать шарфом или теплой повязкой. Делается такая накладка на ночь.
- Вазелин (100 гр), прополис (10 гр). Прополис измельчается и добавляется в разогретую до 45-50 градусов вазелиновую массу. Компоненты перемешиваются, емкость с ними ставится на слабый огонь на 10 минут. После этого мазь снимается с огня и остужается. Наносить её нужно на пораженный участок слоем средней толщины и накрывать марлей, сверху можно укутать шарфом. Делается такая процедура 2-3 раза в сутки.
Прополис
Вазелин
Еще несколько эффективных средств народной медицины от ревматизма:
- Понадобятся сосновые иголки и спиртовая настойка. Литровая банка набивается иголками заливается спиртом. Банка накрывается плотной крышкой и настаивается 3 недели (за это время нужно её иногда взбалтывать) вдали от солнечных лучей. Несколькими каплями настойки нужно смочить кубик сахара и принять его внутрь за 30 минут до еды. Такая процедура проделывается до 3 раз в день.
- Соль. При активном ревматизме можно делать соляно-водяной компресс на больной участок. Если ревматизм находится в ремиссии, можно греть пораженный участок раскаленной солью (он разогревается на сковороде, затем засыпается в носок или полотенце).
Важно помнить, что средства народной медицины никак не могут повлиять на первопричину патологии и их действие направляется в основном на снятие симптоматических проявлений ревматизма. Перед тем как прибегнуть к какому-либо из перечисленных рецептов, родители обязательно должны проконсультироваться с лечащим ребенка врачом
Патогенез, причины, провоцирующие факторы
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему. При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Этибета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса. Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.

Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям. У остальных инфицированных не происходит формирования полноценного иммунного ответа. Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител —антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B. Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах. Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце. Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов,но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
Классификация ревматизма
Ревматическая лихорадка у детей может протекать и в активной, и в неактивной форме. Чтобы определить активность воспалительного процесса, достаточно выявить выраженность симптоматики и изменения в маркерах.
Активная фаза этого недуга разделяется докторами на три степени:
- 1 степень подразумевает минимальную степень активности, по анализам развитие заболевания слабо выражено;
- 2 степень представляет умеренную степень активности, в таком состоянии лихорадки может не быть, но лабораторные изменения незначительно ухудшенные;
- 3 степень развивается яркими проявлениями ревматизма, сопровождается поражением сердца и суставов; по анализам можно сразу определить воспалительный процесс.
Развиваться эта болезнь может по-разному. Существует пять вариантов протекания этого недуга:
- Острый. Ревматизм быстро развивается и быстро проходит. Симптомы 2-3 степени активности болезни могут напоминать о себе в течение 8-12 недель, своевременное лечение дает хорошие результаты.
- Подострый. Развивается медленными темпами, часто появляются обострения, симптомы 2 степени могут развиваться до полугода.
- Затяжной. 1-2 степень активности проявляться до полугода, ремиссия мало выраженная, лечение не дает устойчивого результата.
- Волнообразный. Активность 1-3 степени ревматизма может протекать больше одного года, течение болезни меняется с недолгими ремиссиями.
- Скрытый или латентный. Болезнь приобретает хронический характер, постановка диагноза зачастую происходит после диагностики сердечных клапанов и установки диагноза порок сердца.
Когда имеется неактивная фаза после ревматизма, то лабораторные анализы могут не показывать воспалительного процесса. Самочувствие детей особо не меняется, могут появиться жалобы только в том случае, если были значительные физические нагрузки.
Редко, но между приступами ревматизма, у детей может сохраняться недомогание, кардит или кардиосклероз. Длительность неактивной фазы может занимать от пары месяцев до нескольких лет.

Клинические рекомендации
Контролировать организм ребенка после лечения ревматизма необходимо минимум три года. В течение этого периода любое ухудшение общего состояния должно быть поводом для комплексного обследования в медицинском учреждении.
Врач может назначить длительный курс терапии, включающий в себя прием специальных препаратов. Отклоняться от графика лечения нельзя ни в коем случае. В течение пяти лет после основной терапии детям рекомендовано ежегодное санаторное лечение.
При ревматизме в детском возрасте необходимо соблюдать следующие рекомендации:
- Сбалансированное питание (в рационе должен присутствовать рутин и белок в большом количестве).
- Расслабляющие и оздоровительные ванны с отварами целебных растений (листья земляники, почки березы и пр.).
- Обязательное присутствие в рационе овощей и фруктов (особенно лимонов).
- Исключение лишних или чрезмерных физических нагрузок на организм.
- В рационе должна отсутствовать трудноперевариваемая пища.
- Ограничение употребления углеводов и сладостей.
Рекомендации по лечению болезни Шляттера у подростков вы найдете на нашем сайте.
Лечение Ревматизма у детей:
Лечение ревматизма у детей проводят в стационаре. В остром периоде болезни пациент обязательно должен придерживаться постельного режима, длительность которого определяет лечащий врач. При легкой форме постельного режима придется придерживаться около 1 месяца. Со 2-3-й недели детям показана лечебная физкультура. Организуйте досуг ребенка, чтобы он не скучал в постели. На помощь придут интересные книги, раскраски, настольные игры, разговоры.
Если у ребенка обычная форма ревматизма, специальная диета не нужна. В случаях, когда врач прописывает гормональную терапию, в рацион нужно добавить продукты с большим содержанием калия:
- капусту
- картошку
- овсяную и гречневую каши
- фрукты
- творог
При недостаточности кровообращения у ребенка с ревматизмом нужно ограничить жидкость и соли в рационе, устраивать разгрузочные дни и т.д.
Что касается медикаментозного лечения ревматизма у ребенка, возбудители-стрептококки можно убить множеством антибиотиков. Но используют в основном пенициллин. Сначала вводят на протяжении 7-10 суток лекарство парентерально, доза составляет 20 000-50 000 ЕД на 1 кг массы тела в сутки. После этого вводят бициллин-5 или бициллин-1 каждые три недели в дозах для дошкольников (первый раз — 750 000 ЕД, второй — 600 000 ЕД), для школьников в два раза больше. Стоит отметить, что при аллергии на пенициллин назначается эритромицин.
Если у ребенка значимое поражение сердца, назначаются глюкокортикоиды и нестероидные противовоспалительные препараты совместно. Лучше всего действует комбинирование преднизолона и ацетилсалициловой кислоты. Если эффект достаточный, снижают дозу через каждые 10 дней по 5 мг.
Негормональные противовоспалительные препараты приписывают ребенку, как правило, параллельно гормональным — ацетилсалициловая кислота в дозе 50-70 мг на 1 кг массы тела в сутки, но не более 2 г. В последнее время при ревматизме у детей применяют метиндол и вольтарен, которые обладают противовоспалительным эффектом.
Если поражение сердца незначительное, процесс не сильно активен, то гормональная терапия для лечения не применяется, врач назначает противовоспалительные препараты в индивидуальной дозировке. Помимо выше описанных методов терапии, нужно витамины, препараты калия, сердечные средства в некоторых случаях. Лечение в стационаре при ревматизме у детей длится от 1,5 до 2 месяцев. После этого нужно лечение в стационаре на протяжении 2-3 месяцев.
Прогноз при ревматизме у ребенка
В последнее время ревматизм всё чаще протекает доброкачественно. Но прогноз всё же серьезный, зависит от исхода поражения сердца. После первой атаки у 10-15% детей формируется порок сердца, после повторных атак этот процент значительно выше. Прогноз ухудшается, если во время атаки ревматизма появляется недостаточность кровообращения. Сердечных поражений можно избежать, если в первые три дня со времени возникновения атаки назначаются эффективные препараты для лечения.
Симптомы ревматизма
Симптоматика заболевания полиморфна и зависима от активности воспаления, степени его остроты, и причастности в процессе работы внутренних органов. Симптомы ревматизма напрямую связаны со стрептококковой инфекцией. Развитие воспалительного процесса длится на протяжении двух недель.
Основные симптомы ревматизма таковы:
- субфебрильная температура (до 39 °С) часто бывает при у детей;
- быстрая утомляемость, слабость;
- головные боли, переходящие в мигрень;
- чрезмерная потливость.
Также помимо классических симптомов ревматизма могут появиться некоторые проявления. К таковым относятся:
-
артралгия – болезненные ощущения в крупных или средних суставах. Артралгия бывает:
- множественной;
- симметричной;
- летучей.
Симптомы :
- отеки;
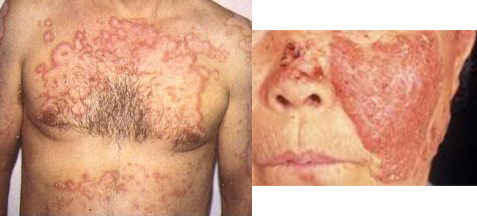
- покраснения кожи (см фото выше);
- высокая температура тела;
- резкая ограниченность движений пораженных суставов.
- ревматический полиартрит – одно из самых распространенных системных воспалительных проявлений ревматизма суставов. Обычно относится к проявлениям ревматизма рук, но при этом имеет доброкачественный характер. Спустя несколько дней боли стихают, но незначительные неприятные ощущения могут сохраняться долгое время;
- ревматический кардит – проявление активного ревматизма, приводящее к возникновению органического порока сердца. Нарушение работы сердца наблюдается у взрослых людей (80%). При ревматическом кардите развивается воспалительный процесс во всех оболочках сердца;
К симптомам ревматического кардита относятся
- боли в области сердца;
- учащенное сердцебиение;
- нарушение сердцебиения;
- сильная одышка;
- общее недомогание, усталость и вялость.
Часто при ревмокардите одновременно поражается эндокард, миокард и перикард.
Возможно изолирование пораженного миокарда (миокардит). В любом случае в воспалительный процесс вовлечен миокард.
При ревматизме возможно поражение центральной нервной системы. При этом своеобразным признаком является ревматическая хорея – редко встречающееся расстройство двигательной функции, из-за ревматической лихорадки. Острая ревматическая лихорадка у детей может вызвать осложнения. При ревматической хорее возникают гиперкинезы – слабость мышц, психическая нестабильность, импульсивные подергивания некоторых мышц.
Намного реже проявляются поражения кожных покровов:
- подкожные ревматические узелки – плотные на ощупь, безболезненные, круглые по форме и малоподвижные новообразования. Они могут быть как единичными, так и множественными, локализующимися в крупных или средних суставах при ревматизме ног;
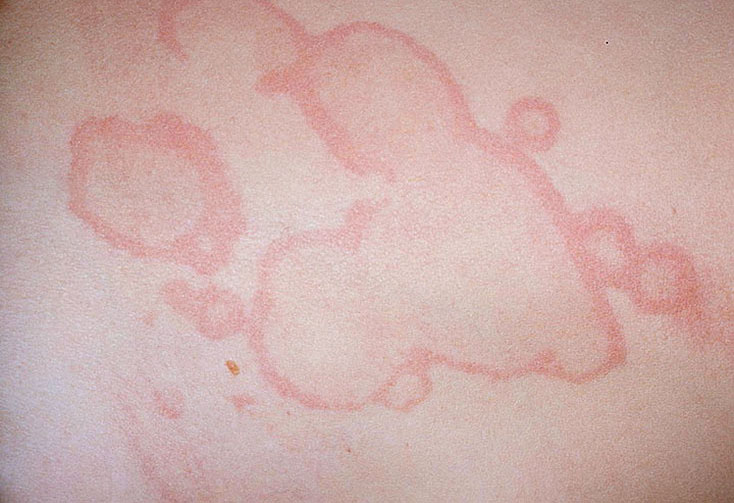
- кольцевидная эритема – инфекционно-аллергическое заболевание. Кольцевидная эритема встречается у 12% больных ревматизмом и проявляется аннулярной сыпью – светло-розовая сыпь кольцевидной формы.
При ревматизме не исключается поражение легких, брюшной полости, почек и конечностей (ног и рук). Но на сегодняшний день поражение внутренних органов встречается редко. Ревматические поражения органов и конечностей имеют собственную клиническую картину:
- поражение легких. Течение проходит в виде плеврита, диффузного кардита и ревматического воспаления легких;
- поражение почек. При анализе, в моче пациента наблюдается белок, эритроциты, что указывает на нефрит – группа воспалительных заболеваний почек, имеющих разную клиническую и патоморфологическую специфику с отличающимся этиопатогенезом;
-
поражению органов брюшной полости характерно развитие болевого брюшного синдрома. Синдром проявляется:
- острой болью в области живота
- частыми рвотными позывами
- острой ревматической лихорадкой у детей и сильным напряжением мышечной системы брюшной полости.
Рецидивирующие ревматические атаки возникают из-за переохлаждения, различных инфекций и физического напряжения. Течение процесса обусловлено симптоматикой поражений сердца.
- Ревматизм ног. Развивается из-за стрептококковой инфекции и является осложнением, поражающим нижние конечности. Поражаются суставы, увеличивается количество внутрисуставной жидкости. Если не лечить ревматизм ног может произойти потеря двигательной активности;
- ревматизм рук. Проявляется припухлостью пальцев, покраснением и ощутимым увеличением температуры над больным суставом. Чтобы удостовериться в ревматизме рук необходимо согнуть и разогнуть пальцы. Если сделать такое упражнение тяжело и появляется болезненность, то это и есть признаком ревматизма.
Профилактика
Профилактика ревматизма направлена на предупреждение стрептококкового инфицирования. Заболевание прекращает развиваться при своевременном подавлении антибиотиками жизнедеятельности бактерий.
 Профилактические меры, снижающие вероятность развития ревматизма:
Профилактические меры, снижающие вероятность развития ревматизма:
- мероприятия, направленные на повышение иммунитета;
- соблюдение правил гигиены;
- снижение контактов с инфицированными больными;
- своевременное лечение простуды;
- профилактическая санация.
Заболевание развивается при ослабленном иммунитете, неспособном подавить активность проникших в организм бактерий. Для его укрепления рекомендуется закаливание, прием витаминов, занятия физкультурой, правильная организация труда и отдыха.
Следует избегать общения с инфицированными, если этого сделать невозможно, рекомендуется после контакта с больными провести санацию – однократное внутримышечное введение бициллина в дозировке 1,5 млн. единиц.
Профилактика складывается из двух составляющих: своевременного выявления и устранения очагов стрептококковой инфекции и проведение общеукрепляющих мер, которым нужно уделять особое внимание при расположенности к заболеваниям носоглотки. О ревматизме и его последствиях на видео:
О ревматизме и его последствиях на видео:
https://youtube.com/watch?v=x0ocH3yLK4M
Читайте по теме:

Что такое полиартроз суставов — симптомы, стадии, методы лечения и профилактики
Причины развития плечелопаточного периартрита, симптомы и методы лечения заболевания
Признаки артрита плечевого сустава и методы лечения заболевания
Симптомы ревматизма
Чаще всего заболевание обнаруживается у детей от младшего школьного возраста до подросткового, характеризуясь при этом развитием тяжелых осложнений. У дошкольников диагностирование недуга встречается лишь в единичных случаях. В медицинской практике четко прослеживается закономерность — чем позже удалось выявить ревматизм, тем тяжелее он будет протекать.
Основным симптомом можно назвать поражение суставов (в основном ног и рук), развиваться которое начинает на фоне инфекционного заболевания, например, гриппа или ангины. Признаки поражения могут обнаружиться как сразу, так и спустя 2-3 недели после выздоровления ребенка.
Родители обязательно должны обратить внимание, если после любого перенесенного ОРЗ и ОРВИ у ребенка появляются такие симптомы, как:
- болезненность и отечность суставов ног и рук (голеностопных, локтевых и коленных), сопровождающиеся резким подъемом температуры;
- миграция боли и отечности от одного сустава к другому, то есть, когда появившись в одном месте, через какое-то время симптомы затихают, но быстро возникают в другом, переходя с ноги на ногу;
- дальнейшее появление боли и отеков в мелких суставах пальцев рук и ног.
Появиться такие симптомы могут даже при нормальном общем состоянии ребенка, поэтому для родителей сигналом должны служить любые жалобы на появление болей в суставах, особенно если они резко прекращаются, но затем появляются снова.
Когда поражено сердце
Ревматизм у детей с поражением сердца может длительное время протекать практически без видимых симптомов, но иногда заболевание отличается внезапным проявлением и нарастающим характером.
Родители должны насторожиться, если у ребенка имеются жалобы на:
- общую слабость, особенно после физических нагрузок, например, на уроках физкультуры в школе;
- быструю утомляемость;
- учащающееся сердцебиение и появление одышки при подъеме по лестницам.
Если заболевание имеет запущенную форму, часто наблюдаются:
- тяжелая одышка даже после незначительной физической нагрузки;
- шумы и боли в области сердца;
- синюшность пальцев ног и рук;
- принятие вынужденных поз, когда ребенок старается лечь или сесть так, чтобы ему не было больно.
Разделяют 3 вида поражения сердца при ревматизме:
- Миокардит. Наиболее легкая форма, иногда может пройти самостоятельно.
- Эндокардит. Поражение средней тяжести, часто приводящее к возникновению различных пороков сердца приобретенного характера.
- Перикардит. Наиболее опасная форма поражения сердца.
Иногда сердечные нарушения могут проявиться одновременно с поражениями в суставах, но гораздо чаще такие симптомы возникают через какое-то время. В любом случае при обнаружении у ребенка подобных факторов не нужно пытаться решать проблему самостоятельно, без помощи квалифицированных специалистов здесь не обойтись, а обратиться к ним лучше сразу.
Если поражена ЦНС
Этой разновидностью ревматизма чаще всего страдают девочки. Заболевание характеризуется поражением некоторых отделов головного мозга, что выражается в:
- изменении поведения ребенка, появлении капризности, перепадов настроения, беспричинной раздражительности;
- появлении неразборчивости почерка при письме, а также сложностей с удержанием предметов в руках, например, ручки или ложки;
- нарушении координации движений и мелкой моторики, при этом ребенок часто теряет равновесие, не может завязать шнурки, вдеть нитку в иголку; при запущенном состоянии может дойти до парализации.

- специальная лечебная диета;
- постельный режим;
- физические нагрузки в объемах лечебной программы;
- массаж;
- гимнастика ЛФК;
- покой и пребывание на свежем воздухе.
Суставная форма
При ревматическом поражении суставов наблюдается резкое повышение температуры, а также появление припухлостей и болевых ощущений, что значительно затрудняет движения.
Особенности этой формы заболевания:
- преимущественное поражение крупных суставов ног и рук, в основном плечевых, локтевых, лучезапястных, голеностопных и коленных;
- миграцию болевых ощущений между суставами;
- скрытое поражение сердца;
- после проведения назначенного лечения, поврежденные суставы обычно восстанавливаются без деформирования и с сохранением основных функций.
Суставная форма ревматизма не всегда имеет острую форму, иногда температуры и видимого воспаления (появления припухлостей и шишек) нет, при этом ребенок может говорить о боли в разных суставах, которая быстро проходит, возникая в другом месте.
В некоторых случаях не удается сразу выявить поражение сердца, хотя в подростковом возрасте симптомы суставного ревматизма могут проявиться уже после образования сердечных нарушений.
Виды ревматизма и его стадии
Ревматизм диагностируется преимущественно у детей младшей школьной группы (от 7 до 9 лет) и подростков старше 15 лет. На сегодняшний день статистика заболеваемости составляет менее 1% на каждую тысячу детей указанного возраста.
Почти в половине случаев болезнь заканчивается присвоением инвалидности различной степени, так как ревматизм — одна из главных причин приобретенных пороков сердца.
Патология может протекать в активной фазе, когда клиническая симптоматика имеет максимальную выраженность, и неактивной фазе. Неактивный период имеет длительное течение и характеризуется нормализацией самочувствия ребенка, стиханием признаков и симптомов, улучшением лабораторных показателей.
Период ремиссии может длиться от 1-2 месяцев до нескольких лет — продолжительность неактивной фазы зависит от состояния иммунной системы.
Фазы и классификация по степени активности
Период активного течения специалисты разделяют на три вида, каждый из которых имеет свою степень активности, симптомы и особенности.
1 степень.
 Возбудитель инфекции на данном этапе обладает очень низкой патологической активностью, воспаление выражено слабо. Ребенок удовлетворительно себя чувствует. Единственным клиническим проявлением заболевания может быть незначительное колебание температуры и общее недомогание, слабость и сонливость, которые родители воспринимают как следствие умственной и физической нагрузки.
Возбудитель инфекции на данном этапе обладает очень низкой патологической активностью, воспаление выражено слабо. Ребенок удовлетворительно себя чувствует. Единственным клиническим проявлением заболевания может быть незначительное колебание температуры и общее недомогание, слабость и сонливость, которые родители воспринимают как следствие умственной и физической нагрузки.
2 степень.
На данной стадии появляются первые признаки ревматизма, но выражены они слабо, а самочувствие ребенка остается, в целом, удовлетворительным. Проведение лабораторной диагностики, электрокардиографии, рентгенографии и других обследований может не дать четкой клинической картины.
3 степень.
При ревматизме 3 степени происходит образование экссудата, и воспаление принимает острое течение, развивается ревматическая лихорадка. Диагностика с использованием лабораторных, инструментальных и других методов позволяет безошибочно определить диагноз.
Третья степень ревматизма наиболее опасна в плане возможных осложнений. У ребенка резко выражены симптомы кардита — воспалительного процесса, который может протекать в одной или сразу нескольких оболочках сердца.
Высокую интенсивность имеет и суставной синдром, который характеризуется сильной болью и дискомфортом в хрящевой и суставной ткани.
Исследования крови могут показать наличие лейкоцитоза — резкого повышения уровня лейкоцитов на фоне изменения клеточного состава. СРБ также будет положительным. СРБ — это особый вид сывороточных белков, которые синтезируются клетками печени в ответ на острые воспалительные процессы в тканях организма.
Важно! Наиболее благоприятный прогноз у детей при ревматизме 1 и 2 степени. Если начать лечение на данном этапе, можно избежать тяжелых осложнений, восстановить функции сердца, устранить признаки ревмокардита и полисерозита — одновременного воспаления нескольких оболочек, например, тканей плевры и перикарда.
Классификация по длительности патологической симптоматики
По данному критерию ревматизм можно разделить на пять видов:
- острый (от 1 до 3 месяцев);
- подострый (от 3 месяцев до полугода);
- затяжной (более 6-8 месяцев);
- часто-рецидивирующий (≥ 1 года, без периодов затихания);
- латентный/скрытый (без выраженных симптомов, позволяющих заподозрить патологический процесс в организме ребенка).
Латентный период может протекать несколько лет, при этом какие-либо клинические проявления и изменения в диагностических показателях будут отсутствовать.
Патогенез (что происходит?) во время Ревматизма у детей:
Патогенез определяется такими моментами:
— токсическое влияние некоторых ферментов стрептококка, которые обладают кардиотоксическими свойствами
— наличие у некоторых штаммов стрептококка антигенных субстанций, общих с сердечной тканью
Некоторые исследователи предполагают, что реакция противострептококковых антител с сердцем может возникнуть, только если ранее менялась ткань сердца. При некоторых формах ревматизма у детей, вероятно, играют роль аутоиммунные реакции. В механизмах повреждения сердца значение может иметь тесная связь путей лимфотока глоточного кольца и средостения, что создает предпосылки тесного контакта стрептококка, проникающего в организм через верхние дыхательные пути, с сердцем.


