Почему умирают при родах? почему женщины все еще умирают при родах
Содержание:
- Судиться не бесполезно
- Помогая другим…
- По каким причинам количество смертей все еще остается неизменным?
- Как предупредить?
- Многодетность опасна для здоровья
- Сонник — Родинка
- Как определить начало родов
- Можно ли умереть от анемии, чем опасна болезнь
- Коварный убийца. HELLP-синдром
- Родоразрешение
- Предродовые причины
- Смерть в результате осложнений после хирургического вмешательства
- Сонник — Смерть во время полового акта
- В чем западня
- Недостигнутая цель
- Наши психологи помогают удаленно
- Многодетность смертельно опасна не только для женщин
- Причины
Судиться не бесполезно
Сами врачи во время суда с выводами независимой экспертизы не согласились.
«Они даже соболезнования нашей семье не выразили. Гинеколог Марина Филатова продолжает работать дальше, как ни в чем не бывало», — говорит Татьяна.
Но сама Курьинская больница по решению суда в итоге должна выплатить семье Трушиных компенсацию морального вреда: Татьяне — 150 тысяч рублей, Александру — 100 тысяч рублей. Кроме этого штраф — 75 тысяч рублей.

Фото: Из личного архива
«Дополнительно я буду выходить с иском о возмещении судебных издержек – это расходы на юристов, экспертизу и т. д.», — поделилась Татьяна.
По словам женщины, к ее решению судиться с больницей многие относились скептически.
«Говорили, что бесполезно сражаться, что только нервы вымотаем, деньги потратим, но, знаете, я бы тогда постоянно в голове прокручивала эту ситуацию, не спала спокойно», — признается истица.
Новость по теме
Жителя Алтайского края осудили за гибель годовалого сына
Переживания, по ее словам, и сейчас никуда не ушли, даже после радостного рождения сына — за это время в семье Трушиных родился мальчик. В этот раз Татьяна поехала рожать в Барнаул в перинатальный центр «ДАР».
«Страшные картинки из Курьинской больницы на всю жизнь все равно останутся, но теперь я чувствую какое-то удовлетворение. Они пытались доказать, что я сама виновата в случившемся, но я доказала их вину. Возможно, моя история поможет тем, кто также столкнулся с врачебной халатностью», — говорит Трушина.
Помогая другим…
Юлия Карасева, Люберцы
Моей дочке — 16 лет. Через несколько лет после ее рождения у меня был самопроизвольный выкидыш, потом – замершая беременность.
К такому грустному развитию событий я не то что бы была готова, но, поскольку уже была психологом, знала, как из этой ситуации выкарабкиваться
Я знала, насколько широко распространены перинатальные потери и насколько они замалчиваются в обществе. Я считаю это несправедливым, неправильным, потому что множество женщин оказываются потом в тяжелом состоянии, бывают и суициды, и развод, распад семей…
После замершей у меня случилась благополучная беременность, постоянно была угроза ее прерывания, но, с помощью врачей, удалось сохранить, и у меня родился сын.
После у меня был еще один выкидыш.
На самом деле справиться с этой болью, разобраться и отпустить мне помогала не только поддержка близких, в том числе – дочки, с которой мы и сейчас очень близки, но и то, что я стала помогать другим женщинам (безвозмездно) пережить случившееся.
Все беременности – это факт биографии женщины, даже если они закончились трагично
Важно только понять это, принять, возможно – проработать…
По каким причинам количество смертей все еще остается неизменным?
Проведение просветительских программ среди женского населения о необходимости медицинской помощи, дополнительное обучение местных медицинских работников, создание должных условий труда для беременных – все это могло бы принести быстрые и весомые результаты.
«Но все это требует больших денег», — подчеркивает Анника Кнутсон, глава фонда ООН по вопросам репродуктивного здоровья. «Любые вмешательства, которые позволяют женщинам получать необходимую медицинскую помощь или информируют их о необходимости этой помощи – все это могло бы существенным образом изменить ситуацию. Но когда количество материнских смертей снижается до 200 на каждые 100000, для дальнейшего улучшения ситуации требуются все более серьезные меры. Чтобы еще больше уменьшить это число, не обойтись без серьезных и долгосрочных мер, связанных с коренным преобразованием системы здравоохранения в конкретных странах», — говорит Анника.
Как предупредить?
При планировании беременности обоим будущим родителям нужно пройти обследование и, при необходимости, лечение.
При наличии хронических заболеваний нужно как можно раньше предупредить об этом гинеколога, чтобы он знал, на какие нюансы обращать внимание. Если беременная принимает лекарственные препараты, необходимо согласовать это с врачом и, возможно, заменить на более безопасные для плода
Обязательно нужно принимать фолиевую кислоту с первых дней беременности и поливитамины по назначению врача.
В случае проблем с ожирением лучшей подготовкой к беременности станет уменьшение веса.
Вредные привычки также стоит оставить на более поздний период.

К кровотечениям нужно относиться очень серьезно и не ждать, что пройдет все само. Сразу следует обратиться к врачу, возможно, это отслойка плаценты.
Хорошо, если беременная имеет привычку ежедневно считать шевеления плода. Это позволит заметить малейшие отклонения от обычной активности плода.
Многодетность опасна для здоровья
Даже одна-единственная беременность – это огромный стресс для женского организма. Изменение гормонального статуса и иммунной системы, увеличение массы тела и объема кровотока, появление дополнительных затрат на постройку и питание нового организма – все это может серьезно сказаться на здоровье женщины. Если же таких беременностей несколько, опасность для женского организма возрастает многократно – и, к сожалению, даже не пропорционально количеству беременностей, а в прогрессии.
После беременности организм женщины восстанавливается не менее двух лет. Каждая последующая беременность требует более длительного периода восстановления, а также наносит новый ущерб женскому организму. Если никаких осложнений и последствий во время первой беременности не случилось – можно считать, что женщине очень повезло. Но совершенно не факт, что ей точно так же повезет и при последующих беременностях. Хотя, конечно, очень многое зависит от наследственности, общего статуса здоровья женщины и ее физической формы.
О вреде, который беременность может нанести организму женщины, не принято говорить. Более того, в масс-медиа все шире распространяется миф о том, что беременность и роды омолаживают и оздоравливают женский организм, являясь настоящим эликсиром молодости (http://health-medicine.info/beremennost-omolazhivaet-organ…/). Давайте посмотрим, почему это утверждение очень далеко от истины.
Сонник — Родинка
Существует известная народная примета: «Родинка на таком месте, что самому видно – к худу, а не видно – к добру». Возможно, именно эта народная мудрость и послужила основанием для того, чтобы в Вашем сне появилась родинка. А может быть, родинка возникла в сновидении потому, что в реальной жизни Вы думали о символическом значении каждой родинки, ведь недаром в народе говорят: «Чем больше родинок, тем несчастнее и больнее человек» или «Родинка на носу – к заболеванию сердца», «Родинка на спине – быть воспалению легких». Родинка может появиться в Вашем сне и потому, что наяву Вы встречались со своими родственниками. Рассматривать во сне большую родинку на своем теле – знак того, что у Вас есть очень влиятельный и обеспеченный родственник, который готов прийти к Вам на помощь в любую минуту. Если Вам приснилось, что у Вас все тело в родинках, то такой сон является плохим предзнаменованием. Вам предстоит несчастье, от которого Вы долго не сможете оправиться. Возможно, такой сон говорит о том, что у Вас много родственников, с которыми Вам не следует забывать поддерживать отношения. Удалять во сне со своего тела родинку медицинским путем, то в реальной жизни Вам удастся избежать угрожающей Вам опасности и злых сплетен Ваших недоброжелателей. Если Вы сами удаляете у себя родинку, то такой сон говорит о том, что наяву Вы только способствуете тому, чтобы обстоятельства складывались не в Вашу пользу, и даете пищу для пересудов Вашим врагам. Если Вам приснилось, что у Вас большая родинка на лбу, то в реальной жизни Вас ждет ухудшение самочувствия. Возможно, Вы подцепите инфекцию, от которой долго не сможете вылечиться. Будьте осторожны при общении с малознакомыми людьми. Искать во сне на своем теле родинки и не находить их – знак того, что Вы сами виноваты в прохладном отношении к Вам Ваших родственников. Если Вы не перемените свое поведение, то в скором времени останетесь в полном одиночестве. Если Вы нечаянно во сне содрали у себя родинку, то Вы в скором времени Вы получите неприятное известие от своих родственников, из-за чего Ваше отношение к ним заметно ухудшится. Наблюдать за тем, как на Ваших глазах на теле вырастают родинки, – свидетельство того, что в реальной жизни много людей хотело бы подружиться, а, может быть, даже породниться с Вами. Будьте осторожнее в выборе друзей!
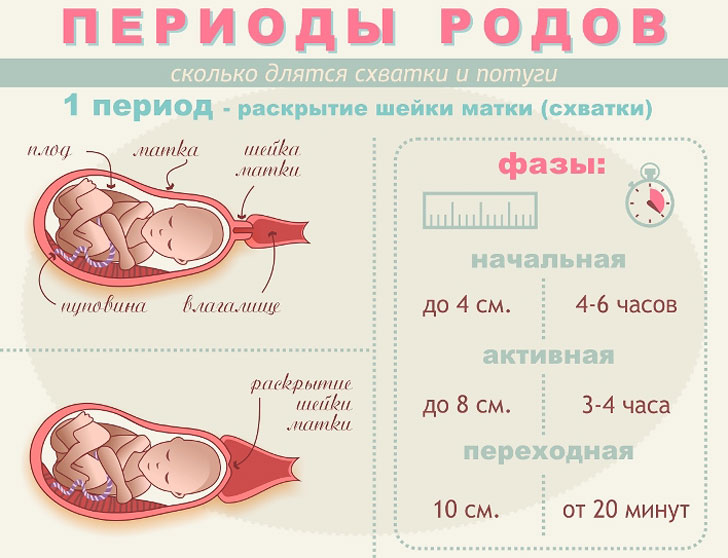
Как определить начало родов
К сожалению, не существует четкого порядка событий, свидетельствующих о начале родов. Каждая беременная проходит свой путь, который заявляет о начале родовой деятельности. Есть женщины, которые испытывают перед родами прилив энергии, другие ощущают вялость и упадок сил, а третьи даже могут не заметить, как отошли воды.
В идеальном варианте родовой процесс начинается после того, как плод сформировался и имеет все необходимое для самостоятельной жизни и развития вне утробы матери. О скором появлении крохи свидетельствует открытие шейки матки в результате схваток — ритмичных сокращений маточных мышц. В среднем, продолжительность схваток составляет 10-15 секунд каждые 15-20 минут в начале родов и на пике активности каждые 60 секунд 2-3 минуты. Благодаря схваткам ребенку легче передвигаться по родовым путям
Поэтому женщине важно уметь правильно дышать как во время схваток, так и после них
Интересен тот факт, что схватки не всегда начинаются тогда, когда отходят воды. Хотя этот сюжет лег в основу многих фильмов: женщина ощущает поток воды и через пару секунд знакомится со схватками. Однако в реальной жизни этот сюжет далек от истины. Воды могут отойти и до появления схваток. Кстати, околоплодный пузырь может начать разрываться постепенно, поэтому женщина может не сразу заметить подтекания амниотической жидкости (околоплодных вод).
Гинекологи утверждают, что преждевременное излитие околоплодных вод несет разный смысл: произошедшее не всегда означает готовность женского организма к родам и не всегда утверждает обратное. В любом случае, если женщина обнаружила отход вод, нужно незамедлительно обратиться к доктору независимо от срока беременности. У каждой женщины объем количества вод может быть разным (маловодие, многоводие) и порой их подтекание может случиться даже на ранних сроках беременности.
Если после разрыва околоплодного пузыря родовая деятельность не началась, а срок подошел — женщине делают стимуляцию. Когда наоборот — это говорит о начале преждевременных родов. Околоплодные воды помогают защитить ребенка от внешних инфекций, содержат массу питательных веществ (минеральные соли, белки, жиры, глюкозу). Поэтому преждевременный отход вод может угрожать не только здоровью, но и жизни ребенка.
О начале родовой деятельности могут говорить выделения розового или красного цвета. Это так называемый процесс отхождения пробки, закрывающей цервикальный канал. Пробка помогает защитить плод от инфекции и может отходить не полностью, а по частям. Как правило, она отходит в течение недели до родов или во время. Однако ее отторжение тоже можно не заметить.
Что касается маточного открытия, оно может начаться как за 2 недели до родов, так и за час до них. Этот вопрос акушер-гинеколог держит на контроле благодаря проведению специальных вагинальных исследований у беременной. Первое раскрытие шейки матки может достигать 4 см, после чего маточный зев может раскрыться до 8 см. В активной стадии родов происходит полное раскрытие матки, которое колеблется в промежутке от 10 до 12 см.
Можно ли умереть от анемии, чем опасна болезнь

На свете немало разных заболеваний, связанных с кровью. Одним из таких является анемия. Этот недуг считается полиэтиологичным заболеванием, которое возникает при внутреннем и внешнем воздействии на состав крови. Чаще всего люди считают, что основными признаками проявления болезни является слабость и головокружение.
Но это не так, эти симптомы являются первоначальным звоночком развития заболевания. Далее в организме происходят патологические процессы, которые приводят к нарушениям кровообращения.
В связи с этим очень часто пациенты задаются вопросом: «Можно ли умереть от анемии?» Для того чтобы получить ответ на этот вопрос, нужно разобраться, почему происходят такие сбои в организме и как их предотвратить.
Правильное лечение
Симптомы и лечение анемии у взрослых немного отличается от детской терапии, именно поэтому не стоит начинать лечение самостоятельно. Врачи обычно назначают комплексную терапию, но при легкой анемии медикаментозное лечение не требуется, достаточно употреблять в пищу продукты, содержащие железо.
При тяжелой стадии малокровия специалисты назначают препараты, которые помогают костному мозгу выделять эритроциты и гемоглобин быстрее. К медикаментам, повышающим уровень железа в крови, относятся:
- железосодержащие средства – “Актиферрин”, “Сорбифер” и “Фенюльс”;
- витамины В12 – фолиевая кислота, витамины группы В.
В том случае, если обычные препараты бессильны, назначается комплекс глюкокортикоидных гормонов. При тяжелых стадиях, рекомендуется лечение проводить в стационаре.
Большее количество людей задумывается о том, можно ли вылечить анемию при помощи народных средств. Уже много веков народная медицина пользуется популярностью. Она содержит много полезных советов. Для того чтобы избавиться от анемии самостоятельно, необходимо воспользоваться некоторыми рецептами:
- Нужно сок алоэ, мед и вино «Кагор» тщательно перемешать и дать постоять в течение суток. После нужно принимать по одной ложке в день.
- Ягоды шиповника и листья земляники залить водой и варить в течение 30 минут на водяной бане. Далее, отвар нужно остудить и пить по пол-стакана два раза в день.
В период использования народных методов стоит учитывать, что они подходят только для людей с легкой анемией.
Анемия и беременность
Будущие мамы часто слышат о том, что у них малокровие. Обычно этот диагноз в период вынашивания ребенка протекает в легкой форме. Бывают разные последствия для ребенка у беременных с анемией, но только в том случае, если заболевание протекает во второй стадии. Она считается опасной по причине своих особенностей, которые возникают у будущей мамочки, например:
- повышается риск возникновения инфекционных заболеваний;
- развивается венозный тромбоз;
- риск преждевременных родов;
- тяжело переносится период токсикоза;
- возникновение кровотечений.
Кроме того, что анемия влияет на состояние беременной, она также может оказать негативное влияние на плод. У ребенка могут плохо развиваться внутренние органы, он плохо набирает вес и снижается иммунитет.
Диагностирование
Для диагностики заболевания необходимо сдать анализы крови на определение количества эритроцитов, уровня гемоглобина и ферретина, который помогает железу накапливаться и усваиваться в крови.
Кроме анализов крови существуют дополнительные тесты. Они обычно назначаются для того, чтобы определить вид анемии. К таким процедурам относятся:
- эндоскопия;
- ректоскопия;
- УЗИ.
Последний вид обследования обычно назначается женщинам с обильными месячными.
Для того чтобы не ходить по больницам и не мучить себя ненужными вопросами о том, можно ли умереть от анемии, достаточно правильно питаться и вести здоровый образ жизни.
Коварный убийца. HELLP-синдром
Очень сложная патология, обычно возникающая на последних неделях беременности (очень редко – в первые дни после родов) и тесно связанная с поздними токсикозами. Причины возникновения HELLP-синдрома достоверно не установлены, есть несколько десятков гипотез, но ни одна не признана основной. Называют аутоиммунные заболевания, генетическую предрасположенность, прием препаратов и веществ, нарушающий деятельность печени женщины.

Патология комплексная: происходит разрушение эритроцитов, увеличение количества ферментов печени, уровень тромбоцитов снижается, что вызывает нарушение свертываемости крови, её сгущение. Ткани печени матери подвергаются разрушению (гепатоз), наблюдаются болевые симптомы в подреберье, выраженная желтушность кожных покровов. Верный симптом этого заболевания – отечность, рвота, быстрая утомляемость.
Если вовремя не принять меры, роженица может впасть в кому и погибнуть: при этом заболевании вероятность благоприятного исхода составляет не более 25-35%, ведь недаром HELLP прозвали «ночным кошмаром акушеров». Смерть наступает в результате осложнений: кровоизлияния в головной мозг, тромбозы, острая печеночная недостаточность…
Диагностика синдрома производится на основании лабораторных анализов крови, УЗИ, анализа мочи, компьютерной томографии. После экстренной госпитализации, если диагноз установлен, требуется немедленная стимуляция родовой деятельности или срочное кесарево сечение, если естественные роды невозможны по сроку или состояние матери с каждым часом ухудшается.
Почему HELLP синдром медики называют «ночным кошмаром»? Потому что на ранних стадиях его трудно диагностировать, особенно если у врача небольшой опыт или он невнимателен. Заболевание быстро прогрессирует и справиться с ним на поздних стадиях бывает очень сложно.
Если вовремя принять меры, жизни матери и малыша ничего не угрожает, но придется длительно лечиться в стационаре, стабилизировать показатели крови у матери, восстановить работу печени и почек. Показано переливание крови и плазмы, назначаются различные медикаменты.
Смерть при родах в результате HELLP встречается примерно в 4% от общего количества смертей рожениц.
Родоразрешение
После того как установлена и достоверно подтверждена внутриутробная смерть ребенка, женщине выдают направление на необходимые анализы и готовят к родоразрешению.
Если речь идет о маленьком сроке, то это будет аборт, который сравнительно легко и безболезненно переносят большинство женщин, так как процедура проходит под наркозом, и просыпается женщина уже без плода.

Если же срок беременности перешагнул порог двадцати четырех недель, то беременной предстоит пройти серьезное испытание, физическое и психологическое. После подготовки женщине введут гормон окситоцин, который спровоцирует сокращения матки и начало естественных родов. Пройдя схватки и потуги, так же как в случае с обычными родами, женщина разрешится от мертворожденного ребенка.
Предродовые причины
К осложненным родам и, как следствие, к смерти женщины, могут привести некоторые хронические болезни. В первую очередь это относится к сердечно-сосудистым заболеваниям
Очень важно, чтобы беременная женщина следила за своим артериальным давлением, особенно если проблемы с ним были еще до беременности. Обязательно нужно сообщить об этом гинекологу, у которого беременная наблюдается
Серьезный фактор риска – поздний токсикоз (ОПГ-гестоз). Это осложнение появляется после 20-й недели беременности, и первым его признаком являются отеки. Они могут быть и скрытыми, тогда их косвенным признаком будет слишком большая прибавка в весе (более 300 г за неделю). При ОПГ-гестозе нарушается деятельность многих органов, прежде всего – почек. В тяжелых случаях это может привести к смерти во время родов или даже до их начала. Чтобы этого не произошло, врач назначает женщине бессолевую диету с ограничением жидкости и некоторые лекарственные препараты. Если эти меры не приносят результата, прибегают к кесареву сечению.
Смерть в результате осложнений после хирургического вмешательства

Речь идет в основном о кесаревом сечении. Как и любая хирургическая операция, кесарево несет риск для роженицы. Иногда к кесареву прибегают, когда состояние здоровья женщины существенно ухудшилось, либо естественные роды оказались ей не по силам.
Сама по себе операция кесарева сечения не слишком сложная, даже для малоопытного хирурга. Всегда наготове кровь и плазма для переливания, состояние пациентки отслеживается с помощью приборов, на крайний случай – рядом реанимация. В процессе операции смерть роженицы наступает крайне редко, большинство случаев попадает на послеродовой период. Часты внутренние кровотечения и осложнения, малейшая халатность или недосмотр персонала приводят к трагедии, а реаниматологи уже не успевают спасти женщину.
Сонник — Смерть во время полового акта
Сновидение о смерти во время полового акта может быть истолковано исходя как из физиологического, так и из психологического контекста. Физиологической подоплекой подобного сновидения может стать чувство усталости в конечностях и теле, появляющееся с результате различных переутомлений (например, тяжелой физической работы, хронического недосыпания, нервного перенапряжения и т. д.). Психологической же основой сна о смерти во время полового акта могут быть разнообразные фобии сновидца (например, фобия замкнутого пространства и т. п.). Как для мужчин, так и для женщин сон имеет следующее значение: подсознательно Вас мучит мысль о том, что работа, выполняемая Вами, очень утомительна, что подобная загруженность может привести к болезни (даже достаточно тяжелой), опасение потерять здоровье, опасение приступа болезни во время работы. Кроме того, подобный сон может иметь значение переворота в восприятии себя как определенного сексуального типа. Допустим, например, что сновидец привык считать себя достаточно спокойным и холодным партнером, но вдруг открыл в себе страстность, ранее неизвестную и недоступную. Возможно, сон показывает намерение сновидца сменить стиль поведения или одежды, кардинально измениться, умереть в прежнем виде и родиться новым человеком.
В чем западня

Фото с сайта healthy-kids.ru
— Мама выписалась. В каком она состоянии? Какую помощь и информацию ей стоит искать?
— Состояние может быть очень разным. Сначала это, как правило, шок, потом – поиск виноватых. Психологи выделяют в переживании несколько стадий, но на самом деле они далеко не всегда проходят постепенно, как в книжке, — иногда все приходит сразу.
Это может быть злость и ярость, очень часто – чувство вины, это может быть желание оградиться, или чувство беспомощности. Могут быть физические симптомы – ощущение, что в груди все сдавлено, и ты задыхаешься, потеря сна. Например, после случившегося мы с мужем три ночи не спали, а когда на четвертую ночь я начала засыпать, то просыпалась, обнаруживала, что это не сон, и будто заново сталкивалась с реальностью. И начинался поток слез и неверие в происшедшее.
И самое ужасное – то, в чем часто застревают и женщина, и ее муж – чувство вины. Это – самая страшная западня, в которую попадают люди, потому что это разъедает их душу и тело.
Для того, чтобы справиться с этим, нужны психологи или духовность, вера.
То есть, женщине после родов нужно проявить заботу об эмоциях. У некоторых женщин после произошедшего есть желание постоянно говорить о том, что произошло. У кого-то этого желания нет. И самая главная поддержка, которую могут в этой ситуации оказать окружающие, – дать женщине и ее мужу понять, что они не одни, что вокруг них есть люди, которым не все равно.
Если вы вдруг оказались родственником такой семьи, — просто дайте им знать любым способом, что они могут рассчитывать на вашу помощь.
Потому что худшее, что делают в нашей стране люди, которые очень не любят соприкасаться с темой горя и утраты, — просто игнорируют такую семью, потому что не знают, как на нее реагировать. В итоге родители оказываются в изоляции – это ужасно.
Если у мамы возникает желание говорить о случившемся, нужно найти, с кем она может поговорить. Это позволяет сбросить внутреннее напряжение. В этой ситуации хочется говорить об одном и том же много раз. Поэтому одна из первоочередных задач нашего фонда – создание «родительских групп» в разных городах, чтобы родители могли говорить о том, что произошло, что они чувствуют, быть принятыми полностью, вместе со всеми своими переживаниями, и увидеть, что не они одни попадают в такую ситуацию, испытывают такие чувства.
Недостигнутая цель
Но, хотя это сокращение, конечно, стоит отпраздновать, оно демонстрирует небольшую отдачу от крупных глобальных обязательств. На первой всемирной конференции по проблемам женщин, состоявшейся в Мексике в 1975 году, был отмечен высокий уровень материнской смертности, и были приняты меры для ее сокращения. В 1994 году 179 правительств на международной конференции по народонаселению и развитию в Каире дали совместное обещание, что к концу столетия они сократят вдвое показатель материнской смертности, зарегистрированный в 1990 году, а затем снова вдвое уменьшат этот показатель к 2015 году. Но этого не произошло.
В 2001 году государства-члены ООН согласились с Целями развития тысячелетия, которые включали призыв сократить количество смертей среди матерей на три четверти к 2015 году. Хотя Цели развития тысячелетия активизировали усилия, целевой показатель сокращения материнской смертности не был достигнут в странах с самыми высокими уровнями смертности. Фактически, это была цель, прогресс в достижении которой оказался наиболее медленным. По данным Всемирной организации здравоохранения, в период с 1990 по 2005 год уровень материнской смертности снижался в среднем на 2,3% в год — ниже 5,5%, необходимых для достижения Цели развития тысячелетия. А сейчас этот спад, похоже, не продолжается.

Сокращение среднего уровня материнской смертности в мире с 1990 по 2015 год
Когда существует высокий уровень смертности, относительно простые вмешательства — повышение осведомленности женщин о важности обращения за медицинской помощью во время беременности и родов, обучение сотрудников в сфере здравоохранения выявлению признаков проблем — принесет довольно быстрые победы. Но, по словам Аннеки Кнутссон, начальника отдела сексуального и репродуктивного здоровья в фонде ООН (ЮНФПА), более быстрое изменение ситуации требует большей политической воли и большего количества денег
«Любое вмешательство, которое приводит женщин в медицинский центр для дородовой медицинской помощи, информирует женщин о важности обращения за помощью или уменьшает количество домашних родов в одиночку, окажет большое влияние, — говорит она, — Когда вы достигаете уровня около 200 смертей (на каждые 100 тысяч живорождений — ред.), есть очень много других вмешательств, которые необходимо внедрить в систему здравоохранения, чтобы уменьшить смертность еще сильнее. Это связано с компетентным персоналом на месте и средствами, которые в дополнение к безопасным нормальным родам могут обеспечивать переливание крови, кесарево сечение или другие типы оказания помощи при родах. Это требует более долгосрочных и сложных инвестиций в систему здравоохранения. Это одна из причин, почему темпы снижения замедляются»
Но, по словам Аннеки Кнутссон, начальника отдела сексуального и репродуктивного здоровья в фонде ООН (ЮНФПА), более быстрое изменение ситуации требует большей политической воли и большего количества денег
«Любое вмешательство, которое приводит женщин в медицинский центр для дородовой медицинской помощи, информирует женщин о важности обращения за помощью или уменьшает количество домашних родов в одиночку, окажет большое влияние, — говорит она, — Когда вы достигаете уровня около 200 смертей (на каждые 100 тысяч живорождений — ред.), есть очень много других вмешательств, которые необходимо внедрить в систему здравоохранения, чтобы уменьшить смертность еще сильнее. Это связано с компетентным персоналом на месте и средствами, которые в дополнение к безопасным нормальным родам могут обеспечивать переливание крови, кесарево сечение или другие типы оказания помощи при родах
Это требует более долгосрочных и сложных инвестиций в систему здравоохранения. Это одна из причин, почему темпы снижения замедляются».
Наши психологи помогают удаленно

Фото с сайта verywell.com
— Кстати, о помощи. У нас ведь крайне немного психологов, специализируются на теме утраты. Получится – часть женщин окажется далеко от специалиста просто географически. Что делать в этой ситуации?
— К нам уже стали обращаться женщины из разных уголков России, и наши психологи помогают удаленно. Так что, несмотря на удаленность, помощь возможна
Важно обратить внимание, что психологов, умеющих работать с темой перинатальной утраты действительно очень немного
И если вы решите обращаться сами к специалисту, то обязательно поинтересуйтесь его образованием и опытом именно в этом направлении.
Очень важно, чтобы после перинатальной потери у членов такой семьи (потому что на самом деле страдает не только женщина, отец тоже очень переживает смерть ребенка) возникло желание жить. Иногда возникает либо желание уйти в себя и в бесконечный поиск виноватого, и это разрушает и физическое тело, и ощущение радости жизни
Либо все-таки возникает мысль: «Я хочу жить», — и тогда возможна забота о своем физическом теле, работа со своим психологическим настроем, с эмоциями.
Если женщина, ее муж или кто-то еще из родственников, остро переживающих ситуацию перинатальной утраты (бабушки, дедушки), принимают решение — жить, даже если это пока сделать очень сложно, они всегда могут позвонить в наш фонд, и мы всегда найдем специалиста, который постарается поработать с ними, поддержать и помочь.
То есть, самое лучшее в этой ситуации – искать психолога, как минимум – группу родительской поддержки, но их пока тоже очень мало. Мы уже начали работу над тем, чтобы в каждом роддоме в нашей стране был психолог, специально обученный тому, как работать в таких ситуациях. Но это – перспектива. Пока же универсальное решение для любого уголка страны – в обращении в наш фонд.
Многодетность смертельно опасна не только для женщин
Иметь много детей не просто вредно для здоровья, а смертельно опасно. Американский журнал PNAS (Proceedings of the National Academy of Science) опубликовал материалы исследования, проведенного в многодетных семьях, в которых родители не предохранялись по религиозным соображениям. Ученые изучили статистические данные по 21 тысяче семейных пар, живших в штате Юта между 1860 и 1985 годами. За эти 125 лет американцы родили порядка 174 тысяч детей. Количество сыновей и дочерей в семьях жителей штата варьировалось от 1 до 14, а в среднем женщины из выборки рожали по 8 детей. При этом согласно данным статистики оказалось, что чем больше в семьях было детей, тем чаще родители умирали вскоре после родов.
Матери, конечно, умирали чаще отцов. Согласно данным статистики, 1414 женщин умерли в течение года после рождения последнего ребенка, а еще 988 — к тому моменту, когда младшему исполнилось 5 лет. Для сравнения: среди мужского населения штата Юта 613 человек скончались, оставив годовалого ребенка без отца, и еще 1083 мужчины окончательно слегли, когда их младшим детям было по 5 лет.
В то же время смертность детей также повышалась в зависимости от их количества. В семьях, где детей было много, ребенок чаще всего не доживал до 18-летия, особенно если он был одним из младших в семье.
Причины
Количество материнских смертей от родов остается недопустимо большим несмотря на существенное снижение показателя за последние 15 лет. Как показывает мировая практика, основная часть негативной статистки припадает на развивающиеся страны мира. Из этого следует, что основной причиной подобной тенденции служит недостаточное развитие медицинской сферы и отсутствие поддержки адекватного уровня здоровья женщин со стороны страны и, соответственно, медицинского персонала.
Летальным исходом может завершиться ряд случаев, в том числе вредные привычки, заболевания будущей мамы, предродовые факторы, беременность с высоким риском, кровотечения, врачебные ошибки, инфекции.
Вредные привычки
Вредные привычки не приносят пользы никому, а особенно организму будущей матери. Если женщина не может отказать себе в удовольствии выкуривать по паре сигарет в день, она увеличивает риск смерти во время родов за счет таких проблем как отслоение плаценты или ее предлежание. У нее могут наступить преждевременные роды, после которых могут появиться инфекции. Недопустимо и пассивное курение.
Употребление алкоголя во время беременности может закончиться самопроизвольным абортом. Регулярное злоупотребление спиртными напитками увеличивает риск выкидыша в 2 раза.
Заболевания
Тревожным сигналом во время беременности может быть повышенное артериальное давление, если раньше женщина не страдала от подобного состояния. Причиной этому может служить гестоз.
Воспаление мочевого пузыря требует немедленного назначения антибиотиков для того, чтобы инфекция не попала в почки и не вызвала преждевременного разрыва оболочек плода и преждевременных родов.
Высокая температура на разных этапах беременности может иметь своим результатом повышение риска выкидыша или преждевременных родов.
Другими заболеваниями, влияющими на статистику смертей в родах, являются сахарный диабет, сердечные заболевания, нарушения свертываемости крови, нарушение функции щитовидной железы и другие.
Предродовые факторы
Сюда относятся, например, несовместимые резус-факторы матери и ребенка, при которых матери на 28 недели беременности вводят специальный иммуноглобулин. Также предродовыми факторами могут стать поздний токсикоз или аборты с последующими осложнениями.
Беременность с высоким риском
В эту категорию попадают будущие мамы, течение беременности которых является неудовлетворительным в силу повышенной вероятности возможных осложнений. Каждая женщина обязана пройти полноценное медицинское обследование, чтобы убедиться, что ее здоровье вне опасности, и риск смерти при родах минимален. Своевременная диагностика позволяет вовремя получить необходимую медицинскую помощь.
Кровотечения
Если у беременной женщины наступает кровотечение, это определяет высокий уровень риска самопроизвольного аборта и летального исхода в случае потери большого количества крови. Основными причинами служат преждевременная отслойка плаценты или ее предлежание; повышенную опасность вызывают заболевания шейки матки и области влагалища.
Врачебные ошибки
К сожалению, даже прекрасное здоровье будущей мамы не является гарантией благополучного исхода родов, ведь свое влияние оказывает человеческий фактор. Халатное отношение медицинского персонала, неквалифицированность врача или несвоевременное оказание необходимой помощи вполне могут стать причинами смерти при родах.

Инфекции
Во время беременности самые обычные инфекции, на которые организм не реагирует в обычном состоянии, могут повлечь за собой тяжелые осложнения. До ее наступления следует обязательно избавиться от хламидиоза, гонореи и трихомониаза, если такие заболевания присутствуют.