Синдром внезапной детской смерти (свдс): что это за болезнь?
Содержание:
- Причины синдрома вегетативной дистонии
- Что подразумевается под синдромом внезапной смерти младенцев?
- Профилактика СВДС
- Современные патофизиологические гипотезы развития синдрома
- Симптомы
- Монитор колыбели — первый истинный монитор
- Обстоятельства, связанные со смертью
- Как снизить риск детской смертности
- Роль апноэ и гипоксии в СВДС
- Причины (факторы риска) синдрома внезапной детской смерти
- Бетагистин: отзывы пациентов принимавших препарат и кардиологов, показания и цены на лечение
- Кто подвержен риску СВДС?
- Вероятные причины СВДС
- Причины
Причины синдрома вегетативной дистонии
Синдром вегетативной дистонии классифицируют как следствие разнообразных патологий центральной и периферической нервной системы. СВД не является самостоятельным заболеванием и редко приходит в одночасье. Причины синдрома вегетативной дистонии следующие:
- Проблемы дома, в школе, которые приводят к систематическим постоянным стрессам;
- Поражение головного мозга вследствие проблем протекания беременности;
- Гормональная перестройка в подростковом возрасте (переходный возраст);
- Наследственность, выраженная плохой переносимостью труда, высокой метеотропностью и так далее;
- Заболевания эндокринной системы (сахарный диабет и так далее);
- Бронхиальная астма, язва желудка, гипертония и другие соматические патологии;
- Пассивный образ жизни;
- Систематические заболевания нервной системы;
- Кариозные зубы, гайморит, отит и другие постоянные очаги инфицирования;
- Умственная и физическая перегрузка;
- Постоянные заболевания аутоиммунного типа.
Что подразумевается под синдромом внезапной смерти младенцев?

Синдром необъяснимой гибели называют также «смертью в колыбели» и «ночной смертью без причины». Это не заболевание, а диагноз, который ставится посмертно. Для того чтобы иметь основание поставить такой диагноз, врач обязан внимательно изучить медицинскую карту и исключить возможные патологии. Обязательной процедурой является вскрытие, которое подтвердит отсутствие заболеваний.
Чаще всего смертельный исход настигает детей во сне, реже – ранним утром, когда малыш находится один в кроватке. Накануне, как правило, не наблюдается никаких симптомов, ребенок не капризничает и выглядит вполне здоровым. По статистике, в России на каждые 10 тысяч детей приходится 4 умерших вследствие необъяснимой остановки дыхания.
Причины явления изучаются по всему миру уже много лет. Несмотря на то, что четкой картины явления не существует, ученые называют его некоторые закономерности:
- В зону риска попадают малыши 2–4 месяцев.
- На долю мальчиков приходится 60% смертей. Ученые связывают это с тем, что в младенчестве девочки отличаются более высоким иммунитетом.
- Большинство детей умирают во сне, и 70% от этого количества – лежа на животе. Переворачиваясь лицом вниз, ребенок перекрывает себе доступ воздуха. Неразвитый инстинкт самосохранения даже в условиях нехватки кислорода не позволяет малышу перевернуться обратно или заплакать. Дети месячного возраста ворочаться не умеют, а вот у малюток после 4 месяцев уже пробуждается инстинкт выживания.
- Вакцинация младенцев не влияет на остановку сердца.
- Понижение или повышение температуры тела провоцирует отклонения в дыхании младенцев. Переохлаждение вызывает замедление дыхания и постепенное его угасание. При перегреве ребенок дышит чаще, а так как работа дыхательной системы окончательно не налажена, происходит сбой и легкие прекращают работать.
Профилактика СВДС
Некоторые исследователи уверяют, что снизить число смертности у младенцев поможет пустышка. Благодаря тому, что в ней имеется специальное отверстие, ребенок не задохнется. Соответственно, малыш, который накрылся одеялом, будет иметь специальный вход, в который проникает воздух.
 Безопасной мерой профилактики является и совместный сон. Ранее считалось, что категорически запрещено спать с младенцем, это приводит к смертельным исходам. В настоящее время ситуация полностью поменялась. Врачи уверены, что во сне мать подсознательно контролирует общее состояние ребенка.
Безопасной мерой профилактики является и совместный сон. Ранее считалось, что категорически запрещено спать с младенцем, это приводит к смертельным исходам. В настоящее время ситуация полностью поменялась. Врачи уверены, что во сне мать подсознательно контролирует общее состояние ребенка.
Находясь у её груди, малыш находится под контролем. Мать чувствует его сердцебиение и понимает, нормально оно или нет. От совместного сна стоит отказаться тем матерям, которые употребляют алкоголь, наркотические средства или лекарства, приводящие к вялости и сонливости.
Современные патофизиологические гипотезы развития синдрома

- Гипотеза апноэ. Множество проведённых исследований могут предположить вероятность развития внезапной смерти у детей с длительным апноэ (задержка дыхания) более 9 секунд. Выделяют 4 варианта задержки дыхания во сне: апноэ у недоношенных новорождённых (в связи с неразвитой дыхательной системой), абортивный синдром внезапной детской смерти (очевидный жизнеугрожающий эпизод), апноэ у детей раннего возраста и обструктивное апное во сне. Патологическим апноэ считается задержка дыхания от 9 до 12 секунд. А также частые апноэ, которые носят физиологический характер, сочетание патологических и физиологических апноэ, задержка дыхания в сочетании с частым поверхностным дыханием или со сниженной частотой сердечных сокращений.
- Синдром удлинённого интервала QT. Данный интервал можно анализировать по данным электрокардиограммы. Патология такого показателя свидетельствует об аритмии и клинически проявляется обмороками. Эпизоды потери сознания могут привести к внезапной смерти. В настоящее время выделяют синдром врождённого удлинения интервала QT и связывают данный феномен с генетической патологией. Выделяют 3 типа мутаций, 2 из которых нарушают функции калиевых каналов и 1 — натриевых. Так как наблюдается патология в ионных каналах, синдром удлинённого QT относят к ионным каналопатиям. Клинические симптомы (остановка дыхания, сердца) могут произойти во время физической нагрузки или во сне. Исследования показали, что данный синдром увеличивается риск развития внезапной смерти у детей в 41 раз. Ввиду этого, в некоторых странах введён ЭКГ-скрининг у новорождённых. Дети, имеющие удлинённый интервал, получают специальные препараты до 1 года жизни (группа бета-блокаторов).
- Снижение перфузии ствола мозга. Гипотеза гласит о том, что положение ребёнка во сне на животике с повёрнутой на бок головой может вызвать пережатие позвоночной артерии и, следовательно, снизить перфузию ствола мозга. Но данная гипотеза доказанной эффективности не имеет, и показаний для назначения скрининга новорождённым детям нет.
- Нарушение реакции пробуждения. Например, при перекрытии дыхательных путей подушкой во время сна, наиболее эффективным мероприятием является просыпание и смена положения, что у большинства детей не происходит. Замедленное пробуждение ассоциировано со многими патологическими факторами такими, как курение в помещении, инфекции верхних дыхательных путей, положение ребёнка на животе.
- Другие гипотезы. Некоторые исследования показали, что внезапная детская смерть наступила на фоне повышенной концентрации эндогенных наркотических веществ — эндорфинов, которые вызывают остановку дыхания. Одна из гипотез гласит о том, что существует дефект гена, который обеспечивает синтез кетоновых тел при гипогликемии. При снижении концентрации глюкозы в крови, мозг в качестве энергетического субстрата использует кетоновые тела. Если их синтез нарушен, то в состоянии гипогликемии мозг повреждается, и повышается риск развития внезапной смерти. Некоторые авторы указывают на нарушение созревания кардиоваскулярного контроля со стороны центральной нервной системы. То есть мозг в состоянии гипоксии или других патологических состояниях, вызывающих нарушение гомеостаза, не способен оказать должный уровень работоспособности сердца и лёгких в подобных ситуациях. Чаще падение контроля происходит в ночное время. Другие исследования утверждают, что внезапная смерть младенца наступает вследствие нарушения адаптации незрелых органов и систем к меняющимся условиям окружающей среды, тем самым летальный исход являются крайним вариантом дезадаптации.

Симптомы
Гибель ребенка из-за опасной патологии может продолжаться в течение 30 минут, но развивается патология молниеносно
Именно поэтому важно знать ее первые признаки, чтобы попытаться помочь ребенку и спасти его жизнь

При подозрениях на риск развития синдрома внезапной смерти родителям обязательно стоит обратить внимание на общее состояние малыша. Если в течении длительного времени прослеживается ослабление или задержка дыхания, нездоровый кашель или неестественные движения мимики, необходимо вызвать скорую помощь
Зачастую состояние сопровождается общей слабостью, пониженным мышечным тонусом, посинением кожи.
Больше внимания к здоровью новорожденного следует проявлять особенно в тех случаях, когда:
- У младенца стремительно повышается температура.
- Малыш отказывается от еды.
- Ребенок становится вялым и малоподвижным.
- Новорожденный болен респираторным заболеванием.
- Младенец спит в неприспособленных для этого условиях.
- Ребенок засыпает после продолжительного плача или истерики.
С чем можно перепутать синдром внезапной младенческой смерти?
Истории известны случаи, когда родители новорожденного ребенка пытались выдать его насильственную гибель за синдром внезапной младенческой смерти. В этом случае проводились настоящие расследования и судмедэкспертизы, которые и помогали установить настоящую причину смерти ребенка. Так с чем же можно перепутать патологию?
Последствия жестокого обращения с малышом
Гибель новорожденного может наступить не только из-за каких-либо заболеваний или травм, но и вследствие неадекватного и жестокого обращения родителей с ним. Причем истории об избиении собственных детей с годами только набирают обороты.
Не всегда врачам удается сразу на месте трагедии установить истинную причину смерти ребенка. Травмы могут быть скрытыми, например, в случае встряхивания малыша. У новорожденного разрываются сосуды головного мозга, он теряет сознание, наступает кома или клиническая смерть.
На мысли о жестоком обращении с детьми в семье также может натолкнуть повторный летальный случай с синдромом СВДС.
Несчастный случай, удушение
Гормональные всплески, нехватка сна и бесконечная забота о ребенке могут вызвать психический срыв у молодой матери. В таком состоянии женщины не контролируют свое поведение, перестают адекватно оценивать реальность, что в конечном счете приводит к самым ужасным последствиям
Именно поэтому важно, чтобы мать действительно высыпалась и могла хотя бы иногда отдохнуть в течение дня
Иногда из-за усталости и собственной невнимательности во время сна родителей с ребенком появляется риск непреднамеренного случайного удушения. Он особенно увеличивается, когда мать пребывает в нетрезвом виде или продолжительное время принимает лекарства от бессонницы.
Таким образом, еще в 19 веке был объявлен строгий запрет на совместный сон детей и их родителей, а «случайная» смерть малыша означала преднамеренное убийство. Поэтому молодым родителям следует быть более внимательными и обустроить ребенку его собственное безопасное спальное место.
Различного рода инфекции
У новорожденных многие инфекционные заболевания могут протекать нетипично. Поэтому иногда, даже при самом тяжелом поражении внутренних органов, симптомы остаются практически незаметными. Особенно это проявляется у недоношенных детей. Поэтому перед постановкой СВДС патологоанатом должен убедиться в том, что летальный исход произошел не из-за менингита, пневмонии или других подобных болезней.
Монитор колыбели — первый истинный монитор
Примерно 4,5 года назад мой муж Лейф Карлсон, биоинженер, специализирующийся в системах
мониторинга пациентов, и я, бывший старший научный сотрудник, искали педиатра, который бы
согласился сделать исследование, пользуясь нашим дыхательным монитором для детской кроватки.
Особенное внимание здесь надо обратить на слово «дыхательный», потому что большинство,
если не все мониторы, используемые для слежения за дыханием младенцев, на самом деле не являются
дыхательными — они «двигательные» мониторы, регистрирующие каждое движение младенца
в качестве дыхательного. Как-то после одной встречи, на которой мы тщетно пытались
продемонстрировать «исследователям» СВДС значительную разницу между этими понятиями, мы
посмотрели друг на друга и сказали в унисон: «Да сделаем мы это чертово исследование
сами!» Лейф потратил полтора года на разработку монитора для детской кроватки, основанного на
микропроцессорах
С их помощью вы избавлены от необходимости полагаться на регистрацию сигналов; вы
получаете компьютерные распечатки с расположенным на продольной оси дыханием младенца. Вы не можете
получить более объективной информации, чем эта.
Обстоятельства, связанные со смертью
Полученные данные, согласующиеся с СВДС, заключаются в следующем:
- видим здорового младенца, которого кормят, кладут в постель и находят мёртвым;
- тихая смерть детей;
- реанимационные мероприятия не увенчались успехом;
- возраст умершего ребёнка моложе 7 месяцев (90 % случаев пиковая распространённость в 2 — 4 месяца).
Курс беременности, родов и периода младенчества.
Полученные данные, связанные с СВСМ:
- пренатальный уход от минимального до максимального;
- сообщается о курении во время беременности, а также о преждевременных родах или о малой массе тела при рождении;
- могут присутствовать трудно уловимые дефекты в питании и неврологическом статусе (например, гипотония, вялость и раздражительность).
Другие факторы включают:
- снижение роста и массы тела после рождения;
- многоплодную беременность;
- у младенца кандидозный стоматит, пневмония, срыгивания, ГЭР, тахипноэ, тахикардия и цианоз;
- нежелательную беременность;
- недостаточный дородовой уход или его отсутствие;
- позднее прибытие в медицинское учреждение для родов или роды вне больницы;
- ребёнок не наблюдается у педиатра, нет иммунизации;
- употребление алкоголя или других наркотиков во время и после беременности;
- девиантные методы кормления;
- предшествующие необъяснимые медицинские расстройства (например, судороги);
- предшествующие эпизоды апноэ.
Как снизить риск детской смертности
Так как данное состояние не изучено и несет в себе массу неясностей и неопределенностей, то можно говорить о том, что все рекомендации носят предупредительный характер и основаны на многолетних наблюдениях. Чтобы снизить риск СВДС, врачи советуют соблюдать следующие правила по уходу за ребенком:
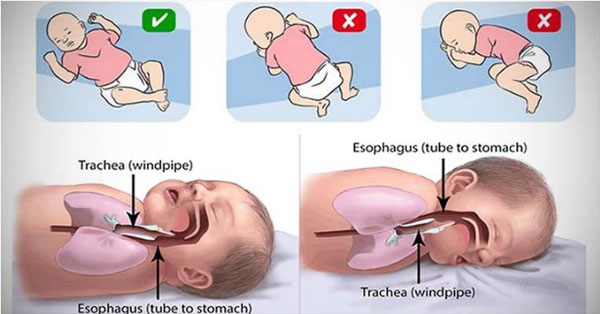
- Обеспечить младенцу сон на спине. Речь идет о детях, которые не умеют переворачиваться. Если же малыш сам переворачивается на живот во время сна (возраст после 5-6 месяцев), не стоит бесконечно его возвращать на спину, а только более тщательно наблюдать за ним во время его сна. В то же время, предупреждают педиатры, постоянный сон на спине может вести к развитию искривления мягких костей черепа (плагиоцефалии).
- Сосание пустышки. Этот факт не является доподлинно изученным и носит характер гипотезы. Считается, что пустышка успокаивает ребенка, предупреждает апноэ, сердечный ритм при сосании более стабилен.
- Совместный сон с матерью. Также один из наиболее спорных вопросов, изучение которого проводится до сих пор. Установлено, что существуют страны и культуры с низким показателем внезапной смертности младенцев, где принято спать совместно детям и родителям. Но есть и высокие показатели детской смерти среди культур с подобной практикой совместного сна. Здесь делается акцент на то, что при совместном сне влиять на благополучие малыша может ряд факторов: запах табака или алкоголя от родителей, риск случайно накрыть собой ребенка («приспать»).
- Соблюдение температурного режима, отсутствие перегревания в результате укутывания.
- Гладко протекающая беременность, отсутствие стрессовых ситуаций.
- Отсутствие контакта с табачным дымом у младенца.
- Естественное вскармливание.
Важную роль в профилактике играет надлежащий медицинский уход за младенцем. До года ребенок каждый месяц должен проходить профилактические осмотры, где фиксируются показатели развития и делаются выводы о возможных рисках. При любых недомоганиях грудничка необходимо показывать врачу.
Роль апноэ и гипоксии в СВДС
Несколько анатомических и физиологических данных подтверждают роль апноэ (остановку дыхательных движений) в СВДС.
В одном исследовании проанализировали данные 6 младенцев, находящихся на домашнем мониторинге. Из 6 смертей 3 были приписаны СВСМ. У всех пациентов с СВДС наблюдалась брадикардия (сниженная сократительная активность сердца), предшествовавшая или возникавшая одновременно с центральным апноэ; у 1 была тахикардия (учащение сердцебиения) до брадикардии. У 1 пациента обнаружилось медленное понижение частоты сердечных сокращений на протяжении примерно 2 часов до смерти.

В целом, апноэ можно классифицировать по следующим трём основным типам:
- центральное или диафрагмальное (т. е. нет никаких усилий при дыхании);
- обструктивное (обычно из-за обструкции верхних дыхательных путей);
- смешанное.
В то время как короткое центральное апноэ (<15 секунд) может быть нормальным во всех возрастах, то длительная остановка дыхания, которая нарушает физиологическую функцию, никогда не бывает физиологической. Некоторые патологические доказательства и обширные теоретические данные подтверждают центральное апноэ как причину СВДС, а обструктивная остановка дыхания играет ассоциированную, если не ключевую, роль у некоторых младенцев.
В качестве этиологии СВДС было предложено экспираторное апноэ (остановка дыхания на выдохе); однако доказательства его присутствия обнаруживаются лишь в небольшом числе случаев.
Другие полученные данные также указывают на роль гипоксии (пониженное содержание кислорода в организме), острой и хронической, в СВМС. Гипоксантин, маркёр тканевой гипоксии, повышен в стекловидном теле (гелеобразной структуре, располагающейся за хрусталиком глазного яблока) пациентов, умерших от СВДС, в сравнении с контрольными субъектами, которые внезапно умирают.
Это говорит в пользу концепции, что в отдельных случаях СВДС является относительно медленным процессом. Кроме того, у ряда детей, погибших от этого, выявились признаки хронической гипоксии.
Асфиксия (удушье) у новорождённых происходит по следующим чётко определённым этапам.
- Этап 1 — тахипноэ (учащённое поверхностное дыхание) в течение 60 — 90 секунд, за которым следует очевидная потеря сознания, мочеиспускание и отсутствие дыхательных усилий.
- Этап II — глубокие, задыхающиеся респираторные усилия, разделённые 10-секундными периодами дыхательной тишины.
- Стадия III – на плевре (покрывающая лёгкие оболочка) формируются петехии (красные точечные пятнышки), ребёнок прекращает задыхаться.
- Этап IV — смерть, если реанимация не началась.
Хотя при вскрытии детей, умерших от СВСМ, часто не обнаруживаются патологические изменения, большинство младенцев имеют чрезвычайно большое количество петехий. Их присутствие свидетельствует о том, что повторяющиеся эпизоды асфиксии наблюдались в течение нескольких часов до нескольких дней до смерти, вызывая периодические приступы нехватки дыхания с ассоциированными образованиями петехий.
Таким образом, повторяющиеся приступы асфиксии, которые ранее были самоограничены путём возбуждения и восстановления сознания без медицинского вмешательства, могут в конечном итоге оказаться фатальными.
Причины (факторы риска) синдрома внезапной детской смерти
Сочетание некоторых факторов окружающей среды может сделать ребенка более уязвимым перед синдромом внезапной детской смерти.
Физические причины
К физическим причинам, увеличивающим риск СВДС, относятся:
- Аномалии строения мозга. Некоторые младенцы рождаются с заболеваниями, которые повышают риск смерти от СВДС. В большинстве случаев эти аномалии касаются частей мозга, контролирующих функцию дыхания и пробуждения ото сна.
- Низкий вес при рождении. Преждевременные роды и многоплодные роды увеличивают вероятность того, что мозг ребенка еще не созрел до нужной степени, и имеет низкую степень контроля над автоматическими процессами, такими как дыхание и сердечные сокращения.
- Дыхательная инфекция. Многие младенцы, умершие от СВДС, накануне перенесли инфекционное респираторное заболевание, что могло внести свой вклад в проблемы с дыханием.
Факторы риска синдрома внезапной детской смерти, связанные со сном
Положение ребенка в кроватке и некоторые атрибуты сна – могут увеличивать риск СВДС. Примерами этого являются:
- Сон младенца на животе или на боку. Дети, которые спят на животе или на боку – чаще имеют трудности с дыханием, нежели дети, спящие на спине.
- Сон на мягкой поверхности. Сон лицом вниз на мягком матрасе, укрывшись мягким одеялом – может привести к удушению тканью. Укрывание головки ребенка одеялом – также является рискованной практикой.
- Сон с родителями. Сон в одной комнате с родителями – снижает риск СВДС, однако сон в одной постели – значительно увеличивает этот риск. Хотя бы потому, что взрослые привыкли использовать более мягкие поверхности для сна, нежели требуются младенцу.
Хотя синдром внезапной детской смерти может случиться с любым ребенком, ученые выявили несколько факторов, которые способны увеличить риск этого синдрома. Они включают в себя:
- Пол. Мальчики чаще умирают от СВДС.
- Возраст. Младенцы наиболее уязвимы во время второго и третьего месяцев жизни.
- Национальность. По неизвестным причинам, чернокожие дети и дети американских индейцев погибают от СВДС несколько чаще, чем дети остальных рас и национальностей.
- Семейный анамнез СВДС. Дети, у которых родные или двоюродные братья/сестры умерли от СВДС, имеют особенно высокий риск развития СВДС.
- Пассивное курение. Дети, которые проживают в одном доме с курящими людьми, имеют более высокий риск СВДС.
- Преждевременные роды. Недоношенность и низкий вес при рождении способны увеличить риск смерти от СВДС.
Материнские факторы риска СВДС
Во время беременности можно прогнозировать повышенный риск смерти младенца от синдрома внезапной детской смерти, если будущая мать:
- Возраст менее 20 лет.
- Курит сигареты.
- Употребляет наркотики или алкоголь.
- Не имеет доступа к адекватной дородовой медицинской помощи.
Поддержка родителей
Наличие эмоциональной и психологической поддержки родителей, потерявших младенца от синдрома внезапной детской смерти – имеет чрезвычайно важное значение. Родители обычно чувствуют острую личную вину за случившееся; кроме того, немало беспокойства доставляет обязательное полицейское расследование смерти младенца, непременно проводящееся в каждом таком случае.
Если вы столкнулись с этой бедой – постарайтесь не замыкаться в себе, обсуждать эту беду и свои чувства с другими родителями, пережившими подобное.
Ваш врач может порекомендовать группу психологической поддержки, доступную в вашем городе, или интернет-форум, объединяющий таких людей, как вы
Беседы с близким другом или духовным наставником – также могут принести пользу.
Проговаривайте свои чувства
Старайтесь делиться с друзьями и членами семьи своими чувствами и переживаниями. Поверьте, многие люди искренне хотят помочь, но просто не знают, как подойти к вам, чтобы не причинить еще больше боли.
Старайтесь быть максимально ближе к супругу/супруге. Потеря ребенка является страшным ударом, способным разрушить ваш брак. Не пренебрегайте возможностью получения консультации семейного психолога, если это возможно. Делитесь своими чувствами и мыслями о произошедшем друг с другом.
Дайте себе время для исцеления душевной раны
Наконец, не запрещайте себе горевать. Не смущайтесь, если слезы волной начинают душить вас в «неподходящих» местах или ситуациях. Это не симптом психической болезни, это просто тяжелая душевная рана. Исцеление от нее требует времени.
Бетагистин: отзывы пациентов принимавших препарат и кардиологов, показания и цены на лечение
Кто подвержен риску СВДС?
При рассмотрении вопроса о том, какие дети подвергаются наибольшему риску, важно отметить, что не существует единственного элемента, который может вызвать СВДС. Напротив, возможно сочетание нескольких факторов, которые подвергают ребенка риску СВДС
Большинство смертей от СВДС происходит у младенцев в возрасте от двух до четырех месяцев, а число случаев заболевания увеличивается в холодную погоду. Младенцы чернокожих и коренных американцев чаще умирают от СВДС, чем дети европеоидной расы. А среди жертв СВДС мальчиков больше, чем девочек.
Другие возможные риски включают следующее:
- курение, употребление алкоголя или наркотиков во время беременности и после родов
- неадекватный дородовой уход
- преждевременные роды или низкий вес при рождении
- семейная история СВДС
- матери до 20 лет
- пребывание в табачном дыме после рождения
- очень жарко, слишком жарко
- Врачи диагностируют большинство проблем со здоровьем на основании вызываемых ими симптомов. Но большинство диагнозов СВДС ставится только после исключения других возможных причин смерти. Этот обзор позволяет отличить истинную смерть от СВДС от несчастных случаев, жестокого обращения и ранее не диагностированных состояний, таких как нарушения обмена веществ или сердечные нарушения.
Вероятные причины СВДС
Несмотря на недоказанность теоретических данных, все же вокруг синдрома существует несколько теорий, позволяющих судить о развитии тех или иных проблем. Ученые исследовали синдром и выявили механизм его работы. К наиболее частым причинам стали относить несколько примеров.
Нарушение функции дыхания
Во время сна нередко человек испытывает затрудненное дыхание. Это связано с тем, что кислород не попадает в нужном количестве в организм. Как следствие, взрослый человек просыпается.
Если говорить о детях, то у них ещё несовершенны все системы. Поэтому испытав подобное нарушение в дыхание, организм может попросту не сработать. После чего происходит удушение.
Если родители замечают, что периодически их ребенок испытывает трудности с дыханием, то требуется незамедлительно обратиться к врачу.
Азбука будущей мамы. Синдром внезапной смерти младенца
Нарушение сердечной деятельности
Ряд исследователей полагает, что причина синдрома кроется не в удушении, а в отсутствии сердцебиения. Они отмечают, что у таких детей есть мутация гена, которая и приводит к нарушению сердечной деятельности.
Подобное отклонение может отмечаться и у детей постарше, но для них оно в большинстве случаев носит возрастной характер. Детям до 1 года чрезвычайно опасно иметь подобные отклонения. Сердце может изначально перестать биться чуть медленнее, а потом и вовсе остановиться.
Изменения в стволовой части головного мозга
В продолговатой части головного мозга находится сосудодвигательный центр и центр дыхания. Они отвечают за работу сердцебиения. В связи с нарушением стволовой части головного мозга идет сигнал к сердцу, который прекращает свою работу. Очень часто подобное было обнаружено в семьях с курящими родителями.
Некоторые дети ещё в утробе матери страдали от гипоксии и как следствие стали подвержены синдрому внезапной детской смерти. В ряде случаев детей с затрудненным дыханием или упавшим сердцебиением удавалось спасти. У них отмечалось отклонения в работе артерий.
До 4 месяцев ребенок не может поворачивать самостоятельно голову. Значит, он не в состояние положить её в максимально удобное и безопасное положение. Надавив на артерию может случиться и синдром внезапной смерти.
Стресс
Это один из симптомов, который нашел отражение при вскрытии младенцев СДВС в 90% случаев. Однако несмотря на это, большинство исследователей полагают, что стресс в единичном своем проявлении не может стать причиной клинической смерти. А вот в совокупности подобная проблема имеет место быть как негативный фактор.
За 2-3 дня до синдрома внезапной смерти у ребенка отмечается насморк, слезоточивость глаз, плаксивое состояние и чрезмерная тревога. В это время организм испытывает сильнейший стресс, который может привести через несколько дней к летальному исходу.
Иммунная теория и инфекционный механизм возникновения СВДС
 По статистике большинство детей, погибших ещё в колыбели, имели за несколько дней до своей смерти острую инфекцию. Нередко таким детям выписывались и антибиотики, которые столь негативно сказались на общем состоянии.
По статистике большинство детей, погибших ещё в колыбели, имели за несколько дней до своей смерти острую инфекцию. Нередко таким детям выписывались и антибиотики, которые столь негативно сказались на общем состоянии.
В данном случае, нельзя говорить лишь о вреде антибиотиков. Скорее, совокупность отрицательных факторов и повлияла на преждевременную смерть.
Причины
Синдром остается одной из основных причин смерти в младенчестве за первые 30 дней после рождения. Общепризнанно, что СИДС может быть отражением множества взаимодействующих факторов.
Развитие младенцев: ведущая гипотеза – задержка в развитии нервных клеток мозга, поддерживающие нормальную функцию сердца и легких.
Исследования головного мозга, умерших с диагнозом СВДС, выявили задержку развития и функционировании серотониновых связующих нервных путей головного мозга. Считается, что они имеют решающее значение для регулирования дыхания, частоты сердечных сокращений и артериального давления.