Лечение постменопаузного атрофического вагинита: свечи, народные средства
Содержание:
- Терапевтическое воздействие
- Диагностика кольпита
- Методы лечения
- Лечение заболевания
- Что такое атрофический кольпит
- Характерные признаки
- Методы лечения
- ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ
- Атрофический кольпит: что представляет собой патология
- Что такое сенильный кольпит
- Лечение
- Симптомы атрофического кольпита
- Причины и типы кольпитов
- Нормальные значения
- Причины кольпита
- Детская Хатха-йога: упражнения
- Диагностика патологии
- Специальности после 9 классов
Терапевтическое воздействие
Если старческий кольпит не отягощён вторичной инфекцией, то лечение проводится с помощью гормональной заместительной терапии и средств, восстанавливающих микрофлору слизистых оболочек. Возможно использование иммуномодуляторов.

Современная медицина распологает большим ассортиментом лекарств, способных вылечить кольпит
Медикаментозная терапия
Основа лечения атрофического вагинита:
- Лекарственные препараты местного действия в виде свечей, кремов, мазей, вагинальных таблеток и суппозиторий. Обычно используют:
- Овестин;
- Гистан;
- Эстриол;
- Орниона;
- Эстрокад;
- Гинодеан-депо.
- Системное лечение основано на длительном приёме (иногда до 5 лет) гормональных препаратов, таких как:
- Эстрадиол;
- Анжелик;
- Фемостон;
- Климодиен;
- Индивина;
- Клиогест;
- Тиболон.
- Дополнительная терапия при помощи фитоэстрагенов (лекарств растительного происхождения);
- При частом мочеиспускании используют уросептики:
- антибиотики:
- амоксициллин;
- ампициллин;
- азитромицин;
- цефтриаксон;
- ципрофлоксацин;
- джозамицин;
- тобрамицин;
- офлоксацин и прочие.
- сульфаниламиды:
- ко-тримоксазол;
- сульфаметрол;
- сульфадиметоксин;
- сульфален.
- нутрофураны.
- антибиотики:
- Для дезинфекции не более двух раз в день используют спринцевание на основе:
- Мирамистина;
- Хлоргексидина;
- Хлорофилипта;
- Фурацилина;
- Протаргола;
- Риванола.
- Параллельно проводят восстановительную терапию естественного биоценоза влагалища. Для этого внутривагинально применяют:
- Бифидумбактерин;
- Бификол;
- Лактобактерин;
- Колибактерин;
- Ацилакт;
- Вагилак.
- Повысить уровень иммунной защиты помогут:
- Циклоферон;
- Виферон;
- Иммунал.
- Аллергические проявления и лёгкое воспаление снимут мази и гели:
- Солкосерил;
- Фенистил;
- Актовегин;
- Бепантен.
Если зафиксировано присутствие вторичной инфекции, то, в зависимости от присутствующего вида патогенных микроорганизмов проводят соответствующее лечение. Часто в таких случаях применяют Метронидозол, Тержинан, Метилурацил или Флуомизин.
Витаминотерапия также не помешает:
- Витамин С в комплексе с витамином А;
- Поливитамины:
- Центрум;
- Юни-кап;
- Мультитабс;
- Витрум.
Как лечить возрастной недуг народными средствами
Самолечение при сенильном вагините строго запрещено, в том числе даже народными методами. Прежде, чем использовать средства на основе лекарственных трав и/или продуктов животного происхождения необходимо проконсультироваться с лечащим врачом-гинекологом. Обычно сами доктора советуют применять народные средства, особенно тогда, когда пациентке запрещён приём эстрогенов, так как имеются такие хронические заболевания, как:
- печёночная и/или почечная недостаточность;
- венозная и/или артериальная тромбоэмболия;
- онкология;
- инфаркт миокарда.
В таких случаях на помощь приходят средства народной медицины. Влагалищные ванночки и спринцевания на основе отваров и настоев из трав обладают отличными дезинфицирующими и противовоспалительными свойствами.
Несколько рецептов:
- Отвар из подорожника и ромашки. Растительное сырьё в равных пропорциях берётся в количестве двух столовых ложек и запаривается кипятком в объёме 500 мл. Охлаждают до комнатной температуры и используют после фильтрации для спринцевания.
- Средство для тампонов на основе зверобоя. Свежие цветки и листья зверобоя в количестве 500 грамм заливают 1 литром растительного масла. Настаивают 20 дней в тёмном месте. Процеживают. Пропитывают данным масляным раствором ватные или марлевые тампоны.
- Облепиховое масло. Готовым аптечным маслом из облепихи пропитывают тампоны и вводят во влагалище на ночь. Курс лечения — полмесяца.
- Отвар из родиолы розовой. Готовят насыщенный отвар из растительного сырья: 2 ст. ложки измельчённого корня данного растения заливают литром кипятка, кипятят на медленном огне 10 минут, а затем настаивают в течение 2–3 часов. Процеживают и используют для вагинальных ванночек.
- Алоэ от кольпита. Марлевый тампон пропитывают свежевыжатым соком алоэ. Вводят во влагалище на ночь.
С разрешения врача можно использовать для спринцевания классические отвары из шалфея, ромашки, календулы. Окажут положительный эффект ванны из чистотела, можжевельника, коры дуба.
Диагностика кольпита
Основными задачами при формулировке диагноза является:
- определение границ воспалительного процесса;
- обнаружение сопутствующих воспалительных процессов в других органах репродуктивной системы (шейка матки, матка, придатки матки);
- определение возбудителя болезни в случае инфекционных кольпитов;
- анализ дисбактериоза, который сопровождает кольпиты;
- определение устойчивости микробов, вызвавших кольпит, к различным антибиотикам;
- проверка гормонального фона (уровня эстрогенов в крови);
- определение характера структурных изменений в слизистой оболочке, если таковые имеются;
- обнаружение хронических заболеваний и определение их влияния на появление кольпита.
Для сбора информации при кольпитах используются следующие диагностические процедуры:
- стандартный гинекологический осмотр;
- кольпоскопия;
- УЗИ;
- ректальный осмотр;
- цитологический анализ;
- бактериологический анализ;
- аминотест;
- общий анализ крови и биохимический анализ крови;
- общий анализ мочи и биохимический анализ мочи;
- анализ крови на гормоны.
УЗИ
ультразвуковое исследованиекиста яичникаабсцессыобычно, прямая кишкаВ зависимости от локализации патологических процессов могут быть назначены следующие варианты УЗИ:
- УЗИ брюшной полости для оценки работы внутренних органов;
- УЗИ малого таза для обнаружения патологических процессов в данной области (эндометриты, кисты яичников, новообразования, и др.);
- УЗИ через полость влагалища, при котором датчик будет введен непосредственно во влагалище для получения более четкой картинки;
- УЗИ через полость прямой кишки.
Ректальное обследование
фистулы, о которых было сказано вышеДля обследования полости прямой кишки применяют следующие методы:
- Пальцевое обследование. При этом врач вводит в прямую кишку указательный палец, тщательно прощупывая стенки органа. В ходе данного осмотра могут быть обнаружены уплотнения или абсцессы в стенке кишки. Это даст косвенную информацию о возможных причинах развития кольпита.
- Колоноскопия. Колоноскопия заключается во введении в прямую кишку специальной камеры, закрепленной на гибком кабеле. Это позволяет тщательно осмотреть стенки не только прямой кишки, но и выше расположенных отделов толстого кишечника.
- Ректороманоскопия. Ректороманоскопия заключается во введении в прямую кишку ректороманоскопа – полой металлической трубки, облегчающей осмотр стенок органа.
Бактериологический анализ
воспаление, захватывающее только небольшую поверхность на стенке влагалищаПолученный от пациентки материал может быть исследован различными способами:
- Бактериоскопия. Данный анализ подразумевает окраску бактерий специальными красителями и изучение под микроскопом. Опытный врач по форме и окраске микроорганизмов может определить их вид и сделать заключение о причине воспаления. Обычно, это условно-патогенный микроорганизм, который размножился из-за дисбаланса микрофлоры.
- Культуральное исследование. Культуральное исследование – это посев микробов на питательные среды, которые стимулируют их рост. Через некоторое время (обычно 12 – 48 часов) на питательной среде появляются характерные колонии. По их форме опытный врач также может сказать, какой конкретно микроорганизм их образовал. Данный анализ длится несколько дольше, однако он позволяет получить бактерии возбудителя болезни в чистом виде.
- Антибиотикограмма. Антибиотикограмма – это исследование чувствительности микроорганизмов к различным противомикробным препаратам. Для ее проведения требуется выделение чистой культуры возбудителя болезни. Данный анализ дает важнейшую информацию, необходимую для назначения антибактериальной терапии. Аналогичное исследование проводят и в случае кольпитов грибкового происхождения. Получение результатов антибиотикограммы может длиться несколько дней, поэтому ее назначают далеко не всем пациенткам. Данный анализ показан лишь женщинам с хроническими кольпитами, которые не поддаются лечению стандартными антибиотиками и требуют индивидуального подбора препаратов.
Методы лечения

Очень важно вовремя начать лечение, так как при кольпите повышаются шансы на присоединение инфекции и усугубление состояния пациентки. О том, как лечить эту патологию подскажет профильный специалист
Чаще всего используют медикаментозную терапию
О том, как лечить эту патологию подскажет профильный специалист. Чаще всего используют медикаментозную терапию.
Прием лекарственных средств

Поскольку данное заболевание развивается на фоне изменения уровня гормонов в организме, то для лечения применяют эстрогеновых гормонов (Эстрадиал, Анжелик и т.д.). Обязательным условием приема таких препаратов является 3-х годичный период после наступления климакса.
Подбор препарат проводится индивидуально, при этом учитываются все индивидуальные особенности женщины (возраст, общее состояние организма и т.д.). Дозировку и курс лечения назначает врач, в среднем он составляет не менее 60-90 дней.
Также в лечении используются вагинальные средства: суппозитории, капсулы и таблетки. Среди вагинальных свечей эффективными считаются Метронидазол, Пимафуцин и т.д. Их назначают курсом в 2 недели.
При использовании таблеток или капсул терапия проходит немного дольше, так как этой форме препарата нужно больше времени для растворения во влагалище. Дозировка составляет 1 дозу в сутки, средний курс- 10-14 дней.
Народная медицина

Лечение народными средствами проводят только после предварительной консультации с врачом. В противном случае повышаются шансы на нежелательные осложнения.
Самыми популярными рецептами считаются:
- спринцевания пищевой содой с фурацилином, цитеалом;
- спринцевание отварами лекарственных трав (зверобой, ромашка и т.д.).
Стоит отметить, что последний способ помогает купировать воспалительный процесс и снять болевые ощущения, но не лечит истинную причину заболевания. При вторичной форме атрофического кольпита (присоединение бактериальной или грибковой инфекции) пациентке назначают курс антибиотиков или противогрибковые препараты.
Для исключения повторных рецидивов женщине рекомендуется проходить регулярные осмотры у гинеколога (не менее 1 раза в полгода).
Лечение заболевания

Патологию ни в коем случае нельзя оставлять без внимания, поэтому лечение недуга является ключевым моментом для каждой пациентки
Очень важно не просто получить от врача назначения, а выполнять в строгости все его требования, не надеясь, что патологические изменения могут волшебным образом исчезнуть. Грамотное лечение кольпита и соблюдение всех требований врача – залог успешного и быстрого избавления от атрофического кольпита
В основе терапии недуга лежит назначение заместительной гормонотерапии. После повышения уровня гормонов слизистая оболочка влагалища начнет обновляться так же, как это было перед менопаузой.
Гормональные препараты назначаются в форме таблеток либо в виде свечей. Принимать препараты необходимо достаточно длительный срок – от года до трех лет, но первые положительные изменения становятся заметными уже через три месяца. Прерывать лечение заболевания нельзя, поскольку это приведет не только к рецидиву недуга, но и возможному присоединению вторичной инфекции.
Чаще всего при атрофическом кольпите местно назначают свечи Эстриол и Овестин. Основное действующее вещество этих препаратов – эстрогенный компонент, который эффективно устраняет влагалищный зуд, сухость половых органов, болезненность и частые позывы к мочеиспусканию.
Для восстановления микрофлоры хорошее действие оказывает препарат Гинофлор Э, который производится фармацевтической промышленность в таблетированной форме для введения во влагалище. При помощи ацидофильных лактобактерий нормализуется микрофлора влагалища, улучшается кровоснабжение влагалищного эпителия, стимулируется образование новых клеток, поддерживается нормальная кислотность влагалища за счет развития молочнокислых бактерий во влагалище женщины.
Среди других, не менее эффективных препаратов, назначают Эльвагин, Ортогинест, Эстрокард, Эстровагин, Овипол Клио.
Для подкрепления местного лечения назначаются и системные препараты – Климодиен, Клиогест, Дивина, Паузогест. Препараты назначаются при ранних признаках атрофического кольпита, но после полного окончания менструаций, а Клиогест можно применять в качестве профилактики патологии. Также врачи рекомендуют продолжить прием стандартных препаратов, которые показаны при климаксе – Активеля, Клиофита, Эвианы, Климадинона, Менопейса и других.
Противопоказания

В ряде случае женщинам не назначают гормональные препараты. Нельзя применять заместительную гормонотерапию у тех пациенток, кто страдает раком молочной железы, раком эндометрия, кровотечениями, тромбоэмболиями сосудов. Не рекомендовано назначение и тем, кто имеет проблемы с печенью, у кого есть патологии сердечно-сосудистой системы (инфаркт миокарда, стенокардия).
В данном случае терапия заменяется другими препаратами, не имеющими в своем составе гормональных компонентов. Это могут быть спринцевания и ванночки с отварами и настоями трав, влагалищные свечи с антибактериальным и противовоспалительным эффектом.
Атрофический кольпит, к великому сожалению, является знакомым словосочетанием для многих женщин, вступивших в климактерический период. Однако, подобные изменения в организме не стоит принимать с негативным оттенком. Естественный процесс старения не отложить, но замедлить дегенеративные изменения можно. Это не только продлит женщине благополучный для здоровья период, но и поможет максимально легко перенести изменения, происходящие с ее организмом в менопаузе.
Интересное и познавательное видео по данной теме:
Что такое атрофический кольпит
Атрофический кольпит — это воспалительный процесс, активно протекающий в слизистой оболочке влагалища, который является результатом истончения эпителия и снижения концентрации эстрогена в крови.
Чаще всего атрофический кольпит можно встретить у пожилых женщин, но иногда он встречается и у женщин детородного возраста. Частота встречаемости такого заболевания составляет 35–40%. К группе риска можно причислить тех женщин, которые:
- являются носительницами ВИЧ-инфекции;
- находящиеся в постменопаузе;
- прошедшие лучевую терапию тазовой области;
- имеющие сахарный диабет или гипотиреоз;
- хирургически удалившие яичники.
Кроме того, спровоцировать атрофический кольпит может ношение синтетического белья, применение ароматизированного мыла или геля для душа, частые половые акты и плохая интимная гигиена.
Чаще всего заболевание протекает в вялотекущей форме, оно практически не беспокоит женщину. Иногда она может ощущать боль или зуд во влагалище, которая усиливается после мочеиспускания или подмывания мылом.
Из-за атрофического кольпита утончается тазовое дно, в результате чего увеличивается тонус мочевого пузыря. Именно это и есть причина недержания мочи или частого мочеиспускания, особенно во время каких-либо физических нагрузок.
Обычно заболевание проявляет себя через пять лет после того, как появилась менопауза. Оно сопровождается болями во время половых отношений, кровянистыми выделениями и ощущениями дискомфорта. При атрофическом кольпите из-за ослабления иммунной системы и локальных механизмов защиты влагалища, а также из-за проникновения в него бактерий, появляется дисбактериоз. Локальная воспалительная реакция может продолжаться несколько лет с явлениями периодических ремиссий и обострений, делая процесс хроническим.
Характерные признаки
Многие женщины считаю, что с наступление менопаузального периода эта патология является нормой, но это не так. Как и любое другое заболевание, оно подлежит обязательному своевременному лечению.
Очень часто, замечая у себя выделения, женщины принимают это за нормальный процесс, связанный с возрастными изменениями в организме. Болезнь развивается очень медленно, и длительное время может себя никак не проявлять.
По мере ухудшения проблемы у женщины появляются следующие симптомы:
- обильные творожные выделения, по консистенции напоминающие белок яйца;
- выделения с примесями крови (при образовании трещин ан стенках влагалища);
- неприятный запах из влагалища (при параллельном присоединении инфекции);
- сильный зуд и жжение;
- чрезмерная сухость слизистой влагалища;
- боль внизу живота;
- болевые ощущения при половом контакте;
- учащение количества актов мочеиспускания.
При несвоевременном лечении боль только усиливается, стенки слизистой могут сильно опускаться.
Методы лечения
Золотым
стандартом лечения атрофия слизистой
влагалища (атрофический кольпит,
атрофический вагинит)является
местное и системное применение
гормональных препаратов или симптоматическая
терапия. Однако в целом ряде случаев
существуют противопоказания к применению
этих препаратов или непереносимость
их.
На сегодняшний
день широко применяются лазерные
технологии. Врачи нашей клиники проводит
лечениеатрофии слизистой
влагалища по новейшей технологии
применения ER:YAG лазера.
Метод
лечения защищен мировым и российским
патентами, технология RenovaLase.
Это
единственная в мире технология применения
ER:YAG лазера в режиме терапевтического
воздействия, то есть без повреждения
тканей.
Применение
технологии RenovaLase позволяет
решить данную проблему без применения
гормональных препаратов. Тепловое
воздействие лазера обеспечивает
образование новых сосудов микроциркуляторного
русла в слизистом и подслизистом слое
стенки влагалища. Восстановление
активного кровоснабжения приводит к
восстановлению слизистой и нормализации
обменных процессов в тканях,
восстанавливается естественная
складчатость.
Естественно,
лазерная технология RenovaLase, никогда
не противопоставляется гормонозаместительной
терапии. При легких, начальных формах
атрофии слизистой, лазерная
технология RenovaLase позволяет
добиться восстановления нормального
функционирования слизистой, а при более
тяжелых формах, лазеротерапия применяется
как дополнительный метод лечения.
Применение технологии RenovaLase позволяет
уменьшить дозу гормональных средств и
увеличивает качество и результаты
лечения.
Стандартный
курс лечения атрофии слизистой
влагалища состоит из 3 процедур, с
перерывом в 30 дней. Длительность процедуры
составляет 15-20 мин. Никакой специальной
подготовки не требуется, период
реабилитации отсутствует. Женщина
продолжает обычный образ жизни.
Методики
RenovaLase и IntimaLase дают следующие эффекты:
- Уменьшение
объема влагалища, уменьшение диаметра
влагалища без изменения длинны - Восстановление
тонуса, упругости и эластичности стенок - Восстановление
слизистой влагалища - Восстановление
увлажненности влагалища - Восстановление
активности области точки G - Обеспечивает
яркий и полноценный секс - Вызывает
усиление оргазма - Увеличивает
количество оргазмов - Устраняет
симптомы недержания мочи - Обеспечивает
восстановление мужской удовлетворенности
от секса - Сглаживает
рубцы на стенке влагалища (послеродовые
и послеоперационные) - Устраняет
провисание стенок влагалища (пролапс
гениталий) - Устраняет
симптомы атрофии слизистой влагалища
Внимание!
Противопоказаны лазерные методики при
онкологических заболеваниях, воспалительных
заболеваниях кожи, аллергии, эпилепсии,
беременности и лактации. Необходима консультация врача!
Необходима консультация врача!
Милые женщины! Приглашаем Вас посетить нашу клинику эстетической медицины, косметологии и гинекологии «SOLA», пройти необходимое обследование и задать все интересующие вопросы врачу гинекологу-эндокринологу, специалисту в эстетической гинекологии.
Наша цель – помогать нашим пациентам совершенствовать здоровье и красоту, а значит повышать качество жизни. И заслужив доверие однажды, мы сделаем все от нас зависящее, чтобы сохранить его навсегда!
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ
Вы можете позвонить нам по телефонам:+7(495)-565-31-97, +7(903)-006-85-01 либо заполнить форму и мы свяжемся с вами
Атрофический кольпит: что представляет собой патология
Влагалище выстлано многослойным плоским эпителием. Его задача — защищать половые пути от проникновения болезнетворных агентов. Обновляется эпителиальная ткань постоянно с отмиранием и отшелушиванием поверхностных слоёв, в результате чего происходит выведение болезнетворных микроорганизмов и их токсинов
Ещё одной важной задачей эпителия является поддержание постоянства среды влагалища
Функция лактобактерий — защита влагалища от попадания патогенных микроорганизмов. Питаются они гликогеном, содержащимся в отшелушенных эпителиальных клетках. Приход климакса характеризуется прекращением циклического обновления эпителиальной ткани влагалища в результате сокращения производства эстрогена. Слущивание эпителиальных клеток происходит в незначительном количестве, при этом наблюдается недостаток гликогена, что способствует снижению количества лактобактерий. Отмечается сдвиг рН влагалища в щелочную сторону, начинается усиленное размножение микроорганизмов, являющихся условно-патогенными, повышается риск проникновения инфекционных агентов. Все эти процессы способствуют развитию местного воспаления, которое получило название кольпит. Истончённый эпителий и сниженное производство секрета приводят к тому, что слизистая влагалища становится более хрупкой и чувствительной к любому воздействию, в результате чего условно-патогенные микроорганизмы становятся ещё более активными, влагалище сужается.
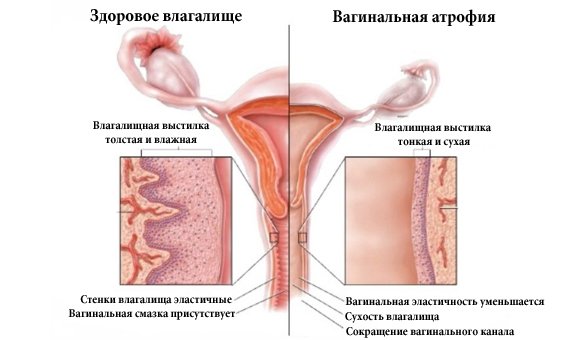 Вагинальная атрофия представляет собой истончение эпителия влагалища и напрямую связана с уменьшением концентрации в крови эстрогена
Вагинальная атрофия представляет собой истончение эпителия влагалища и напрямую связана с уменьшением концентрации в крови эстрогена
Виды заболевания
Формы патологии по характеру протекания:
- острая;
- хроническая.
В зависимости от вида возбудителя вагинит может быть:
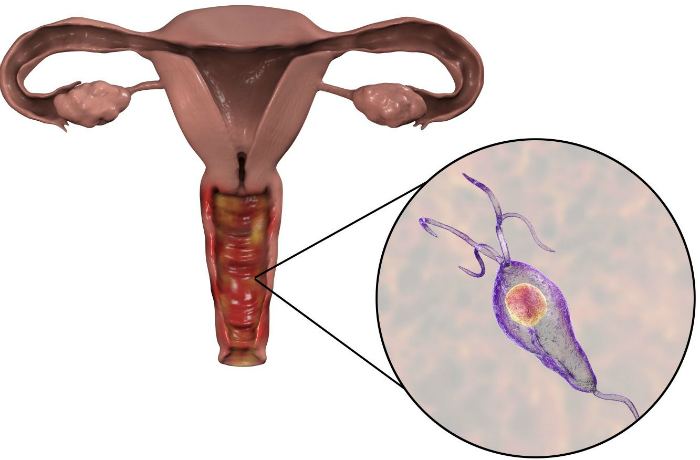
- специфическим. В этом случае заболевание передаётся половым путём, вызывают его патогенные микроорганизмы:
- трихомонада;
- уреаплазма;
- гонококк;
- микоплазма;
- хламидии;
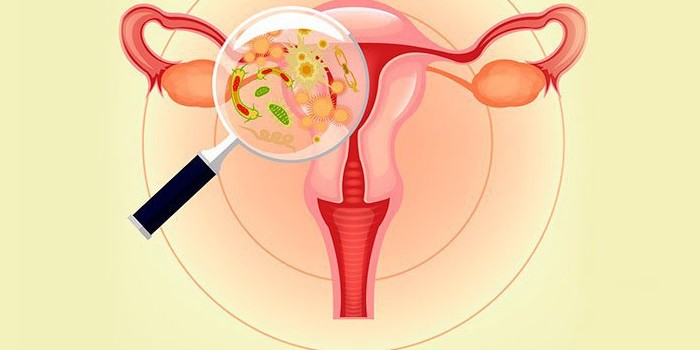
- неспецифическим. Развивается в результате чрезмерной активности условно-патогенных микроорганизмов из-за снижения иммунитета, нарушения обмена веществ, при эндокринных патологиях, после приёма антибактериальных средств.
Что такое сенильный кольпит
Заболевание вызывается недостатком или прекращением выработки эстрогена – гормона, влияющего на слизистую влагалища. В половых путях женщины исчезает гликоген, необходимый лактобациллам, вырабатывающим молочную кислоту. Среда влагалища становится слабощелочной или нейтральной. Разрастается условно-патогенная флора и грибки, вызывающие молочницу.
Недостаток эстрогена снижает выделение смазки (секрета) влагалищными железами, что приводит к сухости и зуду. Постоянное воспаление мешает кровоснабжению тканей. Возрастные нарушения приводят к атрофии слизистой и возникновению стойкого воспаления, плохо поддающегося лечению.
Лечение
Для лечения мочеполового синдрома менопаузы с легкими симптомами гинеколог может сначала дать рекомендации:
- Попробовать вагинальный увлажнитель , чтобы восстановить влажность в вагинальной области. Возможно, придется применять увлажняющий крем каждые два-три дня. Действие увлажняющего средства обычно длится немного дольше, чем действие смазки.
- Использовать смазку на водной основе , чтобы уменьшить дискомфорт во время полового акта. Выбирайте средства, которые не содержат глицерин, потому что женщины, чувствительные к этому химическому веществу, могут испытывать жжение и раздражение. Избегайте вазелина или других продуктов на основе нефти для смазывания, если вы также используете презервативы. Нефть может портить латексные презервативы при контакте.
Беспокоящие симптомы, которые не улучшаются при безрецептурном лечении лечатся следующими методами:
Актуальные (вагинальные) эстрогены . Вагинальный эстроген обладает тем преимуществом, что он эффективен в более низких дозах и ограничивает общее воздействие эстрогена, потому что меньше попадает в кровь. Он может обеспечить лучшее прямое облегчение симптомов, чем оральный эстроген.
Оральный эстроген. Эстроген, принятый через рот, проникает в весь организм
Важно попросить гинеколога объяснить риски и преимущества перорального эстрогена.
Симптомы атрофического кольпита
Постменопаузальный атрофический кольпит заявляет о себе через пять или шесть лет после менопаузы. Следует отметить, что атрофические процессы во влагалище не всегда сопровождаются выраженной клинической картиной. Большое количество женщин с диагностированными во время гинекологического осмотра атрофическими изменениями слизистой влагалища указывают на отсутствие каких-либо субъективных проявлений атрофического кольпита.
Вероятность появления симптомов атрофического кольпита напрямую зависит от возраста женщины: риск развития атрофического воспаления во влагалище возрастает с увеличением количества лет, прошедших после менопаузы. Таким образом, женщина, пережившая менопаузу шесть лет назад, имеет большие шансы на атрофический кольпит, чем та, у которой с момента менопаузы прошло два года.
Субъективные ощущения при атрофическом кольпите связаны с истончением, сухостью, повышенной ранимостью слизистой влагалища, а также с естественным ослаблением механизмов местной иммунной защиты. Чаще женщины жалуются на чувство жжения, зуда, а также ощущение сухости и «стянутости» в зоне вульвы и/или влагалища. Симптомы дискомфорта иногда усиливаются болевыми ощущениями, особенно во время интимной близости.
Перечисленные неприятные ощущения обусловлены процессами атрофии. Когда многослойный эпителий истончается, обнажаются многочисленные нервные окончания, которые и вызывают неприятные симптомы.
Выделения при атрофическом кольпите также провоцируются атрофическими изменениями. Резкое снижение количества лактобактерий и нарушение нормальной кислотности благоприятствуют чрезмерному росту количества колоний условно-патогенных микроорганизмов, которые и провоцируют местные воспалительные процессы. Появляются слизистые, почти водянистые, бели в умеренном количестве. Также причиной патологических выделений может являться инфекция, попавшая во влагалище извне, тогда характеристика белей будет зависеть от типа инфекции.
Выделения при атрофическом кольпите могут содержать примесь крови. Тонкий слизистый слой легко травмируется, появляются незначительные сукровичные или темные мажущие выделения кратковременного характера.
Любые кровянистые выделения, будь то скудные мажущие или обильные, в постменопаузе являются поводом для обследования, так как они не всегда связаны с влагалищной атрофией.
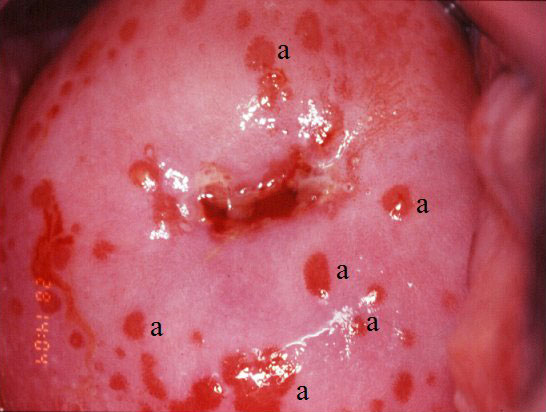
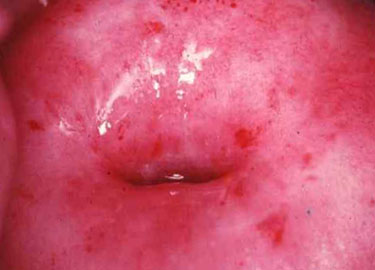
Во время гинекологического осмотра атрофичная слизистая выглядит бледной и тонкой, сквозь нее могут просвечивать подлежащие мелкие кровеносные сосуды. Иногда на поверхности влагалища видны мелкие (точечные) кровоизлияния. При контакте с гинекологическими инструментами слизистая может немного кровоточить.
Если во влагалище имеется воспалительный процесс, визуализируются участки гиперемии и отека, а также имеются патологические водянистые, серозные или серозно-гнойные выделения.
Симптомы атрофического воспаления не являются особенными, они похожи на воспалительные процессы другого происхождения, например, бактериального или грибкового (кандидозного). Не исключается также наличие специфического воспаления. Чтобы уточнить причину воспалительного процесса, проводится лабораторное изучение мазков и посевов.
Структурные изменения в эпителии влагалища изучаются с помощью кольпоскопа. Кольпоскопия помогает уточнить степень выраженности атрофических изменений и определить характер местного воспаления.
Атрофические кольпиты отличаются упорным рецидивирующим течением с нарастанием патологических симптомов.
Достоверный диагноз атрофического кольпита может установить только врач.
Причины и типы кольпитов
- Инфицирование ЗППП. При заражении половыми инфекциями возникает один из специфических вагинальных кольпитов – гонококковый, трихомонадный, хламидийный, сифилитический, микоплазменный, уреаплазменный. Такая форма болезни в гинекологии называется специфической.
- Поражение слизистой половых путей возбудителем туберкулеза. Этот тип кольпита также относится к специфическим.
- Разрастание условно-патогенной микрофлоры, которое может развиться после приёма антибиотиков и некоторых других препаратов, а также при снижении иммунитета.
В последнем случае бактерии, обычно существующие в половых путях в небольшом количестве, многократно увеличивают численность, приводя к развитию неспецифического кольпита:
- бактериального, вызванного микробами гарднереллой, стафилококком, стрептококком, кишечной и синегнойной палочкой;
- кандидозного (дрожжевого), возникающего из-за поражения слизистой оболочки грибками молочницы.
Встречаются смешанные формы болезни, вызываемые несколькими микроорганизмами. Если при этом присутствует один из возбудителей половой инфекции, такой кольпит считается специфическим.
Все бактериальные варианты болезни делятся на две категории:
- Первичные, при которых микроорганизмы сразу начинают размножаться в половых путях.
- Вторичные, вызванные распространением инфекции снизу со стороны вульвы или сверху со стороны матки и придатков.
Существуют и неинфекционные кольпиты
- Эндокринный, вызванный нарушением обмена веществ. Заболевание возникает на фоне ожирения, сахарного диабета, снижения функции яичников. Воспалительный процесс может развиться при длительном использовании лекарств, содержащих гормоны.
- Аллергический, вызванный реакцией на препараты, вводимые в половые пути, смазку презервативов, компоненты гигиенических тампонов.
- Химический и механический, возникающие на фоне спринцеваний и других процедур.
- Атрофический, развивающийся из-за возрастных изменений слизистой половых путей. Эта форма заболевания встречается у женщин в предклимактерическом и климактерическом возрастном периоде – после 50-60 лет. Гормональные сбои могут привести к возникновению недуга и в более раннем возрасте.

Фото кольпита
Нормальные значения
Причины кольпита
В разном возрасте спровоцировать развитие вагинита могут разные факторы:
- В детском возрасте кольпит возникает в результате попадания условно-патогенной микрофлоры во влагалище из пищеварительной системы. Возбудителями могут стать стафилококки, острицы, стрептококки и т.д.;
- В репродуктивном возрасте обычно развивается специфический кольпит, имеющий инфекционный характер. Преобладает трихомонадная форма болезни. Реже встречается кандидозный вагинит, который, преимущественно, становится причиной гормонального сбоя в период вынашивания;
- После менопаузы обычно возникает неспецифический кольпит, вызванный стрептококками и стафилококками. Также может быть диагностирована атрофическая, кандидозная и трихомонадная форма кольпита. Они, как правило, возникают под воздействием дополнительных факторов риска.
В любом возрасте причиной возникновения кольпита становятся собственная патогенная микрофлора либо влияние инфекционных микроорганизмов, которые относятся к группе бактерий, вирусов и грибков.
Если развитие вагинита происходит в результате жизнедеятельности патогенных бактерий, существуют различные факторы, которые помогают им проникнуть во влагалище и активно размножаться. К таким факторам относятся:
- Неправильная, недостаточная интимная гигиена;
- Отказ от использования контрацептивных средств;
- Отсутствие регулярного партнера;
- Эндокринные расстройства (сахарный диабет, гипотиреоз);
- Повреждения половых органов термического, химического, механического характера (продолжительное применение внутриматочного контрацептива, разрывы во время родовой деятельности, грубые половые акты, ношение неудобной, тесной одежды);
- Детские заболевания (корь, скарлатина). Возбудители данных патологий гемолитическим путем попадают в половые органы и начинают активную жизнедеятельность;
- Использование некачественного нижнего белья, которое сделано из синтетических низкосортных материалов;
- Гормональные изменения (менструации, беременность, грудное вскармливание, период менопаузы);
- Продолжительный прием антибактериальных, нестероидных противовоспалительных или гормоносодержащих препаратов;
- Гипоэстрогения (дефицит эстрогена в организме);
- Лучевая, химиотерапия при лечении онкологических патологий;
- Жесткие диеты, недостаток витаминов и питательных микроэлементов;
- Аллергические реакции;
- Снижение иммунитета;
- Частые аборты;
- Патологии пищеварительной системы.
Детская Хатха-йога: упражнения
Диагностика патологии
Первое, что необходимо сделать при появлении неприятных симптомов, — посетить врача. Для постановки диагноза пациентке будут назначены и проведены следующие процедуры:
- стандартный гинекологический осмотр;
- кольпоскопия (осмотр влагалища при помощи видеокамеры с выведением изображения на экран монитора);
- измерение уровня кислотности во влагалище;
- мазок на наличие инфекций;
- цитологический мазок (тест Папаниколау на клеточные изменения, провоцирующие рак);
- ультразвуковая диагностика органов малого таза.
Обычно картина проясняется уже на гинекологическом осмотре, когда врач видит истончённую, сглаженную, словно натянутую, поверхность влагалища. На ней могут диагностироваться зоны эрозии, гиперемии, небольшие кровоизлияния и гнойные очаги. Чаще всего слизистая влагалища отечна, имеет серозный налет и может кровоточить даже при незначительном прикосновении. Хроническая стадия заболевания таких ярких симптомов не дает, но все они незначительно присутствуют.
После получения результатов лабораторных анализов и проведения дополнительных исследований сомнения в диагнозе не остается. Врач начинает формировать стратегию лечения недуга.













