Особенности и лечение орз у грудничков
Содержание:
Температура
Повышение температуры во время ОРЗ вызывают токсины, вызванные продуктами обмена возбудителей, а также включением защитных сил организма направленных на борьбу с инфекцией. Различают два вида температуры. Первый вид вызывает покраснение кожных покров. Ребёнок становится горячим на ощупь. Это говорит о том, что организм малыша пытается побороть инфекцию. Гораздо хуже второй вид температуры, который сопровождается ознобом и лихорадкой. Такую температуру называют «бледной лихорадкой». Опасность такой температуры заключается в сужении сосудов кожи, что может вызвать перегрев внутренних органов. Этот вид температуры нужно сбивать немедленно.
В основном при неосложнённом течении ОРЗ температура варьируется от 38,5 до 39,5 градусов. Не нужно торопиться сбивать температуру до 38,5 градусов. Такая температура включает защитные силы организма и помогает малышу бороться с болезнью.
 |
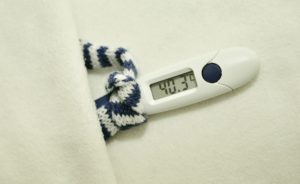 |
Если температура становится выше, то это отрицательно воздействует на организм. Под воздействием температуры выше 38,5 градусов у ребёнка страдает нервная, сердечно-сосудистая и пищеварительная системы. С такой температурой уже следует бороться
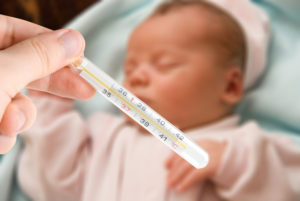
Для этого важно замерять температуру как можно чаще за день и принимать строго по инструкции лекарства, прописанные врачом. Если после приёма лекарства температура не падает, стоит обратится за помощью к педиатру
Высокая температура может вызвать у ребёнка судороги.
Необходимо давать побольше воды, допустимо разбавить 10% раствор глюкозы в пропорции 1:1. При покраснении кожи и общем жаре, ребёнка не стоит тепло одевать. Следует обтирать малыша салфеткой, которую нужно намочить в воде. И сразу после протирания прикрыть пеленкой. В случае озноба малыша нужно напротив укутать. Но постоянно следить за температурой. Как перегрев, так и переохлаждение опасны для его здоровья.
 |
 |
Менее распространенные симптомы простуды у детей
Помимо перечисленных, существуют также иные, менее распространенные клинические признаки:
- гиперемия, лихорадочное состояние, температура тела повышается до 39 градусов;
- головные боли;
- боли в ушах, сильные болезненные ощущения в органах слуха могут быть вызваны инфекционным процессом в среднем ухе;
- боль в мышцах;
- утрата вкусовых и обонятельных ощущений;
- раздражение в глазах, ринорея;
- чувство компрессии в ушном аппарате.
Самые выраженные и неприятные симптомы ОРЗ у детей проявляются в первые 2-3 дня развития заболевания, после этого постепенно состояние начинает улучшаться. Дети старшего возраста болеют около 7 дней, малыши до пятилетнего возраста болеют простудой до двух недель. Но если присутствует такой симптом, как кашель, он может длиться до трех недель или даже до месяца при трахеите. Когда у ребенка возникают проявления простуды, следует внимательно к этому относиться, своевременно обращаться к доктору за помощью. Не рекомендуется заниматься самолечением, чтобы не спровоцировать развитие осложнений.
Первые симптомы ОРЗ у детей
Самым распространенным клиническим проявлением простуды является боль, першение в горле, покраснение и отечность слизистой оболочки в глотке. Далее появляются иные признаки, к которым относят:
- отечность слизистой оболочки носа, заложенность, этот признак обусловлен накоплением слизи;
- болезненные ощущения и дискомфорт в носу;
- частые приступы чихания;
- насморк, продуцирование секрета в носу, который выделяется в самом начале заболевания, в этот период так называемые сопли обычно прозрачные, спустя несколько дней выделения становятся густыми и темными по цвету;
- кашель – этот признак сразу в начале болезни начинает появляться примерно у одной трети больных;
- осиплость голоса;
- слабость, общее недомогание.
Как лечить: препараты
Лучшие лекарства против вирусной инфекции это те, клиническая эффективность которых доказана и отвечает международным правилам GCP. Таких лекарств на сегодняшний день единицы.
Противовирусные препараты делятся на несколько групп:
- имеющие прямое действие по отношению к вирусу,
- стимулирующие выработку интерферона и непосредственно интерфероны (эффективность доказана исследованиями «в пробирке», не имеют признанных медицинским сообществом доказательств эффективности),
- гомеопатические (не признаются в качестве эффективных научной медициной).
 В качестве гомеопатической поддержки могут назначаться «Оциллококцинум» или «Афлубин». Они подходят даже для совсем маленьких детей. Однако решение давать ли противовирусное средство малышу, остается на усмотрение родителей, поскольку их эффективность не доказана.
В качестве гомеопатической поддержки могут назначаться «Оциллококцинум» или «Афлубин». Они подходят даже для совсем маленьких детей. Однако решение давать ли противовирусное средство малышу, остается на усмотрение родителей, поскольку их эффективность не доказана.
Обычно основу лечения, которое предлагают врачи, составляют противовирусные препараты:
- Виферон,
- Изопринозин,
- Цитросепт,
- Ремантадин.
Все эти препараты подходят для детей от года.
«Точечные» противовирусные лекарства существуют от нескольких заболеваний, например, гриппа или мононуклеоза. Противогриппозные препараты, официально зарегистрированные на сегодняшний день, это осельтамивир и занамивир (ингибиторы нейроминидазы). Их назначению предшествует тест на наличие вируса – мазок из глотки.
Малышу также могут прописать иммуномодулирующие (например, Кипферон (его аналоги) или Циклоферон) или иммуностимулирующие препараты (например, Глутоксим или Полудан).
Их назначение состоит в том, чтобы активизировать внутренние защитные механизмы. Они являются сильными биологически активными агентами и не являются полностью безвредными (стандартизированные клинические испытания по данным препаратам не проводились).
Важно! Применяют их только при возникновении показаний и по назначению врача (например, если ребёнок болеет больше 5 раз за год или отсутствует повышенная температура, что является одним из признаков «ленивой» иммунной системы).
Дополнительными признаками необходимости назначения таких препаратов могут служить такие признаки, как:
- посеченные волосы тусклого цвета,
- ломкие, постоянно расслаивающиеся ногти,
- шелушащаяся кожа.
О наличии подобных проявлений у ребенка стоит обязательно сообщить врачу. Схема приёма определяется врачом в зависимости от поставленных задач и возраста. Например, Циклоферон для профилактики педиатры могут назначить принимать в 1 раз в сутки за полчаса до еды:
- 4-6 лет принимают по одной таблетке за приём (150 мг/сут),
- 7-11 лет принимают по 2 таблетки за приём (до 450 мг/сут),
- от 12 лет и взрослые по 4 таблетки за приём (до 600 мг/сут).
Назначают также антигистаминные препараты:
- Супрастин,
- Зиртек,
- Зодак,
- Гисманал (последние три более новые).
Это делается для того, чтобы снять отёчность носа, которая часто возникает при вирусных инфекциях. Подходит для детей до года. Поскольку единое лекарство от ОРВИ не синтезировано, для лечения детей, как правило, предлагается комплекс препаратов, снимающих его симптомы.
На заметку! Если у назначенных препаратов есть такая форма выпуска, как свечи, то по согласованию с педиатром можно использовать ее (особенно это касается маленьких детей, которые в силу возраста не могут проглотить таблетку).
Что принимать дополнительно
Некоторые врачи прописывают препарат «Полисорб». Это средство обладает специальным терапевтическим эффектом, оно выводит из организма токсины различного происхождения. Подходит для детей до года и старше.
В списке препаратов также могут быть:
- «Умлакор» – противомикробный препарат нового поколения. Подходит для детей от одного года;
- «Мирамистин» – антисептик местного действия могут прописывать как для лечения, так и для профилактики ОРВИ (рекомендуют давать его детям от трёх лет);
- «Полиоксидоний» – ещё один препарат, который используется для профилактики заболеваний. Этот препарат можно применять для детей, достигших возраста 6 месяцев;
- «Ацикловир» – назначается детям от 2-х лет при выявлении вируса типа Herpes simplex, как инфекционного агента. Таблетки также активны в отношении вирусов Varicella zoster и Эпштейна-Барр;
- «Бронхомунал» – имеет иммуномодулирующее действие и назначается при рецидивах бронхита, отита, тонзиллита, ринита, синусита, фарингита и ларингита;
- «Аминокапроновая кислота» внутрь (внутривенно) назначается при стационарном лечении ребенка. Показаниями к применению являются кровотечения и заболевания органов с геморрагическим синдромом. В качестве профилактического средства используется при переливании крови.
Профилактика ОРЗ у детей
При проведении профилактических мероприятий, должны устранятся причины, часто вызывающие ОРЗ. Если ребенок часто болеет после посещений детских дошкольных учреждений, рассматривается вопрос о целесообразности их посещения. Но, если ОРЗ переносятся легко, ребенка лучше оставить в коллективе при условии отсутствия у него признаков заболевания.

Существуют специальные рекомендации по правильному уходу за ребенком, помогающие снизить частоту возникновения ОРЗ:
- Ребенка в любом возрасте нужно кормить по требованию. Ни в коем случае нельзя заставлять ребенка насильно принимать пищу. Нужно также следить, чтобы выпиваемая жидкость, была в достаточном количестве. Для этого подходят натуральные соки, компоты, минеральная вода и слабозаваренный чай.
- Сократить употребление острых или сладких экзотических продуктов. Рекомендуется использование натуральных сладостей.
- В квартире поддерживать микроклимат на уровне 21 градуса. В зимнее время, радиаторы отопления высушивают воздух, влажность компенсируется увлажнителями воздуха. Помещение регулярно проветривают.
- Проводит регулярно влажную уборку.
- Совершать постоянные прогулки на улице.
- Одевать ребенка в соответствии с погодой, без излишнего укутывания. Иметь возможность снять лишнюю одежду при участии ребенка в подвижных играх.
Чем отличаются ОРВИ и ОРЗ — Доктор Комаровский
Предыдущая
ПростудаОсложнения после гриппа
Следующая
ПростудаЧем отличается грипп от ОРВИ
Как лечить ОРВИ у детей?
Лечение ОРВИ у детей в основном осуществляется в домашних условиях, но обязательно под наблюдением педиатра. Исключением являются тяжёлые и осложнённые случаи болезни, новорождённые и недоношенные малыши, а также дети, имеющие хроническую сопутствующую патологию почек, органов дыхания, нервной и сердечно-сосудистой системы.
ОРВИ у детей симптомы и лечение могут иметь различные. Всё зависит от возбудителя инфекционного процесса, степени тяжести и клинических проявлений.
ОРВИ необходимо лечить комплексно. Этим должен заниматься квалифицированный врач, а самолечение запрещено!
Этиотропная терапия ОРВИ – это назначение препаратов, которые подавляют вирусную инфекцию, то есть противовирусных
Особенно важно их применять при тяжёлых формах заболевания (в таких случаях используют Озельтамивир, Римантадин и т.д.)
Если у ребёнка ранние сроки ОРВИ, необходимо применение препаратов интерферона (Виферон и т.д.).
Если у ребёнка тяжёлая форма гриппа, ему педиатр может назначить донорский иммуноглобулин, имеющий высокий титр противогриппозных антител, внутримышечно. В особо тяжёлых случаях его можно повторно ввести через 12 часов.
Базисная терапия ОРВИ у детей заключается в назначении:
- постельного режима на срок пять-семь дней или до того момента как не произойдёт нормализация температуры тела;
- молочно-растительной диеты, обогащённой витаминным комплексом;
- обильного тёплого питья;
- частого проветривания помещения. Температура воздуха в нём должна составлять не более 22 – 24°C;
- поддержания оптимальной влажности воздуха в помещении, особенно в отопительный сезон. Она должна составлять 50 – 70%;
- необходимо осуществлять влажную уборку помещения;
- препаратов для снижения температуры тела (Нурофена, Парацетамола и т.д.);
- лечения другой симптоматики при ОРВИ.
Назначать медикаменты для снижения температуры тела нужно только в тех случаях, когда она больше 38, 5 °C. Детям, входящим в группу риска, при наличии угрозы возникновения судорожного синдрома, а также тяжёлых заболеваниях нервной, дыхательной, сердечно-сосудистой системы, и тем, у которых появилась бледность, вялость, сонливость, жалобы на головную боль, жаропонижающие препараты назначаются при температуре тела 37, 5 °C и выше.
Чтобы снизить температуру тела, оптимальным считается назначение жаропонижающих средств, которые содержат парацетамол (Эффералган, Панадол) и ибупрофен (Нурофен). Другие препараты, входящие в эту группу, особенно те, в составе которых есть ацетилсалициловая кислота, анальгин, способствуют возникновению у малышей тяжёлых, опасных для жизни побочных эффектов. Применение ацетилсалициловой кислоты вызывает синдром Рея, а анальгина — агранулоцитоз.
При возникновении насморка в носовой полости происходит образование слизи, под действием которой нейтрализуются вирусы и бактерии. Для полноценного выполнения функции слизистой оболочки носа, необходимо её увлажнение. С этой целью его закапывают 0,65% раствором хлорида натрия. Детям больше шести месяцев можно применять специальные сосудосуживающие детские капли для носа, но не длительнее двух-трёх дней.
Чтобы улучшить эвакуацию мокроты при наличии кашля у ребёнка, необходимо увлажнение воздуха в помещении, в котором он находится. С этой целью применяют препараты, разжижающие и облегчающие её отхождение (Амброксол, Ацетилцистеин и т.п.).
Средства, которые подавляют кашель, разрешено использовать, если он сухой, болезненный или не даёт малышу спать, принимать пищу (декстраметорфан и др.).
Назначение антигистаминных препаратов необходимо для снижения отёка (к примеру, Зодака, Кларитина).
Показатель, чтобы назначить антибактериальные препараты при острой респираторной вирусной инфекции – это присоединение осложнений. К ним относят появление у ребёнка среднего отита, синусита, острого тонзилита, бронхита, который вызван хламидиями, микоплазмой, бактериальными возбудителями; пневмонии.
А также, когда отсутствуют видимые очаги инфекции, гипертермия больше 38°C сохраняется больше трёх дней, и возникает температура тела до 39°C на третьи-пятые сутки после того, как она нормализовалась; или появилась одышка, асимметрия хрипов в лёгких, лейкоцитоз в периферической крови больше 15,0 × 109 Ед/л.
Многие родители лечение детей с ОРВИ сразу начинают с антибактериальных препаратов, но это неправильно! Они являются бессильными против вирусной инфекции, потому что механизм их действия направлен на борьбу с бактериями. Следует также знать, что применение этих лекарств не снижает риск появления осложнений, вызванных этими возбудителями, а наоборот увеличивает.
Лечение
Общие правила лечения ОРЗ у детей следующие:
- Большое количество употребляемой жидкости.
- Пища легкая для усвоения; с пищевыми изысками лучше не рисковать и сохранять рацион в привычном состоянии.
- Постельный режим.
- Пребывание в помещении с регулярным проветриванием, но при температуре не ниже 22°.
Как лечить ОРЗ у детей, решать должен только врач, исключительно он может назначать медикаментозную терапию, и соблюдение его предписаний – обязательное условие выздоровления.
Врач может назначить только противовоспалительные препараты или в комплексе с антибактериальными средствами, но делать он это станет исключительно после проведения дополнительных анализов.
Ведь прием антибиотиков однозначно негативно скажется на микрофлоре желудочно-кишечного тракта ребенка.
Принимая решение об их назначении, необходимо достоверно убедиться, что без них ситуация неразрешима, и нанесенный вред меньше потенциальной пользы.
Дополнительно могут быть назначены симптоматические лекарства (снимающие кашель, облегчающие дыхание, снижающие боли в горле и др.).
Профилактика ОРЗ и ОРВИ
Для профилактики ОРЗ бактериальной или вирусной этиологии специалисты советуют придерживаться следующих рекомендаций:
- Ограничить контакты в период сезонных эпидемий (походы в людные места – театр, кино, общественный транспорт в часы пик, крупные супермаркеты, особенно с маленькими детьми, т.е. в любые места, где возможно избыточное скопление людей);
- Проводить регулярную уборку помещения с использованием дезинфицирующих средств (хлорамин, хлорцин, дезавид, дезоксон и др.);
- Проветривать помещение и поддерживать оптимальную влажность воздуха в диапазоне 40-60%;
- Включить в рацион продукты богатые аскорбиновой кислотой витамином Р (биофлавоноиды);
- Регулярно промывать полость носа и горло настоем цветков ромашки или календулы.
Мировая статистика показывает, что вакцинация позволяет снизить уровень заболеваемости ОРВИ в 3-4 раза. Однако следует подойти к вопросу вакцинации внимательно и понимать в каких случаях необходимо прививаться от того или иного вируса.

В настоящее время профилактика ОРВИ преимущественно направлена на вакцинацию от гриппа. Было показано, что практика вакцинации от гриппа оправдана для так называемых групп риска:
- Детей с хроническими болезнями легких, в том числе астматиков и больных хроническим бронхитом;
- Детей с заболеваниями сердца и гемодинамическими нарушениям (артериальной гипертензией и т.д.);
- Детей, после процедуры иммунодепрессивной терапии (химиотерапии);
- Людей, страдающих сахарным диабетом;
- Людей пожилого возраста, которые могут контактировать с инфицированными детьми.
Кроме того, рекомендуется проведение вакцинации от сезонного гриппа в сентябре-ноябре в дошкольных, школьных учреждениях, для персонала поликлиник и стационаров.
Для вакцинации используются живые (редко) и инактивированные вакцины. Их готовят из штаммов вируса гриппа, который выращивают в жидкости куриного эмбриона. Реакцией на введение вакцины является местный и общий иммунитет, который включает прямое подавление вируса Т-лимфацитами и выработку специфических антител В-лимфацитами. Инактивация (обезвреживание) вируса производится с помощью формалина.
Противогриппозные вакцины делят на три группы:
- Инактивированные цельновирионные вакцины, применяются, вследствие низкой переносимости, только в старшей школьной группе и для взрослых людей;
- Субвирионные вакцины (сплиты) – эти вакцины отличается высокой степенью очистки, рекомендуются для любых возрастных групп, начиная с 6-ти месяцев;
- Субъединичные поливалентные гриппозные вакцины – такие вакцины готовят из производных вирусной оболочки, эта группа препаратов является самой дорогостоящей, поскольку требует высокой очистки и концентрации вируссодержащего материала.
Среди препаратов, используемых при вакцинации можно назвать:
- Гриппол, производится российским институтом иммунологии, относится к группе субъединичных поливалентных вакцин;
- Ваксигрип, производится во Франции компанией Пастер Мерье Коннот, относится к группе субвиринных вакцин, в состав вакцины входят формальдегид, мертиолят и следы неомицина;
- Флюарикс, производится бельгийской компанией Смит Кляйн Бичем, относится к группе субвиринных вакцин, включает в состав формальдегид, мертиолят и сахарозу;
- Инфлювак, производится голландкой компанией Солвей Фарма, субъединичная вакцина, содержащая очищенные продукты оболочки вируса.
При использовании той или иной вакцины могут иметь места местные или общие реакции, сопровождающиеся:
- Недомоганием;
- Незначительное покраснение места введения вакцины;
- Повышение температуры тела;
- Мышечная и головная боль.
Особое внимание в день вакцинации следует уделить детям. Проведение вакцинации требует предварительного осмотра ребенка лечащим врачом
Следует помнить, что если есть подозрение или уже проявляются признаки, какой-либо инфекции, вакцинацию следует перенести до полного выздоровления организма.
Разновидности ОРВИ
Каждый тип патологии характеризуется своеобразным действием на детский организм, длительностью инкубационного периода, клинической картиной и особенностью протекания
Важно знать, какие разновидности ОРВИ возникают у новорожденного, чтобы своевременно начать лечение конкретного заболевания
Грипп
 |
К характерной симптоматике гриппа относится высокая температура, чрезвычайно слабость и малоподвижность ребенка, а также полное отсутствие аппетита. Малыш может часто сглатывать из-за избытка слюны в ротовой полости. На 3 сутки, после окончания инкубационного периода у новорожденного начинает краснеть горло, появляются хрипящие звуки.
Парагрипп
Облегченная форма гриппа. Спровоцировать парагрипп может ларингостеноз, в результате образовавшихся отеков на голосовых связках. У ребенка меняется голос, в груди присутствуют хрипы. Кашель и насморк отсутствуют.
Аденовирусная инфекция
Народное название ОРВИ – кишечный грипп, соответственно, проявляются симптомы поражения желудочно-кишечного тракта. Аденовирусная инфекция сопровождается характерными для отравления симптомами: учащенными рвотными позывами, жидким стулом, метеоризмом. Прежде чем приступать к лечению заболевания нужно устранить проблемы с ЖКТ.
Рео- и риновирусная инфекция
 |
Риновирусное поражение характеризуется поражением слизистой оболочки носоглотки. В острый период присутствует избыточный насморк, повышается слезоточивость глаз, возможен грудной кашель. Особенность состоит в том, что при рео- и риновирусной инфекции температура тела не поднимается.
Респираторно-синцитиальная вирусная (РС-вирусная) инфекция
РС-вирусная форма ОРВИ очень тяжело дается новорожденным детям, так как сопровождается осложнениями в виде пневмонии или бронхита. Нужно уточнить, что не долеченная респираторно-синцитиальная инфекция провоцирует развитие хронических заболеваний дыхательного тракта.
Среди характерных симптомов можно отметить грудной кашель, легочный хрип и температуру 37,2 градуса, при которой детским организм не оказывает зловредным бактериям сопротивления.
Энтеровирусная инфекция
Спровоцировать энтеровирусную инфекцию может ринит, являющийся одновременно осложнением и формирующим фактором. Начало болезни подострое, инкубационный период проходит в бессимптомной форме. Температура тела не склонна повышаться или находиться в пределах 37 градусов.
После того как будет установлена форма ОРВИ можно приступать к непосредственному лечению заболевания.
Понятие и характеристика

ОРЗ — это совокупность заболеваний, которые объединены тем, что поражают область верхних дыхательных путей и проявляются относительно сходной симптоматикой: кашлем, гипотермией, насморком, болью в горле, слабостью.
К этой группе относятся заболевания, возбудителями которых являются различные классы патогенных микроорганизмов: бактерии, вирусы, простейшие и грибки.
У детей ОРЗ встречается в несколько раз чаще, чем у взрослых: это связано с несовершенством их иммунной защиты.
Чаще всего болеют дети дошкольного возраста, особенно те, у которых иммунитет ослаблен по каким-либо причинам: длительное лечение антибиотиками, хронические заболевания, ВИЧ-инфекция, искусственное вскармливание.
Младенцы, питающиеся материнским молоком, растут более крепкими, так как получают антитела от матери.
Свыше 80% ОРЗ вызваны микроорганизмами вирусного происхождения, а в процессе развития заболевания может присоединиться бактериальная инфекция.
Беременность и ОРВИ
До сегодняшнего дня нет четких данных о том, вызывает ли инфицирование плода и последующие его пороки ОРВИ, перенесенное матерью. Поэтому после перенесенной болезни на ранних сроках беременной женщине советуют сделать контрольное УЗИ или пренатальный скрининг.
Если ОРВИ при беременности все же проявилось, то женщина не должна ни в коем случае впадать в панику. Следует сразу же вызывать врача, не практикуя самостоятельных способов терапии
Важно учитывать, что ОРВИ во время беременности протекает с более тяжелыми симптомами, так как в организме женщины в период вынашивания ребенка происходят серьезные физиологические изменения, и ухудшаются защитные свойства организма
В процессе развития болезни сильно снижается ток крови к плаценте и плоду. Как следствие, возникает угроза гипоксии. Однако своевременное лечение позволяет не допустить столь тяжелого состояния
Важно избежать осложнений болезни, проявляющихся в виде пневмонии и бронхита
При беременности нельзя практиковать терапию многими препаратами. Антибиотики назначаются женщине только в том случае, если болезнь протекает особенно тяжело. При назначении определенного препарата беременной женщине врач обязательно оценивает все риски, срок беременности, вероятность действия препарата на развитие малыша. Также при необходимости женщина принимает симптоматические препараты, витамины, гомеопатические средства. Практикуется также физиотерапия, паровые ингаляции.
Очень важно, чтобы каждая беременная женщина и ее окружение принимали все меры, для того чтобы не допустить заболевания ОРВИ. Это правильное питание, защита от контактов с больными людьми, обильное питье, соблюдение всех санитарных норм в период эпидемии
Лечим или калечим?
Ваш малыш часто болеет? Уверена, вы заранее можете озвучить назначения доктора. Как правило, детские врачи придерживаются одной и той же схемы. В первые дни болезни выписывают иммуномодуляторы, лекарство для снижения температуры, а дальше смотрят по ситуации.
- Болит горло – предлагают орошать антибактериальным спреем.
- Заложен нос – назначают сосудосуживающие капли.
- Если температура держится более 3 дней, присоединяют антибиотики.
Люди в белых халатах заранее подстраховываются, назначая универсальную таблетку.
К чему приводит излишнее увлечение лекарствами? Возникают сбои в работе иммунной системы. Каждое ОРВИ – своеобразная встряска для организма. Иммунитет «запоминает» вирусы, приобретается устойчивость к некоторым из них. В отсутствии такой возможности человек становится более уязвимым.
Частое употребление антибиотиков приводит к формированию устойчивых к ним микроорганизмов. Иными словами, случись ангина – простой амоксиклав уже не поможет. О вредном влиянии лекарств на печень и почки говорить не приходится.
Лечение ОРЗ и ОРВИ у ребенка
В борьбе с ОРВИ важно употреблять противовирусные медпрепараты, а не жаропонижающие (повышение температуры в данном случае поможет избавиться от вредоносных микроорганизмов). Избавиться от насморка поможет слабый солевой раствор (пол чайной ложки на стакан воды), который следует капать в нос
Эта процедура поможет и в профилактике заболевания
Избавиться от насморка поможет слабый солевой раствор (пол чайной ложки на стакан воды), который следует капать в нос. Эта процедура поможет и в профилактике заболевания.
Ингаляции и полоскания отварами трав каждые 2 часа хороши в лечении горла, они же помогают победить кашель.
Обильное питьё, частые проветривания и влажная уборка, витаминизированная пища — хорошие помощники в борьбе с ОРВИ.
При заложенности носа или сильном насморке врач порекомендует противоаллергические препараты для снятия отечности и облегчения дыхания.