Закрытие дефекта межпредсердной перегородки (дмпп)
Содержание:
Терапия заболевания
Аневризма мпп и ее лечение будет зависеть от интенсивности развития болезни. В том случае, если аневризма имеет большие размеры, которые продолжают увеличиваться, то специалисты будут настаивать на хирургическом вмешательстве. Входе такой операции аневризма удаляется, а на место пострадавшего сосуда ставится специальный имплант.
Если же аневризма не имеет больших размеров и стремительного развития, то лечение назначается консервативное. Чтобы с течением времени ребенок не приобрел дополнительных осложнений и проблем с сердцем следует принимать следующие меры:

- Диета. Это не значит, что ребенка следует посадить на диету для похудения. Питаться малыш должен правильно, исключите из его рациона жареную и жирную пищу. Продукты должны быть легкими, но при этом достаточно полезными;
- Физические нагрузки. При соблюдении этой рекомендации главное не переборщить. Как отсутствие физических нагрузок, так и их чрезмерное наличие может неблагоприятно воздействовать на состояние сердца;
- Прием медикаментов для понижения давления. Такие мероприятия проводятся для снижения риска разрыва аневризмы. В совокупности с такими препаратами назначаются еще и те, которые улучшат тонус сосуда сердца;
- Ребенок должен четко соблюдать режим труда и отдых;
- Если у ребенка имеется лишний вес, то родителям необходимо скорректировать питание для его понижения.
Помимо традиционной медицины в лечении аневризмы сердца ребенка с успехом применяются народные рецепты. Для того, чтобы воспользоваться подобными рецептами для начала стоит проконсультироваться с лечащим врачом.
Диагностика
Для выявления сердечных пороков применяют различные диагностические методики. Чтобы пройти полное обследование необходимо обратиться к терапевту либо педиатру. Первоочередная задача врача собрать полный анамнез. Выяснить возможность наследования сердечных патологий, как протекала беременность матери, возникали ли какие-либо отклонения в работе сердца. Проанализировав анамнез, имеющиеся жалобы, доктор назначит необходимые анализы и консультацию кардиолога.
Помимо этого, проводится полный осмотр пациента, выслушивание (аускультация), выстукивание сердца. Аускультативный метод и перкуссия помогают определить изменения в форме и размере сердца, обнаружить шумы при работе органа. Если какие-либо отклонения выявлены, назначают инструментальные исследования для подтверждения диагноза порок сердца:
L o a d i n g . . .
Тест: А что вы знаете о человеческой крови?

ответ:
- Рентгенография. На снимках рентгена можно распознать изменения формы сердца.
- Электрокардиограмма. Данный метод помогает выявить отклонения проводимости, сбои ритма.
- Эхокардиография (ЭхоКГ УЗИ). Благодаря специальному оборудованию можно распознать не только имеющиеся дефекты, но и определить направление течения крови через отверстие.
Проявление патологии при диагностике
- Зондирование. Метод определения давления внутри камер сердца. Считается малоинвазивной хирургической методикой.
- МРТ. Послойные снимки сердца помогают определить наличие имеющихся дефектов в структуре органа.
Помимо прочего, пациенту могут быть назначены: ангиография либо вентрикулография. Данные способы обследования используются, если все перечисленные методики были неинформативными.
Стандартные методы лечения
Лечение обычно хирургическое с применением лекарственных препаратов, ограниченных периодом, в течение которого пациент ожидает хирургического вмешательства. В случае самых маленьких пациентов «бдительного ожидания» часто бывает достаточно, поскольку отверстие закрывается, пока ребенок растет.
— Хирургическое вмешательство.

До недавнего времени операция по закрытию отверстия сердца была излюбленной формой лечения. Операция на открытом сердце была разработана, чтобы сшить края отверстия и закрыть его. В некоторых случаях отверстие может быть залатано и закрыто с помощью трансплантата или протеза. Шанс успеха высок для этих хирургических процедур. При первичной форме ДМПП можно выполнить операцию по восстановлению или замене предсердно-желудочковых клапанов. Уровень успеха для этой сложной процедуры значительно ниже. Операция оптимально проводится в возрасте от 3 до 6 лет.
В последние годы был разработан менее травматичный способ закрытия отверстия перегородки с использованием катетеров, к которым прикреплено специальное устройство, предназначенное для закрытия отверстия перегородок
Во время этой процедуры в крупную вену в верхней части ноги ребенка вставляется длинная тонкая трубка (катетер) и осторожно продвигается по кровеносному сосуду, пока не достигнет сердца. Когда катетер достигает нужной точки, через его наконечник подается устройство для закрытия дефекта, которое раскрывается и герметично закупоривает отверстие
Лечение
При малых ДМПП, когда у младенца диагностировали лишь открытое овальное окно, беспокоиться нет причины. Оно имеет тенденцию к зарастанию уже к концу первого года жизни.
Если в дополнение к ДМПП присутствуют осложнения и иные патологии, состояние ребенка контролируют в поликлинике. Вероятнее всего, ему будет рекомендована операция в три года.
В иных ситуациях, когда дефекты не провоцируют слишком быстрого развития патологий сердца, оперативное вмешательство откладывают на позднее время. В течение всего периода практикуют консервативную терапию, поддерживающую работу сердца в стабильном состоянии.
Консервативная терапия
Она основана на употреблении ряда препаратов, дающих возможность разгрузить сердце и наладить кровообращение. Терапия заключается в приеме:
- мочегонных;
- бета-блокаторов;
- сердечных гликозидов;
- антикоагулянтов.
 Из мочегонных прописывают Гипотиазид, Амилорид, Триамтерен. Их прием оправдан, если появляются отеки, нарушено кровообращение в легких. Средства способствуют сохранению калия в крови. Также вывод лишней жидкости значительно разгружает сердце, облегчая его работу.
Из мочегонных прописывают Гипотиазид, Амилорид, Триамтерен. Их прием оправдан, если появляются отеки, нарушено кровообращение в легких. Средства способствуют сохранению калия в крови. Также вывод лишней жидкости значительно разгружает сердце, облегчая его работу.
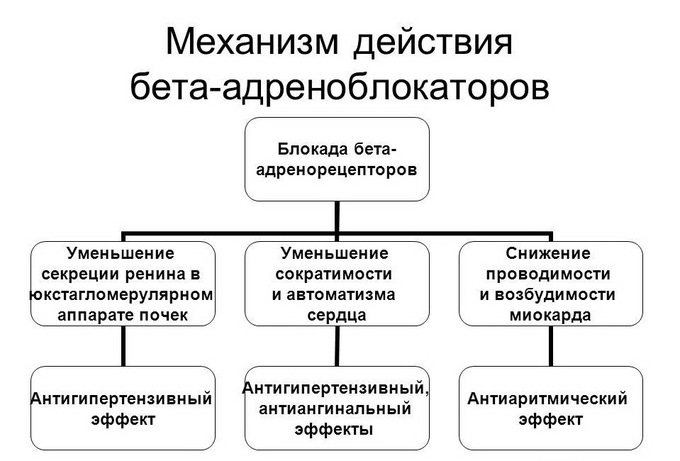
Из бета-блокаторов назначают Анаприлин, Пропранолол. Их цель – снизить АД, стабилизировать сердечный ритм. Назначаются тем больным, у которых отмечаются частые сердцебиения, тахикардия.
Из сердечных гликозидов чаще всего показан Дигоксин. Препарат снижает давление в правом предсердии, расширяет сосуды, успокаивает сердце. Увеличивая ток крови, проходящий через правый желудочек, стабилизирует кровообращение.
Из антикоагулянтов прописывают Варфарин, Аспирин. Средства способствуют разжижению крови, предотвращая ее загущение и образование тромбов.
Хирургические методы
Из методов радикальной терапии эффективными при лечении ДМПП признаются:
- Эндоваскулярная хирургия. Наиболее простой способ. Его применяют детям младшего дошкольного возраста при минимальных изъянах перегородки. Суть – установление в просвете, где должна быть перегородка, специального зонтика методом пунктирования крупных периферических сосудов. Впоследствии место расположения зонтика зарастает, работа сердца стабилизируется.
-
Ушивание вторичного дефекта перегородки осуществляется на открытом сердце. Суть ее – в накладывании швов в полостях, где есть небольшие дефекты. Поводом для операции становятся причины, по которым сердечный орган работает вполсилы.
Сердце перекачивает только 40 % крови, в сосудах наблюдаются застойные явления, которые невозможно устранить, применяя лекарства, в сосудах легких отмечается повышенное давление – эти причины доказывают необходимость оперативного вмешательства.
Ушивание осуществляется только на окнах не более трех сантиметров. Прогноз исхода оперативного вмешательства хороший. Больной быстро идет на поправку, предупреждаются возможные осложнения, стабилизируется деятельность сердечного органа.
- Пластика вторичного дефекта перегородки. Осуществляется при крупных изъянах. Заключается в наложении заплатки из искусственной ткани или оболочки сердца.
Операция при ДМПП должна проводиться при серьезных сбоях в сердечной деятельности и развитии недостаточности. Оперативное вмешательство практикуется при появлении патологических осложнений:
- растущего давления в легочных артериях;
- перенагрузке правого предсердия;
- чрезмерном развитии правого желудочка.
Поводом для операции служат такие патологические явления, как:
- частые обмороки;
- головокружения;
- хрипы в легких;
- кровохарканье;
- сильная одышка;
- быстрая утомляемость.
Когда его состояние более или менее стабильно, операцию переносят на подростковый возраст. Если ДМПП с осложнениями проявили себя во взрослом возрасте, наилучшим периодом для оперативного лечения является возраст 35-40 лет.
Несмотря на тяжесть патологии, своевременное выявление ДМПП дает оптимистический прогноз. Консервативная терапия позволит длительное время поддерживать работу сердца, а операция позволит полностью нормализовать состояние, а значит, и качество жизни больного.
Особенности лечения
Если ребенок быстро утомляется во время еды, плохо прибавляет в весе, испытывает одышку во время плача, которая сопровождается цианозом губ и ногтей, следует немедленно обратиться к врачу.
Консервативная терапия

Медикаментозная терапия патологии является симптоматической и заключается в назначении больным сердечных гликозидов, диуретиков, ингибиторов АПФ, антиоксидантов, бета-блокаторов, антикоагулянтов. С помощью медикаментов можно улучшить сердечную функцию, обеспечить нормальное кровоснабжение.
- Сердечные гликозиды оказывают избирательное кардиотоническое действие, урежают сердцебиение, повышают силу сокращения, нормализуют артериальное давление. К препаратам данной группы относятся: «Коргликон», «Дигоксин», «Строфантин».
- Диуретики удаляют избыток жидкости из организма и понижают кровяное давление, снижают венозный возврат к сердцу, уменьшают выраженность внутритканевых отеков и застойных явлений. При острой форме сердечной недостаточности назначают внутривенное введение «Лазикса», «Фуросемида», а при хронической – таблетки «Индапамид», «Спиронолактон».
- Ингибиторы АПФ оказывают гемодинамический эффект, связанный с периферической артериальной и венозной вазодилатацией, не сопровождающейся увеличением ЧСС. У больных с застойной сердечной недостаточностью ингибиторы АПФ уменьшают дилатацию сердца и повышают сердечный выброс. Больным назначают «Каптоприл», «Эналаприл», «Лизиноприл».
- Антиоксиданты оказывают гипохолестеринемическое, гиполипидемическое и антисклеротическое действие, укрепляют стенки сосудов, выводят свободные радикалы из организма. Их применяют для профилактики инфаркта и тромбоэмболии. Наиболее полезными антиоксидантами для сердца являются витамины А, С, Е и микроэлементы: селен и цинк.
- Антикоагулянты снижают свертываемость крови и препятствуют образованию тромбов. К ним относятся «Варфарин», «Фенилин», «Гепарин».
- Кардиопротекторы защищают миокард от повреждений, оказывают положительное влияние на гемодинамику, оптимизируют работу сердца в норме и при патологии, предупреждают воздействие повреждающих экзогенных и эндогенных факторов. Самыми распространенными кардиопротекторами являются «Милдронат», «Триметазидин», «Рибоксин», «Панангин».
Эндоваскулярная хирургия
Эндоваскулярное лечение в настоящее время является очень популярным и считается самым безопасным, быстрым и безболезненным. Это малоинвазивный и малотравматичный метод, предназначенный для лечения детей, склонных к парадоксальной эмболии. Эндоваскулярное закрытие дефекта проводят с помощью специальных окклюдеров. Пунктируют крупные периферические сосуды, через которые к дефекту доставляют специальный «зонтик» и открывают его. Со временем он зарастает тканью и полностью закрывает патологическое отверстие. Такое вмешательство проводят под контролем рентгеноскопии.
Ребенок после эндоваскулярной операции остается абсолютно здоровым. Катетеризация сердца позволяет избежать развития тяжелых послеоперационных осложнений и быстро восстановиться после операции. Подобные вмешательства гарантируют абсолютно безопасный результат лечения ВПС. Это интервенционный метод закрытия ДМПП. Размещенное на уровне отверстия устройство закрывает аномальное сообщение между двумя предсердиями.
Хирургическое лечение
Открытую операцию проводят под общей анестезией и в условиях гипотермии. Это необходимо для того, чтобы снизить потребность организма в кислороде. Хирурги подключают больного аппарату «искусственное сердце-легкие», вскрывают грудную и плевральную полость, рассекают перикард кпереди и параллельно диафрагмальному нерву. Затем разрезают сердце, аспиратором удаляют кровь и непосредственно устраняют дефект. Отверстие размером менее 3 см просто ушивают. Большой дефект закрывают путем имплантации лоскута из синтетического материала или участка перикарда. После наложения швов и повязки ребенка переводят в реанимацию на сутки, а затем в общую палату на 10 дней.
Продолжительность жизни при ДМПП зависит от величины отверстия и выраженности сердечной недостаточности.
Причины
Дефект межпредсердной перегородки является врожденным пороком сердца, причиной которого является порок развития межпредсердной перегородки. Выделяются следующие типы ДМПП:
-
Дефект межпредсердной перегородки Ostium Secundum: Этот тип возникает вследствие неполной адгезии между клапаном, связанным с овальным отверстием, и перегородкой secundum после рождения. Открытое овальное отверстие обычно возникает в результате аномальной резорбции первичной перегородки во время образования отверстия. Резорбция в аномальных местах приводит к появлению фенестрированной или сетчатой первичной перегородки. Чрезмерная резорбция первичной перегородки приводит к короткой первичной перегородке, которая не закрывает овальное отверстие. В результате дефектного развития перегородки может возникнуть аномально большое овальное отверстие. Нормальная перегородка primum не закрывает этот тип аномального овального отверстия при рождении. Сочетание чрезмерной резорбции первичной перегородки и большого овального отверстия приводит к большому остаточному перистальтическому отростку.
-
Дефект межпредсердной перегородки Ostium primum: причиной этих нарушений является неполное слияние первичной перегородки с подушкой эндокарда. Дефект находится непосредственно рядом с атриовентрикулярными (АВ) клапанами, любой из которых может быть деформирован и нарушена егофункция. В большинстве случаев, смещается только передняя или перегородочная створка митрального клапана, в форме расщелины. Трикуспидальный клапан, как правило, не задействован.
-
Дефект межпредсердной перегородки Sinus venosus: эти нарушения приводят к аномальному слиянию эмбриологического синуса venosus и предсердия. В большинстве случаев дефект лежит выше в межпредсердной перегородке у входа в верхнюю полую вену. Часто наблюдается аномальный дренаж правой верхней легочной вены. Относительно редкий нижний тип связан с частичным аномальным дренажом правой нижней легочной вены. Аномальный дренаж может проходить в правое предсердие, верхнюю полую вену или нижнюю полую вену.
-
Дефект коронарного синуса: дефект характеризуется неокрытой коронарной пазухой и постоянной левой верхней полой веной, которая сообщается с левым предсердием. Расширение коронарного синуса часто свидетельствует об этом дефекте. Нарушение может привести к десатурации в результате шунтирования справа налево в левое предсердие. Диагноз может быть поставлен с помощью контрастного вещества, воодимого в левую верхнюю конечность; помутнение коронарного синуса предшествует помутнению правого предсердия.
Генетика
Дефект межпредсердной перегородки может возникнуть на наследственной основе. Синдром Холта-Орама, который характеризуется аутосомно-доминантным типом наследования и деформациями в верхних конечностей (зачастую отсутствующим или гипопластическим радиусом), был приписан одному дефекту гена в TBX5. Частота составляет почти 100% для синдрома Холта-Орама. Примерно 40% случаев Холт-Орама связаны с новыми мутациями.
Синдром Эллиса ван Кревельда является аутосомно-рецессивным заболеванием, которое связано с дисплазией скелета, характеризующейся короткими конечностями, короткими ребрами, постаксиальной полидактилией, диспластическими ногтями и зубами, а также общим предсердием, встречающимся в 60% случаев.
Мутации в сердечном транскрипционном факторе NKX2.5 были отнесены к синдрому семейной аутистической дисфункции, связанному с прогрессирующей атриовентрикулярной блокадой. Данный синдром является аутосомно-доминантным признаком с высокой степенью пенетрантности, однако без связанных с ним скелетных аномалий.
Варианты в гене GATA4 также вовлечены при ДМПП. Совсем недавно учеными сообщалось о новой мутации в положении метилирования GATA4 (c.A899C, p.K300T) в связи с ДМПП.
Также ученые сообщили, что подавление следующих генов при ДМПП может повлиять на формирование перегородки предсердия сердца, пролиферацию кардиомиоцитов и развитие сердечной мышцы:
- Специфичные для сердца транскрипционные факторы GATA4 и NKX2-5
- Внеклеточные сигнальные молекулы VEGFA и BMP10
- Саркомерные белки сердца MYL2, MYL3, MYH7, TNNT1 и TNNT3
Исследователи отметили, что нарушение регуляции указанных генов во время морфогенеза перегородки сердца может привести к клеточному циклу в качестве доминирующего пути среди подавляемых генов, что может вызывать снижение экспрессии белков, участвующих в клеточном цикле, а после чего нарушать рост и дифференцировку кардиомиоцитов в процессе образования межпредсердной перегородки.
Лечение
На начальном этапе развития заболевания какого–либо специализированного лечения не требуется (если, конечно, патология не растет и не доставляет пациенту каких – либо неудобств).
Важно помнить, что ребенок, которому поставлен соответствующий диагноз, нуждается в постоянном наблюдении у врача – кардиолога и педиатра. Если заболевание прогрессирует, проявляется характерными признаками, маленькому пациенту необходимо лечение (консервативное, или же, в особенно серьезных случаях, хирургическое). Если заболевание прогрессирует, проявляется характерными признаками, маленькому пациенту необходимо лечение (консервативное, или же, в особенно серьезных случаях, хирургическое)
Если заболевание прогрессирует, проявляется характерными признаками, маленькому пациенту необходимо лечение (консервативное, или же, в особенно серьезных случаях, хирургическое).
Терапевтическое
Данный метод терапии подходит для небольших аневризм, которые не представляют серьезной опасности для здоровья и жизни ребенка.
К данному методу лечения относят следующие меры:
- Соблюдение особого режима питания (исключение соленых блюд, продуктов с высоким содержанием холестерина).
- Специальная гимнастика, предполагающая легкие физические нагрузки.
- Прием препаратов, необходимых для устранения симптомов патологии (при необходимости).
- Оксигенобаротерапия (лечение при помощи кислорода под высоким давлением).
- Консультации врача – кардиолога 1 раз в полгода.
Как лечить афтозный стоматит у детей? Ответ вы найдете на нашем сайте.
Медикаментозное
Для лечения аневризмы МПП используют следующие группы препаратов:
- Гликозиды. Необходимы для повышения интенсивности или уменьшения количества сердечных сокращений.
- Антикоагулянты – препараты, регулирующие процесс свертывания крови (разжижающие кровь).
- Бета-адреноблокаторы для снижения частоты ударов сердца.
- Противоаритмические препараты, предназначенные для предотвращения развития аритмии.
Хирургическое
Оперативное вмешательство для лечения аневризмы МПП используется в исключительных случаях, например, если аневризма достигает больших размеров, существенно влияет на работу всей сердечно – сосудистой системы, или же, если существует угроза разрыва аневризмы.
Поэтому, в таких случаях ребенку показано срочное хирургическое вмешательство. Операцию осуществляют одним из указанных ниже способов:
- Искусственное укрепление стенок аневризмы при помощи полимерных материалов. Данный метод используется для предотвращения разрыва и разрастания аневризмы.
- Резекция (иссечение аневризмы). После удаления патологии стенку перегородки восстанавливают.
Народные методы
Важно помнить, что использовать народные рецепты можно только при аневризмах маленького размера. Во всех других случаях ребенку потребуется более серьезное консервативное или хирургическое лечение. В качестве народного средства используют отвар из шиповника, аира болотного, боярышника, валерианы
Каждый ингредиент необходимо взять в равных пропорциях (по 1 ст.л.), залить 500 мл. кипятка, настаивать полчаса
В качестве народного средства используют отвар из шиповника, аира болотного, боярышника, валерианы. Каждый ингредиент необходимо взять в равных пропорциях (по 1 ст.л.), залить 500 мл. кипятка, настаивать полчаса.
Получившееся средство разводят в 300 мл. теплой кипяченой воды, дают ребенку в течение дня. В первые дни рекомендуется разводить 1 ч.л. средства, постепенно это количество увеличивают до 2 ст.л.
Симптоматика
Небольшие ДМПП часто не имеют определенной клиники и не вызывают нарушений здоровья у детей. У новорожденных может возникать транзиторный цианоз при плаче и беспокойстве. Симптомы патологии обычно появляются в более старшем детском возрасте. Большинство детей долгое время ведут активный образ жизни, но с возрастом их начинает беспокоить одышка, быстрая утомляемость и слабость.
Средние и большие ДМПП проявляются клинически в первые месяцы жизни ребенка. У детей бледнеет кожа, учащается сердцебиение, цианоз и одышка возникают даже в покое. Они плохо едят, часто отрываются от груди, чтобы сделать вдох, давятся в процессе кормления, остаются голодными и беспокойными. Больной ребенок отстает в физическом развитии от сверстников, у него практически отсутствует прибавка в весе.
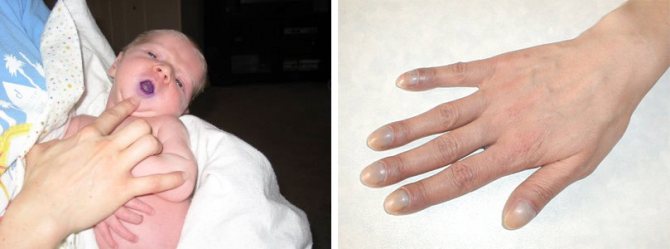
цианоз у ребенка с пороком и пальцы по типу “барабанных палочек” у взрослого с ДМПП
Достигнув 3-4-лет, дети с сердечной недостаточностью жалуются на кардиалгию, частые кровотечения из носа, головокружения, обмороки, акроцианоз, одышку в покое, ощущение сердцебиения, непереносимость физического труда. В последствии у них возникают предсердные нарушения ритма. У детей деформируются фаланги пальцев и приобретают вид «барабанных палочек», а ногти – «часовых стекол». При проведении диагностического обследования больных выявляют: выраженный «сердечный горб», тахикардию, систолический шум, гепатоспленомегалию, застойные хрипы в легких. Дети с ДМПП часто болеют респираторными заболеваниями: рецидивирующим воспалением бронхов или легких.
Причины и факторы риска
ДМПП — наследственное заболевание, тяжесть течения которого зависит от генетической склонности и влияния на плод неблагоприятных факторов среды. Основная причина формирования ДМПП – нарушение развития сердца на ранних этапах эмбриогенеза. Обычно это происходит в первом триместре беременности. В норме сердце плода состоит из нескольких частей, которые в процессе своего развития правильно сопоставляются и адекватно соединяются друг с другом. Если этот процесс нарушается, в межпредсердной перегородке остается дефект.
Факторы, способствующие развитию патологии:
- Экология — химические, физические и биологические мутагены,
- Наследственность – точечные изменения гена или изменения в хромосомах,
- Перенесенные во время беременности вирусные болезни,
- Сахарный диабет у матери,
- Ожирение,
- Употребление беременной женщиной лекарственных препаратов,
- Алкоголизм и наркомания матери,
- Облучение,
- Производственный вредности,
- Токсикозы беременности,
- Фенилкетонурия (ФКУ). Если женщина болеет этим заболеванием, у нее может быть больше шансов иметь ребенка с серьезным дефектом.
- Возраст отца более 45 лет, возраст матери более 35 лет.
В большинстве случаев ДМПП сочетается с болезнью Дауна, почечными аномалиями, заячьей губой.