Как я потерял 1000 $ на ico
Содержание:
- Пункция фолликулов
- Наши программы ЭКО
- Подготовка к процедуре ЭКО
- Перенос эмбрионов в матку
- Как развивалось ЭКО в России
- Подготовка к ЭКО в естественном цикле
- ЭКО — это лучший метод для лечения бесплодия
- Сохранение фертильности у пациентов с онкологическими заболеваниями
- Разновидности ЭКО
- Показания к ЭКО у мужчин
- Культивирование эмбрионов
- Обследования перед ЭКО
- Противопоказания к проведению ЭКО
- Показания к ЭКО у женщин
- Наиболее распространенные показания для ЭКО у женщин
Пункция фолликулов
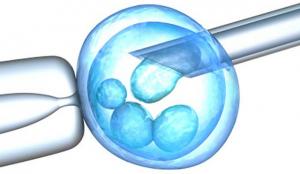
После созревания фолликулов проводится их пункция. Эта процедура выполняется под общим наркозом. Целью её является получение яйцеклеток. Внутри пузырьков содержится жидкость. Именно её врач аспирирует при помощи иглы, которую вводит через влагалище под контролем ультразвука.
Процедура занимает до получаса. После неё женщина 2-3 часа пребывает в стационаре. После кратковременного отдыха и осмотра врача её отпускают домой. В день пункции возможны болевые ощущения, на следующий день они обычно проходят. Иногда в течение нескольких дней сохраняется ощущение распирания в животе.
Наши программы ЭКО
В клинике ЭКО в GMS представлен весь спектр вспомогательных репродуктивных технологий:
- — программа без гормональной стимуляции. В ней мы можем получить только 1 или 2 яйцеклетки, которые растут в естественном менструальном цикле. Чаще всего она применяется при наличии противопоказаний для гормональной стимуляции (например, онкологических заболеваниях) или при выраженном снижении фолликулярного резерва яичников, когда гормональная стимуляция не дает эффекта.
- — стандартная программа ЭКО, включающая стимуляцию овуляции под ультразвуковым контролем роста фолликулов, приемы репродуктолога и коррекцию терапии, пункцию яичников под внутривенной анестезией, оплодотворение полученных ооцитов и их культивирование в питательной среде в течение 5–6 суток
- — программа для пациентов с низким фолликулярным резервом, у которых отмечается несинхронный рост фолликулов на фоне гормональной стимуляции. В этом случае после проведения пункции и получения части ооцитов проводится повторная стимуляция в этом же цикле, которая позволяет дорасти оставшимся клеткам и получить на выходе вместо 1–2 эмбрионов — до 5–6.
- — программа, в которой производится криоконсервация (замораживание) полученного материала для отсроченного достижения беременности.
- — этой программой смогут воспользоваться жители тех городов, в которых есть наши клиники-партнеры. В этом случае, вы приезжаете в Москву сразу на пункцию ооцитов.
- — программа ЭКО, в которую включены все этапы лечения методом ЭКО, включая лекарственные препараты для стимуляции овуляции в необходимом объеме, ИКСИ или ПИКСИ для оплодотворения ооцитов, перенос эмбрионов в полость матки, криоконсервация эмбрионов
- — полноценная программа ЭКО с возможностью проведения части этапов на дому (например, выезд врача для узи-мониторинга роста фолликулов).
- — мы гарантируем Вам индивидуальный подбор донора в полном соответствии с вашими критериями, с учетом фенотипических особенностей и личных пожеланий пары.
- — очень часто именно эта программа подходит парам с крайне низким овариальным резервом или тем, у кого отсутствуют собственные яйцеклетки. В Доме Планирования есть своя база доноров ооцитов, приобрести которые можно поштучно.
- Программы отсроченного материнства (витрификация ооцитов) — дают возможность заморозить свои половые клетки сейчас и использовать их для рождения малыша в будущем.
- — высококлассные методики витрификации позволяют сохранять качество эмбрионов на длительный срок и добиваться отличных результатов в криопереносах.
- — этой программой могут воспользоваться те пациенты, у которых есть четкие медицинские показания — аномалии развития матки, анатомические особенности, множественные выкидыши, тяжелые хронические заболевания (например, диабет II и III типа, онкологические заболевания в анамнезе), множественные программы ЭКО и так далее.
- — Вы можете пройти лечение методом ЭКО в рамках программы обязательного медицинского страхования, при этом, мы, по-прежнему, гарантируем Вам индивидуальный подход, высококачественные услуги и домашнюю обстановку.
Наша статистика говорит сама за себя. Ждем Вас в гости в нашем уютном доме планирования семьи.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Перенос эмбрионов в матку
В случае, когда оплодотворение прошло успешно, оценивается качество и количество полученных эмбрионов. Один или несколько эмбрионов будут перенесены в полость матки будущей маме, а остальные — по желанию пары замораживают для последующих попыток. Через 10-14 дней можно делать тест на беременность. Если с первой попытки беременность не наступила, через некоторое время можно перенести замороженные эмбрионы. Результативность попытки ЭКО в среднем составляет 30 – 35%.
По результатам проводимых исследований, дети, рожденные с помощью ЭКО, ничем не отличаются от тех ребятишек, которые появились на свет в ходе «естественного» цикла. А по данным недавнего исследования датских ученых «при использовании в процедуре ЭКО размороженных эмбрионов дети вырастают более здоровыми… Процедура использования размороженных эмбрионов позволяет проводить несколько циклов ЭКО, применяя яйцеклетки из одного набора. У детей, рожденных от женщин, которым пересаживались размороженные эмбрионы, в момент рождения фиксировалась большая масса тела и меньшее количество аномалий развития».
Более подробно и наглядно со всеми этапами процедуры ЭКО можно ознакомиться на сайте программы «Счастье материнства – каждой женщине!».
Как развивалось ЭКО в России
Первопроходцами и основоположниками ЭКО в России стали такие ученые, как профессор Б.В. Леонов, академик В.И. Кулаков, академик Л.В. Адамян.
В стенах ВНИЦ Охраны здоровья матери и ребенка МЗ СССР в феврале 1986 года родился первый в нашей стране ребенок «из пробирки». Руководили лабораторией профессор Б.В. Леонов, врач акушер-гинеколог Е.А. Калинина, эмбриолог В.А. Лукин.
Конечно, не только в Москве велись работы по освоению новой для медицины технологии. Так, в Ленинграде независимыми группами ученых под руководством А.И. Никитина и Э.М. Китаева были проведены работы, результатом которых стало рождение в 1986 и 1988 годах детей «из пробирки».
С середины 2000-х годов в России начинают открываться центры ЭКО в других регионах и городах, успешно развиваясь и по настоящее время.
По данным Международного комитета по мониторингу вспомогательных репродуктивных технологий, по состоянию на 2014 год в мире родилось более 7 миллионов человек, зачатых с помощью ЭКО.
Подготовка к ЭКО в естественном цикле
Подготовка к процедуре включает не только традиционные медицинские манипуляции, но и соблюдение универсальных правил здорового образа жизни, а именно:
- Отказ от никотина, даже если есть зависимость. Практика показывает, что вероятность положительного исхода при нарушении данного требования ниже в 1,5 раза.
- Достаточный отдых, в частности, сон. Количество часов, которые нужно провести в постели, индивидуально, но не менее 8.
- Полноценный рацион.
- Физическая активность, позволяющая клеткам получать достаточное количество кислорода. На воздухе желательно находиться не менее часа в сутки. Умеренная нагрузка в виде фитнеса, посещения бассейна, бега и т.п. очень желательна.
ЭКО — это лучший метод для лечения бесплодия
Это неправда.
ЭКО не устраняет причины бесплодия, при помощи этой процедуры женщине просто помогают зачать ребенка, причем вероятность наступления беременности составляет менее 50%. Но даже если долгожданная беременность наступит, у женщины могут возникнуть проблемы с вынашиванием ребенка и так далее.
Вместе с тем, никто не спорит, что ЭКО на сегодняшний день является основным и самым популярным методом борьбы с бесплодием.
В заключение хочется отметить, что если вы, несмотря ни на что, хотите родить ребенка, не стоит идти в первую попавшуюся клинику. Обсудите ситуацию со своим гинекологом, возможно, он подскажет вам, куда обратиться.
Редакция благодарит клинику «АльтраВита» за помощь в подготовке материала.
Сохранение фертильности у пациентов с онкологическими заболеваниями
Вспомогательные репродуктивные технологии в последнее время активно стали применять с целью сохранения фертильности у пациенток с онкологическими заболеваниями (отрасль медицины, которая занимается этим вопросом, называется онкофертильностью).
Для сохранения репродуктивных функций разработаны специальные процедуры и методы лечения, предполагающие получение половых клеток (яйцеклеток либо сперматозоидов) с последующей их криоконсервацией перед началом противораковой терапии, которая может негативно, вплоть до полного уничтожения, повлиять на качество половых клеток.
Если у женщины есть половой партнер, с которым они в будущем планируют беременность, можно получить эмбрионы и оставить их на хранение в клинике репродукции.
На сегодняшний день стали активно применять в практике процедуру криоконсервации ткани яичников или ее трансплантацию с возможностью последующего использования.
Также в сфере онкофертильности полным ходом идут работы по изучению и внедрению в практику методов биопротезирования яичников. Суть метода заключается в создании каркасных структур, куда можно будет поместить свои собственные фолликулы (граафовы пузырьки, в которых развивается яйцеклетка) для их дальнейшего функционирования.
Таким образом, в перспективе появится возможность провести биопсию яичников для выделения ткани с фолликулами после радикальных операций на яичниках (полного или частичного удаления вследствие онкологического заболевания женщины), трансплантировать биопротезы и «заселить» их своими же клетками. Звучит фантастично, но работы на животных проходят успешно, и ученые добились обнадеживающих результатов. В будущем эта технология, если займет свое место в рутинной практике клиницистов, сможет помочь не только онкологическим пациентам, но и женщинам с синдромом преждевременного истощения яичников (когда в молодом возрасте без видимых причин наблюдается снижение запаса яйцеклеток).
Резюмируя сказанное, хочу выразить восторг по поводу стремления научного мира помочь в таком желанном для миллионов людей чуде – рождении здоровых малышей.
Сфера ВРТ является одной из самых быстроразвивающихся в медицине и находится на передовой, компилируя последние открытия в самых разных областях: гинекологии, эндокринологии, урологии, генетике и многих других. Я совершенно уверена, что уже в ближайшее время мы с вами станем свидетелями новых чудес.
Разновидности ЭКО
Когда пара, обратившаяся в лечебное учреждение по поводу бесплодия, получает вердикт от врачей, что единственным шансом стать родителями является применение вспомогательных репродуктивных технологий, перед ними встает немало вопросов. Один из них в том, какое бывает ЭКО?
ЭКО с использованием собственных половых клеток
Чаще всего при ЭКО используют половые клетки супругов, как мужские, так и женские. Этот метод наиболее популярен, так как помогает стать родителями многим парам. Причем ребенок будет генетически связан с ними.
Половые клетки забирают у обоих родителей, культивируют, при необходимости замораживают. Процесс оплодотворения контролируется эмбриологом. Полученные эмбрионы впоследствии подсаживают в матку к генетической или суррогатной матери.
ЭКО с использованием донорских яйцеклеток
Возможно проведение ЭКО с применением донорских яйцеклеток. Их используют в том случае, когда у самой бесплодной женщины невозможно забрать собственные ооциты или же, если они неполноценны, а также при некоторых генетических болезнях женщины и эндокринных заболеваниях.
Иногда к ЭКО с использованием донорских яйцеклеток прибегают после нескольких неудачных ЭКО со своими ооцитами.
Донором яйцеклеток может стать здоровая женщина в возрасте до 35 лет, у которой есть хотя бы один здоровый ребенок. Перед забором яйцеклеток ей назначаются гормональные препараты, которые стимулируют созревание нескольких ооцитов.
В некоторых случаях донором выступает родственница или подруга семьи. В других случаях донор анонимный. Будущая мама может лишь узнать ее цвет волос, глаз, антропометрические данные. О стоимости донорства яйцеклеток и деталях данной процедуры можно получить информацию в центрах репродуктивных технологий.
ЭКО с использованием донорских сперматозоидов
По желанию женщины можно использовать сперму донора для ЭКО. К этому прибегают женщины, не состоящие в браке, а также пары, у которых сперматозоиды супруга признаны неспособными к оплодотворению. Иногда в семье есть генетические болезни, которые передаются по мужской линии. В этом случае можно тоже использовать сперму донора, чтобы снизить риск рождения больного малыша.
На использование донорской спермы для ЭКО в парах, состоящих в браке, обязательно требуется письменное согласие супруга.
Донором спермы может стать здоровый мужчина в возрасте от 20 до 40 лет, который заполняет подробную анкету и проходит медицинское обследование. Предпочтение отдается внешне привлекательным донорам. Персональные данные доноров являются медицинской тайной, так же как и тех лиц, которые ею воспользовались. Информацию о том, сколько стоит донорская сперма, можно получить в клинике, занимающейся вопросами репродуктивных технологий.
ЭКО и суррогатное материнство
Суррогатное материнство предполагает перенос эмбриона ЭКО в матку женщины-добровольца. Родившийся в результате такой беременности ребенок передается своим генетическим родителям. Это закреплено законодательно.
Раньше существовал другой вид суррогатного материнства, когда генетическая мать отдавала своего ребенка (безвозмездно или за вознаграждение) бездетной паре.
Суррогатное материнство является выходом их ситуации для тех женщин, которые не могут выносить беременность самостоятельно. Иногда суррогатной матерью становится родственница пары или их близкая подруга.
Можно использовать как свои, так и донорские половые клетки для ЭКО с участием суррогатной матери. Однако сама сурмама не может быть донором яйцеклетки.
Весь комплекс психологических, юридических и медицинских услуг можно получить в клиниках суррогатного материнства, специалисты которых будут сопровождать участников этого процесса на всех этапах ЭКО.
Суррогатное материнство является очень дорогой услугой. В среднем в нашей стране материальное вознаграждение для женщины, согласившейся стать суррогатной матерью, составляет от 500 до 900 тысяч рублей. Как правило, деньги она получает не одной суммой, а ежемесячными выплатами. Обследование сурмамы, ведение беременности и родов обычно оплачиваются отдельно, помимо основного материального вознаграждения.
Показания к ЭКО у мужчин
 Очень часто именно мужчина страдает бесплодием. Современная медицина может помочь и в этом случае. После обследования мужчины перед ЭКО выявляются показания для процедуры.
Очень часто именно мужчина страдает бесплодием. Современная медицина может помочь и в этом случае. После обследования мужчины перед ЭКО выявляются показания для процедуры.
По статистике в ходе обследования пары в 30-40% случаев имеет место нарушение в организме мужчины. Некоторые заболевания, которые приводят к нарушению фертильности у мужчин, также попадают под необходимые показания для предоставления помощи репродуктивной медицины.
Показаниями к ЭКО по полису ОМС в этом случае являются:
- обструктивное бесплодие. Может быть излечено хирургически, но если операция невозможна, не успешна или пациент отказывается от нее, из тестикулярной ткани добывают сперматозоиды, которые и используют для ЭКО;
- нарушения эякуляции, в том числе, ретроградная эякуляция. В этом случае приходится добывать сперматозоиды непосредственно из яичка;
- эректильная дисфункция. Проблема становится показанием для ЭКО, если достичь эрекции не удается при помощи специальных препаратов, терапии или других способов;
- азооспермия (нарушение, в результате которого у мужчины не вырабатываются сперматозоиды). Требует использования донорской спермы для проведения ЭКО;
- высокая вероятность передачи ребенку генетического заболевания. Диагностика, проведенная перед имплантацией, дает возможность выбрать генетически здоровый эмбрион;
- низкое качество спермы (малое количество сперматозоидов, их низкая подвижность, плохая морфология). Если консервативное лечение не эффективно или признано бесперспективным, используется ЭКО.
Культивирование эмбрионов
Через 18 часов после оплодотворения эмбриолог оценивает его результаты. Яйцеклетки, которые не оплодотворились, или оплодотворились неправильно (имеют более двух пронуклеусов) отбраковываются. Остальные помещаются в питательную среду. Они продолжают дробление.
Ко второму дню развития эмбрионы состоят из 2-4 клеток, к третьему – из 6-10 клеток. На пятый день образуется бластоциста. Эмбрион уже состоит из двух разных видов клеток. Это оптимальное время для переноса в плане вероятности наступления беременности. Причин тому несколько:
- некачественные эмбрионы к этому времени погибают, происходит естественный отбор;
- именно на 5 день развития эмбрион проникает в матку из маточной трубы.
В то же время при малом числе яйцеклеток перенос на 3-4 день может быть предпочтительным. Ведь может случиться так, что ни одни эмбрион не доживет до стадии бластоцисты. И тогда цикл ЭКО прекратится, так и не дойдя до последнего этапа.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.

Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Противопоказания к проведению ЭКО
Закон устанавливает целый спектр и показаний, и противопоказаний ЭКО. Если первое мы разобрали подробно ранее, то противопоказания перечислим сейчас:
- Инфекционные или паразитарные заболевания. К ним относятся разнообразные формы туберкулеза, вирусный гепатит во всех формах проявления. Также болезнь, которая вызывается иммунодефицитом человека, сифилис у мужчины или женщины. Такое противопоказание актуально до момента излечения.
- Новообразования. Сюда включаются злокачественные новообразования в любом месте. Доброкачественные образования, которые поражают матку или яичники также являются противопоказанием к ЭКО.
- Заболевания крови и кроветворных органов. Сюда входят острые формы лейкоза, апластическая анемия, острые формы гемолитической анемии, хронический миелолейкоз, лимфомы с высокими рисками и многое другое. Полный перечень заболеваний вы можете увидеть в Приложении № 2 к Приказу.
- Болезни эндокринной системы и нарушение обмена веществ. Сюда входят сахарный диабет с почечной недостаточностью, либо состояние после трансплантации почки или же прогрессирующая ретинопатия. Кроме этих форм диабета в противопоказания входят гиперпаратиреоз.
- Психические расстройства являются серьезными противопоказаниями. Это психозы, слабоумие, наследственные дегенеративные расстройства, аффективные расстройства и заболевания, вызванные приемом психоактивных веществ.
- Болезни нервной системы, связанные с выраженными психическими и двигательными расстройствами.
- Болезни системы кровообращения, различные виды пороков сердца, кардиомиопатия, болезнь Аэрза, последствия легочной гепертензии, разного рода заболевания сосудов, гипертоническая болезнь.
- Болезни органов дыхания.
- Поражения органов пищеварения.
- Заболевания мочеполовой системы.
- Врожденные нарушения в развитии.
- Патологии в костной, мышечной и соединительной ткани.
- Осложнения в предыдущей беременности и родах.
- Отравления и травмы, исходящие от внешних причин.
Все эти противопоказания диагностируются врачом на стадии подготовки, в результате чего используются другие программы, подходящие для каждого конкретного случая.
Показания к ЭКО у женщин
Не стоит откладывать рождение ребенка. Если зачатие не происходит более одного года нужно делать ЭКО. Для ОМС квоты это одно из показаний, дающей право на бесплатную процедуру.
Основная часть перечня показаний к проведению процедуры ЭКО посвящена женскому здоровью. Условно их можно разделить на несколько групп. Одной из самых распространенных является проблема, названная трубным фактором.
Трубно-перитонеальное бесплодие
Проблемы с маточными трубами (непроходимость, частичная проходимость, особенности строения) становятся причиной женского бесплодия примерно в 50% случаев. Вызываются они различными причинами, которые вызывают нарушения в сократимости труб, их аномалии и непроходимость. В результате оплодотворенная яйцеклетка не успевает достичь матки вовремя или же зачатия вообще не происходит.
К показаниям из группы трубного фактора по полису ОМС относят:
- операции на органах брюшной полости и малого таза;
- послеоперационные осложнения, ведущие к непроходимости труб;
- инфекционные, гнойные процессы в брюшной полости;
- воспалительные процессы в области малого таза (хламидии, гонорея, условно-патогенная флора, приводящая к воспалению и непроходимости труб;
- острые и хронические воспаления маточного эндометрия, труб и/или яичников (например, сальпингооофит);
- проблемы с выработкой гормонов в организме (гиперандрогения, чрезмерная выработка адреналина и других гормонов, вырабатываемых в результате стресса, волнения или нервного напряжения), которые вызывают непроходимость маточных труб;
- инфекции, передающиеся половым путем.
В этом видео подробно об этом показании к ЭКО говорит опытный врач:
https://youtube.com/watch?v=kGaAOUTMs6Q
Гормональные причины
В отдельную группу показаний вынесено эндокринное бесплодие у женщин – сбой в процессе овуляции, вызванный нарушениями гормонального характера. Показанием к проведению процедуры ЭКО протокола по полису считается хроническая ановуляция (подтвержденное отсутствие овуляции в течение длительного времени) или недостаточность лютеиновой фазы менструального цикла (вторая фаза цикла, наступающая после овуляция и длящаяся в норме 10-13 дней).
В большинстве случаев, справиться с эндокринным бесплодием помогает гормональная терапия. Примерно у 80% женщин с подобным диагнозом после приема специальных препаратов стимулируется овуляция, в результате чего происходит зачатие. Если проблема была в недостаточности второй фазы, пациентке обычно назначают препараты прогестерона для поддержания беременности.
Как правило, при подобном лечении беременность наступает уже через полгода. Если же никаких результатов не удалось добиться в течение 12 месяцев, говорят о показаниях для проведения ЭКО.
Другие показания для ЭКО протокола по ОМС
При обследовании пары внимание обращается на все системы организма, поскольку причина бесплодия может крыться где угодно. Помимо описанных выше, у женщин показаниями к проведению ЭКО могут стать следующие проблемы:
- Эндометриоз в тяжелой форме. При этом маточный эндометрий чрезмерно разрастается и выходит за пределы матки. Лечится эндометриоз гормональными препаратами и/или хирургическим вмешательством. Если же длительное лечение не дает результата (беременность не наступает), появляется показание для ЭКО.
- Синдром поликистозных яичников (СПКЯ). Эндокринное заболевание, которое вызывает нарушение в работе яичников и повышает выработку мужских половых гормонов. Проводится гормональное лечение для стимуляции овуляции, кисты прижигаются или удаляются (иногда с частью яичника). При длительном отсутствии результата патология становится показанием к ЭКО.
- Иммунологический фактор. Достаточно редкое явление, однако вызывающее существенные нарушения репродуктивной функции. Возникающие в мужском или женском организме антиспермальные тела (АСАТ) препятствуют нормальному оплодотворению и снижают фертильность пары. В ряде случаев, женский организм начинает воспринимать сперматозоиды как чужеродные тела и отторгает их. Для лечения используются антигистаминные препараты, иммуностимуляторы и кортикостероиды. Если же результата нет, прибегают к ЭКО или внутриматочной инсеминации.
- Возраст женщины. Не секрет, что с возрастом забеременеть становится все сложнее – овуляции происходят реже, а со временем совсем прекращаются. В таком случае прибегают к стимуляции овуляции гормональными препаратами или донорским яйцеклеткам.
Наиболее распространенные показания для ЭКО у женщин

Причина бесплодия пары может крыться как в мужском организме, так и в женском. Поэтому было бы логично разбить все причины на де группы. В первую очередь мы рассмотрим показания к ЭКО у женщин. К ним относится следующее:
- Эндокринное бесплодие. Это нарушение в процессе овуляции, которое является наиболее актуальной причиной невозможности забеременеть. Эндокринное бесплодие сопровождается ановуляцией, то есть нарушением в менструальном цикле, которое приводит к невозможности созревания яйцеклетки и выхода ее из фолликула. При этом длительность цикла не отличается от здорового. В результате отклонений нарушается выработка гормона прогестерона, что приводит к невозможности забеременеть или выкидышам. Излечение эндокринного бесплодия заключается в приеме гормональных препаратов, стимулирующих овуляцию. Если в течение 6 месяцев результат не будет достигнут, то ановуляция становится показанием к ЭКО. После процедуры большинство женщин с таким диагнозом смогли забеременеть и родить ребенка. Все дело в препаратах, стимулирующих суперовуляцию.
- Трубно-перитонеальное бесплодие является вторым по распространенности показанием к ЭКО. В результате развития такой болезни появляются спайки в органах малого таза, что приводит к невозможности маточных труб правильно функционировать. По ним оплодотворенная яйцеклетка не может проходить. К этой же категории показаний относятся слабые сокращения труб, из-за которых клетка не достигает матки. Эта патология может возникнуть в результате инфекционных заболеваний в области живота, внематочной беременности, воспаления маточных труб и яичников, послеоперационных осложнений или хирургических вмешательств. С помощью ЭКО данная проблема решается.
- Эндометриоз в тяжелой форме не менее распространенное показание к ЭКО, в ходе которого внутренний слой матки растет весьма активно и начинает выходить за ее пределы. Опасность заболевания кроется в том, что оно протекает безболезненно и может даже не чувствоваться женщиной. Лечение болезни проводится либо с помощью терапии (с применением гормонов), либо операбельным путем. Если предыдущие варианты не принесли результатов, прибегают к помощи ЭКО.











