Причины появления болезни шенлейна геноха у взрослых и детей: как лечить
Содержание:
- Геморрагический васкулит – диета
- Этиология
- Геморрагический васкулит у детей, его синдромы, формы и клинические проявления
- Как классифицировать ГВ: по форме, течению или механизму возникновения?
- Характеристика геморрагического васкулита по МКБ-10
- Лечение Геморрагического васкулита (болезни Шенлейна — Геноха):
- Симптомы у детей и взрослых
- Клинические проявления форм и вариантов течения ГВ
- Диагностика
- Диагностика Болезни Шенлейн — Геноха:
- Лечение
Геморрагический васкулит – диета
Соблюдение диеты при геморрагическом васкулите является обязательным условием лечения. При резко выраженных болях в животе (абдоминальном синдроме с расстройством стула, кишечным кровотечением) на несколько дней назначают стол № 1 с последующим переводом ребенка на стол №5. При нефротическом варианте детям назначают бессолевую диету с ограничением белка – стол №7.
Диета после перенесенного геморрагического васкулита у детей заключается в исключении из рациона определенных продуктов питания. Блюда рекомендуется готовить в отварном, запеченном, тушеном, но не жареном виде. Подавать еду следует в жидком или кашицеобразном состоянии. Потребление поваренной соли необходимо сократить.
После достижения ремиссии ребенок, переболевший васкулитом, в течение года должен соблюдать гипоаллергенную диету. Затем, с разрешения врача-гематолога ребенку начинают постепенно расширять меню, вводя в рацион по одному исключенному ранее из рациона продукту. Следующий пищевой продукт вводится не раньше, чем через пять-семь дней после предыдущего.
Исключается: цитрусовые, хурма, смородина всех сортов, клубника, земляника, красные яблоки, ананасы, манго, абрикосы, персики, гранаты, красный виноград.
Разрешается: яблоки зеленых сортов (Семиренко, Антоновка, Гренни Смит) в первое время только запеченные, бананы, груши.
Исключается: перец красный, свёкла, морковь, томаты, зимние огурцы/
Разрешается: капуста (тушенная, отварная, на пару), перец зеленый, картофель, кабачки, цветная капуста.
Исключается: яйца в любом виде и их содержащие продукты (макароны, изделия из теста с большим содержанием яиц), майонез.
Исключается: молоко, сгущенное молоко, йогурты с добавками, глазированные сырки, творожная масса, любые молочные продукты с добавками, мороженное, все виды сыра, брынза.
Разрешается: каши варить на воде с добавлением в конце сливок, йогурты без добавок, творог в виде запеканки, кефир, простокваша, ряженка.
Исключается: курица, свинина, крепкие мясные бульоны, колбасные изделия, ветчина, сосиски, все морепродукты (креветки, крабы, раки, мидии и т.п.), любая рыба, икра.
Разрешается: индейка, кролик, говядина нежирная, баранина.
Исключается: конфеты любые, шоколад, торт, пирожные, пряники, мёд.
Разрешается: вафли сухие без начинки (для торта), сухари, бублики, баранки без добавок и ароматизаторов, хлебцы (не витаминизированные).
Исключается: кофе, какао, крепкий чай с добавками и ароматизаторами, газированные сладкие напитки, соки, морсы, кисели промышленного изготовления
Разрешается: некрепкий чай, компот из сухофруктов (груши, яблоки), щелочные дегазированные минеральные воды, то есть без газа: Ессентуки-4, Славяновская, Минская, Боржоми, Нарзан.
Также при геморрагическом васкулите исключаются из рациона все виды грибов, все виды орехов, пряности (перец, уксус, ваниль), копчености, консервы, пресервы, продукты, содержащие красители, пищевые консерванты и ароматизаторы.
Кулинарная, в том числе тепловая обработка пищи, может в большинстве случаев снизить аллергенность пищевых продуктов (двойное вываривание мяса, замачивание круп, овощей и т.д).
Этиология
Заболевание принято относить к полиэтиологическим, так как предполагается, что антиген, входящий в состав иммунных комплексов, повреждающих сосуды, может быть разной природы. Известно, что Шенлейна— Геноха болезни часто предшествуют бактериальные или вирусные инфекции, прививки, прием лекарственных препаратов, употребление вызывающих аллергию продуктов; имеется также указание на возможную связь развития болезни с паразитарной инвазией, переохлаждением, избыточной инсоляцией, травмой, контактом с инсектицидами. Определенную роль играют, по-видимому, и генетически детерминированные особенности иммунитета; в случаях, когда заболевание приобретает хроническое течение, имеют значение аутоиммунные механизмы.
Геморрагический васкулит у детей, его синдромы, формы и клинические проявления
Геморрагический васкулит начинается остро с подъема температуры от 37 ˚С и выше, сыпь появляется в 100 % случаев.
Существует 4 основные клинические формы геморрагического васкулита.
- Кожная и суставная форма.
- Абдоминальная форма.
- Почечная форма.
- Смешанная форма.
В зависимости от течения различают простую и смешанную форму заболевания. Для геморрагического васкулита характерен ряд синдромов:
- пурпура или кожный синдром — это появление сыпи на руках и ногах преимущественно вокруг крупных суставов, на ягодицах, лице и в меньшей степени на остальных участках тела. Сыпь мелкая, симметричная, при надавливании не исчезает, кожа в месте сыпи отёчна. В начале заболевания сыпь ярко-красная с синюшным оттенком, к концу третьих — четвертых суток сыпь становится желтовато-зеленой. Детей может беспокоить зуд, расчёсы в месте сыпи усугубляют ситуацию. Интенсивность сыпи различна — от маленького пятнышка до многочисленных элементов. Высыпания возникают волнообразно, если болезнь часто рецидивирует, на месте сыпи появляется шелушение, в случае длительной ремиссии сыпь проходит бесследно. В редких случаях сыпь на кончиках пальцев может привести к гангрене;
- суставной синдром выражается болями в крупных суставах, их воспалением, отеком и нарушением двигательной функции;
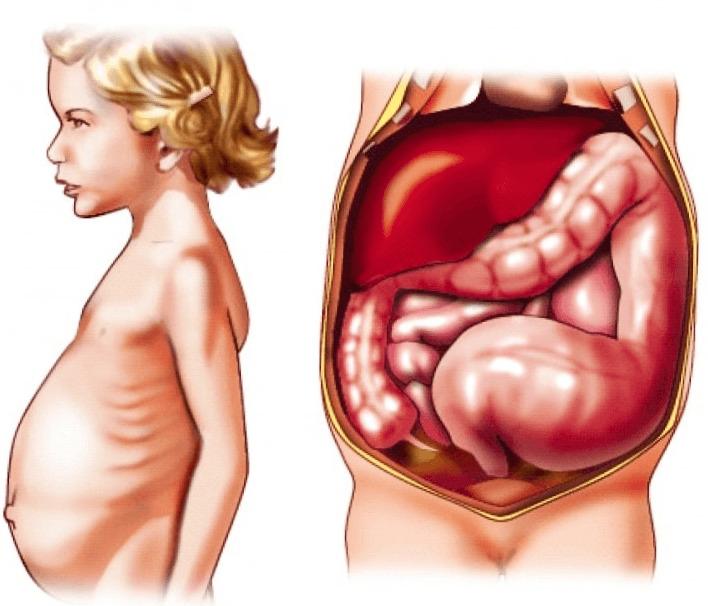
- абдоминальный синдром обычно проявляется болями в животе по типу кишечных колик. Детки могут жаловаться на боли в животе, не понимая, где именно болит. Боли сопровождаются тошнотой, рвотой, ложными позывами в туалет, расстройством стула, в кале возможны следы крови. Осложнениями абдоминального синдрома могут стать кишечные кровотечения, аппендицит, панкреатит, холецистит. Возможно самостоятельное исчезновение синдрома через 4 — 7 дней;
- почечный синдром, в отличие от вышеперечисленных, развивается не сразу, а в течение одного — трех месяцев от начала заболевания. Коварство этого синдрома в том, что развивается он бессимптомно. Первое, что замечают родители — это потемнение мочи или появление белых хлопьев в моче, но происходит это крайне редко.
Клинически почечный синдром может протекать в нескольких вариантах.
- С исчезновением синдрома при затихании основного заболевания.
- С развитием острого гломерулонефрита. Обычно острый гломерулонефрит развивается на первом году заболевания.
- Развивается хронический гломерулонефрит, у некоторых больных развивается хроническая почечная недостаточность.
- В редких случаях болезнь Шенлейн-Геноха проявляется в виде других синдромов. Это, к примеру:
- поражение легких в виде легочных кровотечений;
- геморрагический перикардит, который может привести к инфаркту и острой сердечной недостаточности;
- поражение центральной нервной системы (головные боли, нетипичное поведение, менингеальный симптомокомплекс и судороги).
Таким образом, проявления заболевания могут быть различны.
Как классифицировать ГВ: по форме, течению или механизму возникновения?
Виды геморрагического васкулита различаются по форме и течению. На этом, собственно, и основана его классификация. Итак, исходя из клинических проявлений, выделяют следующие синдромы:
Кожные провления эозинофильного гранулематоза (синдрома Черджа-Стросса)
- Кожный – наиболее часто встречаемый вариант, не имеющий отношения к тромбоцитопении, хотя внешне довольно похожий на нее;
- Суставной, как правило, возникает совместно с кожным и характеризуется вовлечением в процесс различных суставов, в том числе, крупных. При этом наблюдаются мигрирующие («летучие») боли, припухлость в области суставов и симметричность поражения;
- Абдоминальный, которому предшествует поражение кишечника с возможной перфорацией кишки и кишечным кровотечением;
- Почечный, протекающий по сценарию острого гломерулонефрита, и в иных случаях дающий нефротический синдром;
- Смешанная форма ГВ (сочетание нескольких видов).
В зависимости от клинического течения, фазы активности и тяжести заболевания различают три варианта геморрагического васкулита:
- Легкое течение:
- Умеренная степень активности;
- Высоко активный процесс.
Однако в классификации присутствует и такой фактор, как начало патологического процесса, связанного с дальнейшим течением. В таких случаях можно говорить о геморрагическом васкулите с:
- Молниеносным вариантом течения;
- Острым периодом;
- Подострым течением;
- Затяжным процессом;
- Хронической рецидивирующей формой.
При изучении васкулита, сам по себе напрашивается вывод, что предпосылкой синдрома является неадекватный иммунный ответ организма на какой-то фактор, нарушивший иммунитет. Но ГВ, возникающие на фоне другой патологии не всегда однотипны, так как различаются механизмом формирования патологического процесса. Они имеют свои разновидности, классифицировать которые могут только специалисты. Мы лишь попытаемся добавить немного информации о васкулитах, вызывающих повышенный интерес у наших читателей. Как правило, эти геморрагические синдромы вторичны, поскольку возникают на фоне и в результате какого-то заболевания:
- Церебральный васкулит формируется вследствие неинфекционного воспаления сосудистых стенок кровеносного русла головного мозга. Обычно носит вторичный характер и сопутствует системной красной волчанке, ревматоидному артриту, склеродермии и другим аутоиммунным процессам. За редким исключением встречаются изолированные формы в составе видов системных васкулитов (первичный);
-
Криоглобулинемический считается результатом образования при температуре ниже 37°С нерастворимых белковых соединений – криоглобулинов, которые откладываются в сосудах малого калибра и могут выходить в циркулирующее русло, о чем говорит их наличие в определенной концентрации при анализе сыворотки крови. Вероятно, этим можно объяснить негативное воздействие холода и появление геморрагического васкулита при аутоиммунных заболеваниях у некоторых пациентов;
- Лейкоцитокластический (лейкоцитокластический ангиит) нередко является спутником криоглобулинемии и носит название аллергического кожного васкулита, или сопровождает пурпуру Шенлейна-Геноха (описываемый нами вариант). Первичным лейкоцитокластический васкулит можно считать в случае воспаления сосудистой стенки, причиной которого могла стать аллергия;
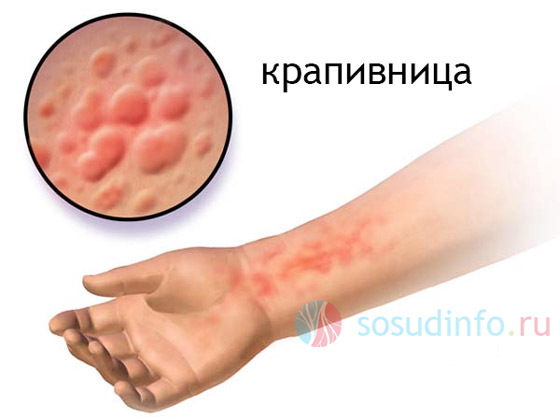
- Уртикарный васкулит иной раз сопутствует кожному синдрому при ГВ, напоминает аллергию (крапивницу) и изредка может быть самостоятельным заболеванием, если он имеет аллергическую природу.
Характеристика геморрагического васкулита по МКБ-10

Термин «геморрагический васкулит» впервые появился в советской медицинской литературе в 1959 году благодаря ревматологу Насоновой. Само заболевание было изучено немецкими врачами Шенлейном и Генохом в 1837 и 1874 годах, отчего и получило своё название – болезнь Шенлейна – Геноха. Её также называют аллергической или ревматической пурпурой.
Заболевание геморрагический васкулит относится к группе системных болезней и вызывает воспаление капилляров и мелких кровеносных сосудов. В ходе течения их стенки источаются, что приводит к кровоизлияниям под кожей или внутри стенок органов.
В международной классификации болезней оно обозначается кодом D69.0.
Причины и провоцирующие факторы
Основная причина появления васкулита – наличие в крови иммунных комплексов. Они представляют собой «комок» из антигенов и антител.
В здоровом организме их количество контролирует фагоцитарная система. Но при избытке чужеродных веществ (антигенов) их становится слишком много и она не успевает их выводить.
Это приводит к их оседанию на внутренней стенке сосудов с последующим воспалением этого места.
Главным провоцирующим фактором аллергической пурпуры являются болезни горла, легких: ОРЗ, ОРВИ, ангина и другие.
Другой группой провоцирующих факторов является аллергическая реакция на продукты, медикаменты, прививки, укусы насекомых, бытовую химию.
Симптомы
Проявления геморрагического васкулита можно разделить на 2 группы: общие и специфические. К первой относится повышение температуры до 38-40°C, интоксикация, отсутствие аппетита, слабость.
Вторая группа включает в себя:
- сыпь;
- суставной, абдоминальный, почечный синдромы;
- поражения легких, нервной системы.
Характерные высыпания – главный признак того, что сосуды поражены васкулитом. Сыпь представляет собой множество точек цвета ржавчины. Каждая из них имеет форму круга диаметром 2 миллиметра и возвышается над поверхностью кожи.
Они могут объединяться между собой и образовывать пятна больших размеров, вплоть до отсутствия здоровых участков между ними. Появляется она в основном на коже голени (часть ноги ниже колена).
При отсутствии лечения постепенно поднимается вверх, покрывая бедра, ягодицы и нижнюю часть спины.
При абдоминальном синдроме поражаются органы пищеварения и появляются характерные для болезней ЖКТ симптомы: тошнота, рвота, диарея, желудочно-кишечное кровотечение. Также возможно появление отверстий в стенках кишечника или перитонита.
При почечном синдроме нарушается работа почек. Он появляется на третьей неделе развития заболевания, т.е. после остальных проявлений васкулита. Поражение почек проявляется в появлении в моче различных белков.
Во втором – сильными головными болями и может быть причиной энцефалопатии, полинейропатии, судорог, изменений в поведении и инфаркта.
Лечение Геморрагического васкулита (болезни Шенлейна — Геноха):
В остром периоде болезни необходим постельный режим, рекомендуется избегать охлаждении. Диета с исключением сенсибилизирующих продуктов (кофе, шоколад, цитрусовые, какао, земляника, клубника). Избегать назначения антибиотиков, сульфаниламидов, витаминов, в том числе аскорбиновой кислоты и рутина, антигистаминных препаратов.
При абдоминальном синдроме назначают кортикостероиды внутривенно в виде 6метилпреднизолона по 80-100 мг/сут и более капельно или преднизолон по 150-300 мг/сут и более также капельно.
При развитии гломерулонефрита рекомендуется сочетанная терапия преднизолоном в средних дозах (до 30 мг) и цитостати ками в общепринятых дозах — по 1 -2 мг/кг до достижения клинического эффекта. В этих случаях рекомендуются инъекции ге парина и дезагреганты (трентал, курантил).
Применение при ГВ гепаринотерапии обосновано нарушениями коагуляции, особенно при остром течении болезни. Однако эффективность гепаринотерапии тесно связана с индивидуальным подбором дозы препарата, равномерностью его действия в течение всех суток лечения, правильным лабораторным контролем за гипокоагуляционным эффектом и при необходимости с дополнительным введением антитромбина III.
Гепарин назначают в начальной дозе 300-400 ЕД/(кг сут). Для равномерности действия лучше вводить его в равных дозах через каждые 6 ч под кожу живота, проверяя свертываемость крови перед каждым очередным введением препарата. Если начальная доза гепарина недостаточна, то ее увеличивают по 100 ЕД/(кг сут), достигая в отдельных случаях суточной дозы 800 ЕД/(кг. сут), т. е. 40000 ЕД/сут. При неэффективности комплексной терапии, включая гепаринотерапию, как и вообще при ДВСсиндроме, ежедневно в течение 3-4 дней струйно вливают свежезамороженную плазму по 300-400 мл. Полезно также одновременно с гепарином вводить внутривенно капельно никотиновую кислоту в максимально переносимых дозах, которая способствует деблокированию микроциркуляции путем активации фиб ринолиза.
При хроническом течении ГВ по типу ортостатической пурпуры показаны аминохинолиновые препараты (делагил, плаквенил). У ряда этих больных, а также у больных гломерулонефритом можно рекомендовать климатотерапию в сухом, нежарком климате (юг Украины, Северный Кавказ, Южный берег Крыма).
Профилактика состоит в лечении очагов инфекции, предупреждении влияния лекарственных и вакцинальных реакций и других сенсибилизирующих факторов.
Симптомы у детей и взрослых
Для начало приведет частоту основных признаков, которыми проявляется геморрагический васкулит:
- Наличие высыпаний и пятен на кожной поверхности наблюдается во всех случаях заболевания
- Суставные боли в голеностопе наблюдаются в ¾ случаев
- Живот болит у 55% заболевших
- Почки поражены у трети пациентов с геморрагическим васкулитом
Особенность недуга состоит в том, что оно способно поразить капиллярные сосуды любого органа или поверхности, поэтому нередко его симптомы и признаки появляются в почках, легких, глазах и даже головном мозгу. Если внутренние органы не задеты и имеются только внешние проявления, то течение болезни считается благоприятным. Большее число осложнений случается у детей.
Симптомы на коже, как основной признаки у ребенка и взрослого, проявляются всегда, при этом нередко, они образуются уже после того, как были задеты внутренние органы. Наиболее характерная поверхностная сыть это мелкопятнистые геморрагии, размером 1-2 мм, называемая пурпурой. Такие высыпания чувствуются при пальпации, они симметричны и изначально поражают ступни и колени. В условиях, когда лечение не проводится, то продвигаются выше. Пурпура часто сочетается с другими видами сыпи, называемой везикулиты, эритемы, а иногда даже образуются некротические зоны.
При заболевании геморрагическим васкулитом в трех четвертях случаев страдает голеностопный и коленный сустав ног, который поражается уже в первую неделю после появления патологии. Симптомы данного поражения разняться, иногда все ограничивается лишь незначительный болевым дискомфортом, в других ситуациях, когда вместе с крупными суставами страдают и мелкие, наблюдается обширное поражение с сильной болью, продолжающейся по нескольку дней. Плюсом является то, что даже у детей после васкулита не остается суставных деформаций, способных повлиять на их функционал.
Наиболее тяжело геморрагический васкулит сказывается при поражении в желудке и кишечнике. Сильный болевой синдром в брюхе возникает из-за кровоизлияний на стенках указанных органов. Боли являются схваткообразными, обычное место их проявления это область пупа, подбедренная зона. Их характер напоминает воспаление аппендикса или непроходимость в кишечнике. Средняя продолжительность болей в ситуации поражения ЖКТ это 2-3 дня, хотя иногда они длятся и до полутора недель. Среди дополнительных признаков позывы к тошноте и следы крови в рвоте и фекальных массах. Одно из осложнений это появление кишечного кровотечения, из-за чего резко падает артериальное давление и требуется срочное лечение в условиях больницы.
Почки и легкие при геморрагическом васкулите страдают нечасто. Если это происходит, то возникают симптомы поражения гломерул и кашля с одышкой.
Отличия симптомов у ребенка и взрослого
Детский и взрослый организм немного по-разному реагируют на болезнь, таким образом, наблюдается некоторое отличие в течении и развитии патологии.
У детей
- В дебюте заболевание развивается очень остро и также дальше протекает
- В трети случаев повышается температура тела
- При болях в животе они сопровождаются диареей со следами крови
- У ребенка намного выше вероятность почечного поражения
У взрослых
- Болезнь начинается незаметно, так как симптомы стерты и слабо выражены.
- Проблемы с кишечником случаются не часто (один случай из двух), и ограничиваются лишь поносом.
- При поражении почек существует высокая вероятность диффузных изменений, из-за чего нередко развивается почечная недостаточность.
Фотографии
Основные внешние проявления геморрагического васкулита приходятся на ноги, приведет несколько фото, демонстрирующих как внешне выглядит патология.
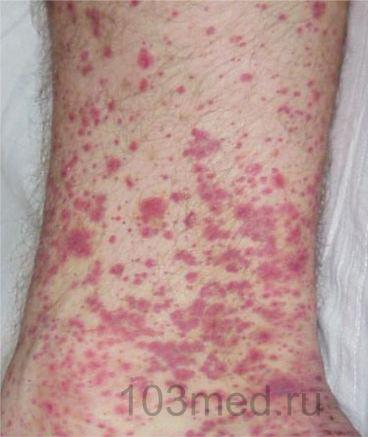 Фото 1, 2. Геморрагический васкулит на ногах
Фото 1, 2. Геморрагический васкулит на ногах
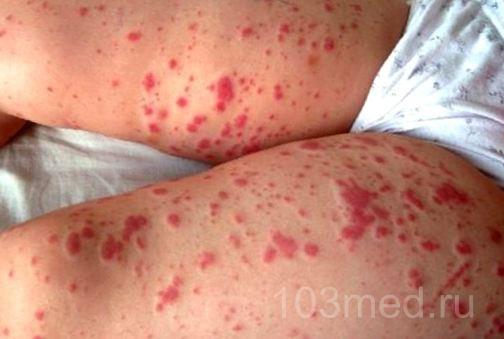
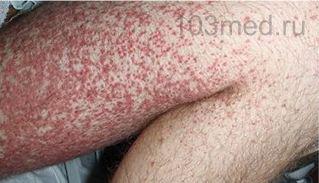 Фото 3, 4. Красная сыпь на бедрах у ребенка и мужчны
Фото 3, 4. Красная сыпь на бедрах у ребенка и мужчны
Клинические проявления форм и вариантов течения ГВ
Перечисленные ранее синдромы, касающиеся кожных высыпаний, расстройств ЖКТ, суставных болей и почечной патологии, считаются опорными признаками в диагностическом поиске геморрагического васкулита, а посему им следует дать более подробную характеристику.
Для самого распространенного и широко известного – кожного синдрома свойственны такие проявления:
- Разгибательные поверхности верхних и нижних конечностей (нижняя треть голени и тыл стопы) усеяны симметричной сыпью (папулезно-геморрагической), распространяющейся на суставы и ягодичную область (реже на туловище). Иногда к высыпаниям присоединяются волдыри (уртикарные элементы), что очень напоминает крапивницу;
- Отсутствие (или появление в очень редких случаях) высыпаний на животе, волосистой части головы, лице, шее;
- Не исчезающая при надавливании геморрагическая сыпь (отличие от аллергической) розового, красного или насыщенно-красного, которая при тяжелом течении может сливаться, изъязвляться, некротизироваться и оставлять впоследствии заметную пигментацию (врачи ее называют гемосидерозом);
- Ангионевротический отек, затрагивающий кисти рук, стопы, практически все лицо и волосистую часть головы, половые органы, покрывающий большую часть тела болезненными инфильтратами и «летучими» отеками, которые могут быстро исчезнуть, если начать интенсивно лечить ГВ.
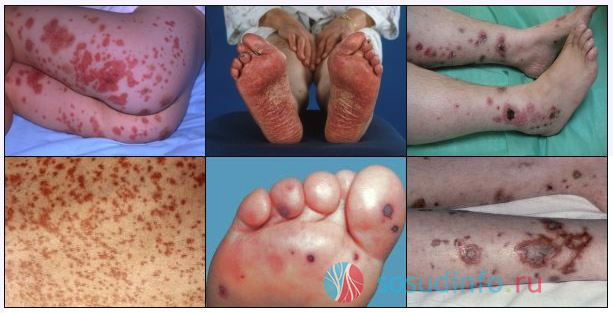
Кожные проявления геморрагического васкулита
При легком течении состояние пациента изменяется незначительно, повышение температуры отмечается редко (и то не выше субфебрильной), высыпания затрагивают небольшие участки тела, нарушения со стороны ЖКТ (абдоминальный синдром) отсутствуют.
Умеренная степень активности характеризуется:
- Состоянием больного человека, оцениваемым, как средне-тяжелое;
- Наличием лихорадки (38°С и выше);
- Появлением общей слабости, болей в голове;
- Наличием болезненных ощущений в суставах и их припухлости;
- Обильными кожными высыпаниями иногда с развитием ангионевротического отека;
- Проявлением абдоминального синдрома: тошнотой, рвотой, диареей (иногда с кровью), мучительными болями в животе;
- Реакцией периферической крови: лейкоцитозом, превышающим 10х109/л, нейтрофилезом со сдвигом влево, эозинофилией, ускорением СОЭ – 20-40 мм/час, ускорением свертывания по Ли-Уайту, нарушением соотношения между белковыми фракциями.
Высокая степень активности дает тяжелую клиническую картину процесса и выражается:
- Головными болями, слабостью и недомоганием;
- Значительными расстройствами со стороны желудочно-кишечного тракта (абдоминальный синдром) с тошнотой, многократной кровавой рвотой, частым стулом с кровью;
- Яркими симптомами суставного синдрома;
- Кожной некротической пурпурой, имеющей сливной характер;
- Появлением в иных случаях сердечно-сосудистых расстройств;
- Проявлениями поражения почек по типу гематурического нефрита, о чем свидетельствует превышающее норму (свыше 5 Er в поле зрения) количество эритроцитов в моче;
- Значительными изменениями лабораторных показателей.
Кроме этого геморрагический васкулит может сопровождаться и другими клиническими проявлениями, которые обязательными не являются, но иногда присутствуют и дают дополнительные признаки ГВ, например, поражения сосудов сердца и легких, приводящие к легочным кровотечениям. Или симптомы, свойственные церебральному васкулиту при поражении сосудов головного мозга:
- Головные боли;
- Бредовые состояния;
- Появление судорожного и/или менингеального синдрома.
Очевидно, что изолировать геморрагический васкулит от других аутоиммунных заболеваний, точно его классифицировать и вывести единую картину клинических проявлений не представляется возможным, поскольку он имеет прочную связь с этими процессами и, как синдром, сопровождает их.
Диагностика
Если у взрослых или детей появились подозрения на геморрагический васкулит, то следует сразу обратиться к врачу. Он проведет первичный осмотр и направит к узким специалистам.
Однозначный ответ на вопрос «Какой врач лечит геморрагический васкулит?» дать невозможно, так как, обычно, лечение заключается в терапии наиболее пострадавших от болезни органов, при этом общая координация всего процесса проводится терапевтом или рематологом.
После опроса и первичного осмотра проводятся различные диагностические исследования, назначают:
- Коагулограмму, как называют проверку крови взрослого или ребенка на сворачиваемость
- Проверку на циркулирующие иммунные комплексы
- Анализ на показатели иммуноглобулина различного класса
- Проверку крови на биохимию
Также не обойти без результатов общего анализа крови, в котором особое внимание уделяется лейкоцитам. Чтобы определить характерный недуг в организме, необходимо полное обследование
Диагностика включает не только инструментальные методы, но и лабораторные исследования с последующим выполнением всех рекомендаций специалиста
Чтобы определить характерный недуг в организме, необходимо полное обследование. Диагностика включает не только инструментальные методы, но и лабораторные исследования с последующим выполнением всех рекомендаций специалиста.
- Общий анализ крови. Скачок лейкоцитов, СОЭ, снижение гемоглобина, эритроцитов, выработка нейтрофилов клетками фагоцитарной системы.
- Общий анализ мочи. Особенно актуален при почечном синдроме, когда наблюдается вторичная активация белков.
- Биохимический анализ крови. Резкий скачок концентрации сиаловых кислот, гаптоглобулина, фибриногена. Дополнительно можно определить уровень креатинина, холестерина, мочевой кислоты.
- Иммунологическое исследование на предмет возникновения патологического процесса в организме, для проведения дифференциальной диагностики.
- УЗИ, эндоскопические методы и биопсия пораженного органа – по необходимости для выявления того же множественного микротромбообразования.

Диагостика включает клинический анализ крови, лабораторную диагностику коагуляционного гемостаза, иммунологическое исследование.
Клинический анализ крови: количество эритроцитов и тромбоцитов в норме; лейкоцитоз с регенеративным сдвигом, возможна эозинофилия; увеличенная СОЭ, время кровотечения Дюке в норме.
Острофазовые показатели воспаления положительные. В сыворотке крови появляется С-реактивный белок, нарастают концентрации сиаловых кислот, серомукоид, а2-и Y-глобулинов.
Показатели свертывания крови не изменены. Типичное появление в крови растворимых комплексов фибринмономеров, продуктов деградации фибриноген / фибрина, гиперфибриногенемия. Положительные симптомы щипка, жгута и др..
Диагностика Болезни Шенлейн — Геноха:
Диагноз геморрагического васкулита ставят на основании клинических данных, и он не требует дополнительных исследований для подтверждения. В анализе периферической крови обнаруживают разной степени выраженности лейкоцитоз, увеличенное ускорение СОЭ, нейтрофилез (увеличение количества нейтрофильных лейкоцитов), эозинофилию (увеличение количества эозинофилов), тромбоцитоз (увеличение количества тромбоцитов). Учитывая частое поражение почек, всем больным необходимо систематически делать анализы мочи. При наличии изменений в моче производят исследования для оценки функционального состояния почек. В связи с тем что у 1/3 больных может быть ДВС-синдром, целесообразно регулярно подсчитывать количество тромбоцитов, а в период разгара болезни изучить состояние гемостаза больного (время свертывания венозной крови, устойчивость к гепарину, уровень фибриногена и фибрина в крови).
Большие затруднения вызывает своевременная диагностика осложнений абдоминального синдрома — аппендицита, инвагинации, перфорации кишечника и перитонита. Такие дети нуждаются в совместном наблюдении педиатра и детского хирурга в динамике.
Лечение
Обязательна госпитализация больных и соблюдение постельного режима в течение первых 2—3 недели заболевания. Из рациона исключают сенсибилизирующие пищевые продукты (цитрусовые, шоколад, свежие ягоды). Следует избегать применения лекарственных препаратов, если прогноз их эффекта сомнителен. Антибиотики назначают только при доказанной бактериальной инфекции. Димедрол, супрастин, тавегил и другие антигистаминные препараты не эффективны, как и широко применявшиеся ранее препараты кальция, аскорбиновая кислота, рутин. Используют нестероидные противовоспалительные препараты (индометацин, вольтарен). Глюкокортикоидные гормоны, но данным И. Е. Тареевой (1983), оказывают в ряде случаев благоприятное действие при кожном и суставном синдромах, но не влияют на патологический процесс в почках; вместе с тем они повышают свертываемость крови, ингибируют фибринолиз, усугубляют внутрисосудистое свертывание крови
Поэтому их назначают с осторожностью и только в комплексе с гепарином. Применение гепарина наиболее эффективно в связи с многосторонним действием препарата на патогенетические факторы Шенлейна—Геноха болезни
Он устраняет гиперкоагуляцию и купирует диссеминированное свертывание крови, ингибирует комплемент и препятствует его дальнейшей активации, стимулирует фибринолиз. Терапию гепарином начинают после определения гепаринорезистентности плазмы in vitro и проводят под контролем показателей свертываемости крови. Обычно гепарин назначают из расчета 300—400 ЕД на 1 кг массы тела в сутки в виде инъекций Под кожу живота (каждые 6—8 часов), при необходимости изменяя дозу так, чтобы обеспечить снижение показателей аутокоагуляционного теста и активированного парциального тромбопластинового времени в 2 раза. При развитии гепарино-резистентности дозу препарата увеличивают (иногда суточную дозу доводят до 800 ЕД на 1 кг массы тела). Если гепаринорезистентность связана с дефицитом антитромбина III, то больным ежедневно вводят в вену струйно 300—400 мл свежезамороженной донорской плазмы. Для улучшения микроциркуляции и усиления фибринолиза рекомендуют внутривенное капельное введение никотиновой кислоты в максимально переносимых дозировках. В качестве дезагреганта может быть использован трентал.
Больным с абдоминальным синдромом назначают полный голод до тех пор, пока не купируются боли. Разрешается только пить воду. При профузном кровотечении из желудочно-кишечного тракта струйно переливают большие дозы свежезамороженной плазмы (до 1000 мл и более). Введение аминокапроновой кислоты противопоказано, так как это может привести к усугублению синдрома диссеминированного внутрисосудистого свертывания. Назначать гепарин и дезагреганты нецелесообразно. При отсутствии эффекта производят резекцию пораженного отдела кишечника.
К наиболее эффективным методам лечения Шенлейна—Геноха болезни относится плазмаферез (см.). Эффект наступает быстро — после первой или второй процедуры. Купируются даже самые тяжелые криоглобулинемические формы васкулитов, протекающие с тяжелым синдромом внутрисосудистого свертывания крови. Обычно проводят 5—6 процедур через 3—4 дня. За сеанс удаляют от 1500 до 2000 мл плазмы больного. Дефицит жидкости и белков восполняют солевыми растворами, реополиглюкином, 10% раствором альбумина, свежезамороженной плазмой. Как при острых, так и при хронических формах Шенлейна—Геноха болезни весьма эффективным оказался так называемый селективный плазмаферез. Суть метода заключается в экстракорпоральном осаждении при t° 4° макромолекулярных агрегатов, в состав которых входят фибронектин, фибриноген, VIII фактор свертывания крови, криоглобулины, иммунные комплексы, обломки клеточных мембран. Перечисленные и другие компоненты плазмы преципитируют в присутствии гепарина. «Очищенная» таким образом плазма может быть заморожена и в дальнейшем перелита больному при следующем гшазмаферезе. При t° —20° пластиковый контейнер с плазмой может храниться в течение недели. При отсутствии эффекта от перечисленных выше методов лечения или при частых и тяжелых рецидивах Шенлейна—Геноха болезни назначают цитостатические препараты, обладающие иммунодепрессивным действием: азатиоприн по 150 мг в сутки в течение 3—4 месяца, циклофосфан по 200 мг через день (суммарная курсовая доза 8—10 г). Лечение цитостатиками нужно проводить под контролем уровня лейкоцитов в крови. Следует избегать использования этих препаратов у детей, учитывая мутагенный эффект цитостатиков.