Холестаз
Содержание:
Холестаз: как лечить застой желчи
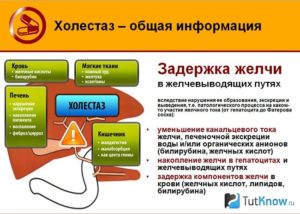
При различных поражениях печени может возникнуть синдром холестаза, проще говоря – застой желчи
Важно лечить это заболевание комплексно, чтобы предупредить развитие осложнений
Холестаз (застой желчи) – синдром, при котором происходит уменьшение или прекращение выделения желчи, в результате патологий печени, желчного пузыря и его протоков, верхних отделов тонкого кишечника. Выделяют два типа этого синдрома: холестаз в результате нарушении внутри печени, и холестаз, возникший при патологиях вне печени.
Застой желчи без должного лечения может привести к осложнениям: остеопорозу, образованию камней в желчном пузыре, циррозу печени и печеночной недостаточности.
Причины холестаза
Причиной холестаза является повышенная активность желчных кислот при высокой их концентрации в организме. К этому приводят различные заболевания и состояния, вызванные интоксикацией. Их разделяют на два типа. Первый тип – нарушения, связанные с образованием желчи, например:
- Гепатиты
- Влияние алкоголя
- Последствия приема токсичных для печени лекарств
- Врожденные нарушения метаболизма
- Цирроз печени
- Хромосомные патологии
- Гепатоз беременных
Второй тип – заболевания, препятствующие выделению и выводу желчи:
- Холангиты
- Желчнокаменная болезнь
- Сужение желчных протоков
- Онкологические заболевания поджелудочной железы
Симптомы холестаза
Какие симптомы возникнут при холестазе, зависит от конкретных веществ, составляющих желчь (билирубина, солей желчных кислот, холестерина). Высокая концентрация в крови этих компонентов приводит к признакам холестаза, которые могут быть следующими:
- Зуд кожных покровов
- Высыпания на веках желтого цвета (ксантелазмы)
- Желтые образования на теле (ксантомы)
- Гнойники на теле
- Желтушные проявления
- Повышенная температура
- Изменения цвета кала и мочи
- Тошнота
- Снижение аппетита
- Кровотечения
- Диарея
Диагностика холестаза
При обнаружении признаков холестаза требуется тщательная диагностика, которая выявит основное заболевание, приведшее к застою желчи и определит, насколько тяжело поражены органы брюшной полости и, особенно, печень. Для этого делают общий анализ крови, биохимический анализ крови, анализ мочи, УЗИ и МРТ брюшной полости.
Лечение холестаза
Лечение застоя желчи, прежде всего, ориентировано на устранение причин его возникновения. Его должен проводить врач-гастроэнтеролог.
Также терапия будет направлена на симптомы холестаза, уменьшение интоксикации и поддержания печени для ее скорейшего восстановления.
Если причина холестаза кроется во внепеченочных заболеваниях, может потребоваться помощь хирурга. Назначают следующие препараты:
- Гепатопротекторы, содержащие урсодезоксихоливые кислоты. Применяют для защиты клеток печени от повреждений.
- Фенобарбитал и холестирамин. Помогут справиться с зудом кожных покровов, связывая соли желчных кислот.
- Витамин К. Показан при кровотечениях, вызванных холестазом.
Для того, чтобы вылечить застой желчи и восстановить печень, кроме приема препаратов нужно придерживаться диеты. Питание при холестазе, в основном, ориентировано на облегчение пищеварения путем ограничения потребляемых жирных, жареных, острых продуктов, и замены жиров животного происхождения растительными. Чаще всего больным холестазом рекомендуют стол №5.
При этой диете разрешены:
- Некислые соки
- Компоты
- Чай
- Нежирные молочные продукты
- Хлеб ржаной
- Сахар и мед
- Овощи и фрукты
- Овощные супы
- Нежирное мясо, рыба
- Каши
Нельзя употреблять:
- Алкоголь
- Черный кофе и какао
- Мороженое
- Кондитерские изделия
- Острые приправы
- Маринады
- Копчения
- Жареные яйца
- Жирное мясо и рыбу
Холестаз

Холестаз (холестатический синдром) — уменьшение или прекращение выделения желчи. Препятствие, мешающее выделению желчи, может возникнуть на любом участке между печенью и двенадцатиперстной кишкой (верхней частью тонкой кишки). При этом желчь не поступает в кишечник, но печень продолжает вырабатывать билирубин (продукт распада эритроцитов, токсический белок), который попадает в кровоток.
Симптомы холестаза
Клинические проявления холестаза:
- Боль в животе
- Потеря аппетита
- Рвота
- Повышение температуры тела
- Желтуха вследствие повышенного содержания в крови билирубина
- Потемнение мочи вследствие избыточного содержания уробилиногена (бесцветный продукт восстановления билирубина, формирующийся под действием кишечных бактерий)
- Обесцвеченный кал из-за отсутствия билирубина
- Стеаторея (кал содержит слишком много жира, так как он в отсутствие желчи плохо переваривается)
- Нарушение всасывания кальция и витамина D (длительный холестаз приводит к остеопорозу)
- Кровотечения
- Зуд, расчесы и другие повреждения кожи.
Признаки хронического холестаза:
- Длительная желтуха приводит к тому, что кожа приобретает золотистый оттенок; в ней появляются желтые жировые отложения.
- Ксантомы – образования желтого цвета, обычно вокруг глаз, развиваются вследствие задержки жиров в организме.
- Туберозные ксантомы – бугорки на разгибательных поверхностях крупных суставов, ягодиц.
Причины холестаза
Холестаз принято подразделять на внутрипеченочный и внепеченочный.
Причины внутрипеченочного холестаза:
Технологии обмана при продаже биологически активных добавок.
- Гепатит
- Алкогольное поражение печени
- Первичный билиарный цирроз
- Побочное действие лекарств.
- Гормональные изменения во время беременности (так называемый холестаз беременных).
- Эндокринная патология (гипотиреоз, гипопитуитаризм).
- Хромосомные нарушения (трисомия 13,17 или 18 хромосом).
- Врожденные нарушения метаболизма (галактоземия, муковисцидоз, тирозинемия, недостаточность альфа1-антитрипсина).
Причины внепеченочного холестаза:
- Камень в желчных протоках
- Сужение (стриктура) желчного протока
- Синдром сгущения желчи
- Панкреатит
- Злокачественная опухоль желчного протока
- Злокачественная опухоль поджелудочной железы.
Хронический холецистит – это воспаление желчного пузыря, имеющее хронический характер.
Частой причиной истинного хронического холецистита являются описторхи (глисты). Именно они приводят к хроническому воспалению желчного пузыря, на фоне которого может развиться рак.
Камни в желчном пузыре могут спровоцировать острый панкреатит!
Острый панкреатит – смертельное заболевание, при котором разрушается поджелудочная железа, а ее ферменты попадают в кровяное русло и могут повредить жизненно важные органы, например печень и почки.
Диагностика холестаза
- Биохимический анализ крови: повышение уровня прямого билирубина, холестерина, желчных кислот и активности щелочной фосфатазы УЗИ печени: выявляет расширение желчных протоков выше места блокады.
- Эндоскопическая ретроградная холангиография (ЭРХГ) (или, при ее невозможности – чрескожная чреспеченочная холангиография (ЧЧХГ)): выявляет уровень обструкции.
- Биопсия печени с последующим гистологическим исследованием (после исключения внепеченочного холестаза).
- Перспективный метод диагностики – магнитно-резонансной холангиография.
- Достоверно подтвердить наличие холестаза можно при помощи гепатобилиарной сцинтиграфии по замедлению поступления радиофармпрепарата в двенадцатиперстную кишку.
- Дополнительным признаком холестаза является наличие густой жёлчи в просвете жёлчного пузыря.
Лабораторные признаки холестаза:
- повышение уровня билирубина (конъюгированного) в крови
- повышение активности щелочной фосфатазы (ЩФ) в крови (особенно печёночного изофермента)
- повышение активности гамма-глутамил-транспептидазы в крови
- повышение активности лейцинаминопептидазы (ЛАА) в крови
- повышение активности 5-нуклеозидазы в крови
- повышение уровня холестерина в крови
- повышение уровня жёлчных кислот в крови
- повышение уровня меди в крови
- повышение уровня уробилиногена в моче.
Осложнения и прогнозы
Риск развития осложнений зависит от множества факторов: возраста пациента, сопутствующих заболеваний, первичной болезни, стадии, на которой был диагностирован внутрипеченочный вид холестаза.
В детском возрасте, если болезнь не была во время диагностирована, есть высокий риск развития осложнений в виде цирроза печени или холангита. Зачастую единственным методом лечения и спасения жизни ребенка становится пересадка печени. Холестаз у ребенка при неонатальном гепатите имеет более благоприятный характер – правильно подобранное лечение приводит к полному выздоровлению.

В случае развития холестаза у беременных следует постоянно находиться под контролем врача, так как существует вероятность развития тяжелых осложнений:
- Преждевременные роды.
- Послеродовое кровотечение.
- Задержка внутриутробного развития у ребенка.
- Длительная желтушка у новорожденного.
- Внутриутробная гибель плода (1-2 %).
При холестазе нарушается вывод меди из организма, что приводит к пигментации роговицы глаза и снижению зрения. Считается, что если человек длительно болел или болеет холестазом, у него повышается риск развития следующих патологий:
- Острая печеночная или почечная недостаточность.
- Сердечно-сосудистая недостаточность.
- Остеопороз.
- Цирроз печени.
- Нарушение обмена и всасываемости липидов.
- Сепсис.
- Нарушение свертываемости крови.
- Желчекаменная болезнь.
К расчесам на теле могут присоединяться бактериальные инфекции и вызывать кожные воспаления.
Прогноз у неосложненного холестаза благоприятный, при условии, что пациент соблюдает все рекомендации лечащего врача, не употребляет алкоголь и старается придерживаться правильного питания.
Но о прогнозе можно говорить только после полного обследования и оценки состояния пациента – циррозы, опухоли и гепатиты часто осложняют течение болезни и приводят к тяжелым состояниям. Наиболее неблагоприятный прогноз имеет хроническая форма заболевания, осложняющаяся циррозом, печеночной недостаточностью, энцефалопатией или раком печени.
Причины возникновения холестаза
Холестазом называется нарушение синтеза, секреции и оттока желчи. Это вовсе не аналог желтухи, поскольку не отмечаются нарушения в выделении билирубина. Другими словами имеет место недостаточное выделение компонентов желчи, однако не всех, а некоторых.
Формы холестаза:
- парциальный холестаз — отличается уменьшением объема секретируемой желчи;
- диссоциированный холестаз — характеризуется задержкой только отдельных компонентов желчи;
- тотальный холестаз — проявляется нарушением поступления желчи в двенадцатиперстную кишку.
По этиологическому принципу холестаз подразделяется на внутрипеченочный и внепеченочный:
- внепеченочный холестаз — проявляется нарушениями оттока желчи из-за механических факторов; в этом случае препятствие оттоку желчи находится в области крупных внутри- и/или внепеченочных желчных ходов; диагностика оказывается доступной посредством эндоскопической ультрасонографии, чреспеченочной и ретроградной холангиографии, компьютерной и магнитно-резонансной томографии;
- внутрипеченочный холестаз в зависимости от уровня повреждения может быть классифицирован на внутридольковый (печеночно-канальцевый) и междольковый (протоковый).
Клиническая картина холестаза характеризуется функциональными, клиническими, лабораторными и гистологическими критериями:
- клинические критерии — общие для всех форм холестаза и включают потемнение мочи, посветление кала, зуд кожи и желтуху;
- биохимические критерии — связаны с накоплением в сыворотке крови веществ, обычно экстрагируемых с желчью (прямая фракция билирубин, желчные кислоты, индикаторные ферменты холестаза), трансаминазы сыворотки могут быть нормальными, умеренно или значительно повышенными;
- гистологические критерии — накопление желчных пигментов в гепатоцитах и/или желчных тромбов в канальцах, в портальных трактах возможно наличие эозинофилов.
Внутридольковый холестаз вызывается недостаточной секрецией желчи клетками печени и желчными канальцами из-за повреждений клеточных органелл. Может наблюдаться при всех заболеваниях, связанных с повреждением клеток печени:
- гепатитах (лекарственных, токсических, вирусных, алкогольных),
- рецидивирующем холестазе беременных,
- наследственных и метаболических заболеваниях с дефектами клеточных органелл и ферментных систем.
В развитии внутридолькового холестаза существенную роль играют повреждения цитоскелета гепатоцитов, в том числе с разрушением микротрубочек, увеличением количества промежуточных филаментов, разрушением микрофиламентов в периканаликулярной области гепатоцитов. Разрушение цитоскелета гепатоцитов происходит под воздействием вирусов, цитокинов. Другой механизм — нарушенный внутриклеточный транспорт везикул, зависящий от состояния микротрубочек. Подавление движения везикул ведет к снижению количества функционирующих транспортеров на канальцевой мембране, тем самым способствуя холестазу.
Междольковый холестаз связан с деструкцией и сокращением малых междольковых желчных протоков. Наблюдается при обструктивно-воспалительном процессе в портальных полях:
- гранулематозах,
- инфильтративно-воспалительных или неопластических процессах в портальных полях с деструкцией дуктул:
- первичный билиарный цирроз,
- болезнь Кароли,
- саркоидоз,
- туберкулез,
- лимфогранулематоз и др.
Причиной междолькового холестаза могут быть врожденные заболевания:
- детская обструктивная холангиопатия,
- кистозный фиброз,
- альфа1-антитрипсиновая недостаточность.
При внутрипеченочном холестазе снижение текучести мембраны ведет к уменьшению активности Na+/K АТФазного насоса, локализованного на базолатеральной мембране гепатоцитов. Эта транспортная система может изменяться под влиянием бактериальных токсинов. Вследствие этого изменяется электрохимический потенциал мембраны, что приводит к нарушению натрийзависимого транспорта желчных кислот.
Внепеченочный холестаз (частичный или полный) связан с внутрипротоковым препятствием току желчи:
- камнем,
- аденокарциномой,
- доброкачественной опухолью (редко),
- сдавливанием протоков опухолью (особенно в области ворот печени),
- острым или хроническим панкреатитом,
- опухолью головки поджелудочной железы,
- воспалением с развитием стриктуры и склероза внепеченочных желчных ходов,
- заболеваниями двенадцатиперстной кишки (стенозом сфинктера, стенозом и опухолью большого дуоденального сосочка, опухолью двенадцатиперстной кишки, дивертикулом двенадцатиперстной кишки).
Лечение печеночного застоя
 До того, как лечить холестаз консервативными и хирургическими методами, необходимо обратиться к гастроэнтерологу, гепатологу или терапевту. После установления причины только специалист может предложить необходимую тактику оказания помощи.
До того, как лечить холестаз консервативными и хирургическими методами, необходимо обратиться к гастроэнтерологу, гепатологу или терапевту. После установления причины только специалист может предложить необходимую тактику оказания помощи.
Как лечить?
Когда возникают симптомы холестаза, то лечение у взрослых и детей в первую очередь направляется на устранение основной патологии. Для этого проводится:
- удаление или дробление камней;
- дегельментизация;
- иссечение опухоли;
- резекция желчного пузыря;
- дренирование желчных протоков;
- наложение анастомозов;
- противовирусная терапия при гепатитах;
- цитостатические средства при аутоиммунных патологиях.
Симптоматическое лечение холестаза включает в себя принятие мер для снижения интоксикации, восстановления и защиты печеночных клеток, улучшение оттока желчи. Некоторое улучшение состояния дают методики очищения крови от токсинов (гемосорбция и плазмаферез). Но если не устранить причину нарушения, то эти способы дают только временное облегчение.
Препараты
Для консервативной терапии холестаза применяются:
- средства с урсодезоксихолиевой кислотой;
- гепатопротекторы;
- антигистаминные препараты;
- желчегонные (холеретики и холекинетики);
- витамины.
При таком заболевании, как холестаз, лечение препаратами помогает в том случае, если нарушение оттока связано с воспалительными процессами. При возникновении механического препятствия приходится прибегать к хирургическому вмешательству.
Диета
Диета при холестазе направляется на максимальное снижение нагрузки на печень. Для этого следует:
- питаться часто и маленькими порциями.
- готовить рекомендуется на пару или отваривать пищу;
- запрещено использовать животный жир, жареные блюда;
- блюда должны быть теплыми, горячее и холодное находится под запретом;
- за 2-3 часа до сна полезно употреблять кисломолочный нежирный продукт (кефир или йогурт);
- в рационе не должно быть газировки, кофе, алкоголя, острых и жирных соусов;
- нельзя кушать супы на жирных бульонов, грибов, консервов, шоколада и какао.
 Еду для больного лучше всего готовить на паруНеобходимо пить много жидкости, не менее 1,5-2 литров в день. Разрешается также использовать свежевыжатые овощные и фруктовые соки, морсы, компот.
Еду для больного лучше всего готовить на паруНеобходимо пить много жидкости, не менее 1,5-2 литров в день. Разрешается также использовать свежевыжатые овощные и фруктовые соки, морсы, компот.
Симптомы холестаза
Наиболее характерные симптомы застоя желчи – это развитие желтухи, стул светлого цвета, потемнение мочи и проявление генерализованного зуда.
Проявление желтухи при нарушении оттока желчи связано с наличием избыточного количества билирубина, депонированного в коже. Моча темнеет вследствие того, что избыточный билирубин выводится через почки. Кожа зудит из-за накопления в кожных покровах продуктов желчи. Осветление стула связано с заблокированным выделением билирубина в кишечник, что не дает возможности выводить его с каловыми массами. Иногда при таком состоянии в каловых массах содержится много жира (стеаторея), поскольку желчь не попадает в кишечник и не способствует перевариванию поступающего с пищей жира. В таком случае каловые массы имеют необычный и неприятный запах.
При недостаточном количестве желчи в кишечнике плохо всасываются витамин D и кальций. Как следствие, если симптомы застоя желчи в желчном пузыре сохраняются на протяжении длительного времени, вероятно ухудшение состояния костной ткани. Недостаточное всасывание в кишечнике витамина К приводит к тому, что признаки заболевания дополняются склонностью к кровотечениям вследствие ухудшения свертываемости крови.
При затяжной желтухе вследствие холестаза кожа становится землистой, в ней появляются желтые жировые отложения.
Вследствие развития холестаза может происходить рефлюкс желчи, в свою очередь, провоцирующий билиарный рефлюкс-эзофагит.
Таким образом, признаки застоя желчи у ребенка и взрослого человека являются следующими:
- Желтуха.
- Темная моча, имеющая цвет пива.
- Светлый кал (ахолия).
- Зуд кожи.
- Увеличенная печень.
- Ощущение тяжести или боль в области правого подреберья впереди, а позже – и сзади. Боль может отдавать в правое плечо, ключицу, лопатку, в шею справа. Иногда боли усиливаются и становятся нестерпимыми (желчная колика).
- Ощущение горечи во рту.
- Запор.
- Потеря аппетита.
- Рвота, повышение температуры (иногда).
Аналогично проявляются и симптомы холестаза у беременных.
В процессе диагностики заболевание определяется по повышению ряда лабораторных признаков:
- уровня конъюгированного билирубина;
- уровня активности щелочной фосфатазы в крови;
- активности гамма-глутамил-транспептидазы (γ-ГТП) в крови;
- активности 5-нуклеозидазы в крови;
- активности лейцинаминопептидазы в крови;
- показателей холестерина в крови;
- показателей меди в крови;
- уровня желчных кислот в крови;
- уровня уробилиногена в моче.
Тем не менее, важно понимать, что многие из перечисленных показателей могут наблюдаться и при других заболеваниях. Еще один дополнительный признак холестаза – это билиарный сладж в желчном пузыре
Билиарный сладж – это наличие в просвете желчного пузыря густой желчи
Еще один дополнительный признак холестаза – это билиарный сладж в желчном пузыре. Билиарный сладж – это наличие в просвете желчного пузыря густой желчи.
С учетом всех симптомов врач устанавливает диагноз и назначает лечение.
Лечение холестаза (застоя желчи)
Лечение при застое желчи в желчном пузыре проводится как с помощью лекарственных средств, так и хирургическими методами. Лечение направлено на то, чтобы устранить причины, спровоцировавшие холестаз
Важной составляющей лечения является правильное питание. Практикуется Диета стол № 5, из рациона полностью устраняются некоторые продукты, в то же время вводятся желчегонные продукты
Параллельно с основным лечением может также проводиться лечение застоя желчи народными средствами. В частности можно применять желчегонные травы, а также сборы, в которые входят такие травы. Однако перед тем, как практиковать лечение какими-либо народными средствами, следует обсудить это с врачом.
Очень важно прекратить прием ряда лекарственных препаратов, токсичных для печени (оксипенницилины, Терфенадин, Тиклопидин, Нимесулид, Ирбесартан, статины и др.), а также алкоголя. Лечение холестаза у беременных проводят строго по схеме, назначенной врачом
Лечение холестаза у беременных проводят строго по схеме, назначенной врачом.
Доктора
специализация: Гастроэнтеролог

Терновой Николай Иванович
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Но-Шпа
Дротаверин
Аллохол
Холензим
Холосас
Хофитол
Мезим
Урсофальк
Холестирамин
Фенобарбитал
Чтобы устранить холестатический синдром, применяют ряд медикаментозных препаратов:
Спазмолитики – они устраняют спазм желчных протоков. Это препараты Но-Шпа, Дротаверин, Баралгин.
Желчегонные средства при застое желчи – такие таблетки и народные средства применяют, чтобы активизировать процесс ее оттока. Однако любые желчегонные препараты можно пить только после установления диагноза и назначения врача, так как при наличии камней желчегонные средства противопоказаны
Важно понимать, что самостоятельное применение таких лекарств может привести к закупорке желчных протоков и существенно ухудшить состояние, а иногда даже привести к летальному исходу. При необходимости назначают препараты Аллохол, Холензим, Холосас, Хофитол и др.
Назначаются ферментные препараты – Мезим, Фестал, Панкреатин и др.
С целью избавления от желчных камней без хирургического вмешательства применяется урсодезоксихолевая кислота
Препарат улучшает функцию печени, уменьшает зуд, предотвращает рефлюкс желчи. Этот действующий компонент вмещает препарат Урсофальк.
Препарат Холестирамин назначают с целью лечения зуда. Также с этой целью могут рекомендовать Фенобарбитал.
С целью улучшения свертывания крови назначают прием витамина К, для предупреждения потери костной ткани применяют препараты кальция и витамина D.
Процедуры и операции
При условии, что причина холестаза установлена, проводится не только медикаментозное, но и хирургическое лечение. В частности, может проводиться хирургическое удаление конкрементов, удаление опухолей, эндоскопическое восстановление дренажа желчи.
В процессе лечения также практикуются специальные процедуры: массажа для улучшения оттока желчи, а также специальные упражнения, помогающие улучшить этот процесс. Также проводится физиотерапевтическое лечение. Однако все эти методы практикуют в период ремиссии.
Лечебный процесс
Всем больным с синдромом холестаза показано соблюдение строгой диеты. Из рациона необходимо исключить жиры животного происхождения. Допустимо употребление продуктов, содержащих растительные жиры. Их всасывание не нуждается в присутствии желчных кислот. Запрещены копчености, жирные сорта мяса, колбасные изделия, сдоба, сладости, мороженое, консервы, маринады, соленья, грибы, соусы, специи, острые блюда, бобы, цитрусовые, орехи, кислые фрукты и ягоды, шоколад, консервы, кулинарные жиры, фаст-фуд, полуфабрикаты, газированные и спиртные напитки. Пищу необходимо принимать дробно — 5-6 раз в сутки малыми порциями через каждые 3-4 часа. Готовить следует блюда, которые легко усваиваются и содержат много витаминов и минералов. Принимать пищу необходимо в теплом виде. Обогащать рацион следует продуктами, препятствующими появлению запоров и содержащими много магния для стимуляции тока желчи. Показано приготовление еды на пару, путем запекания, тушения или отваривания.

Медикаментозное лечение заключается в назначении следующих групп препаратов:
- Гепатопротекторных средств – «Эссенциале форте», «Карсила», «Фосфоглифа»;
- Цитостатических препаратов – «Метотрексата», «Циклофосфамида», «Тамоксифена»;
- Холелитолитиков – «Урсофалька», «Урсосана»;
- Желчегонных средств – «Хофитола», «Аллохола»;
- Ферментов – «Креона», «Мезима»;
- Антигистаминных средств – «Супрастина», «Зодака», «Зиртека»;
- Кортикостероидов – «Преднизолона», «Гидрокортизона»;
- Антиоксидантов – «Актовегина», «Рибоксина», «Триметазидина»;
- Жирорастворимых витаминов и кальция.
Для лечения кожного зуда используют очищение крови путем плазмафереза, гемосорбции, ультрафиолетового облучения, криоплазмосорбции.

дренирование желчных протоков
Оперативное вмешательство проводится с целью ликвидации причинных факторов, вызвавших застой желчи. Для восстановления нормального оттока желчи хирурги накладывают анастомозы, устанавливают дренажи в желчные протоки, удаляют конкременты, иссекают новообразования, ставят стенты и рассекают спайки. Эндоскопическое или традиционное хирургическое лечение показано всем больным, имеющим преграду в билиарном тракте, которая препятствует нормальному току желчи. В крайних случаях, когда существенно нарушены функции печени, проводят пересадку органа от донора.
Реабилитационные мероприятия:
- Электрофорез,
- Диадинамотерапия,
- ЛФК,
- Массаж,
- Санаторно-курортное лечение.
Холестаз – сигнал о том, что в организме имеется серьезный недуг, требующий особого внимания со стороны врачей и оказания квалифицированной медицинской помощи в виде назначения адекватной схемы лечения.
На какие обследования направит врач
Диагностика холестаза строится на тщательном анализе жалоб и осмотре пациента. Нужно выяснить, не вредная ли работа у больного, нет ли у него наследственных заболеваний гепатобилиарной системы. Обязательно исключить наличие токсического влияния на печень алкоголя или лекарственных препаратов.
Если заболевание начинается с повышения температуры и с болей в правом подреберье, то врач может заподозрить инфекционное поражение печени (вирусный гепатит) или холангит.
Известны случаи бессимптомного течения. Довольно часто пациенты приходят в лечебное учреждение с жалобами на нарушение работы других органов, и синдром холестаза становится случайной диагностической находкой. При этом выраженных жалоб со стороны печени и желчевыводящих путей у них нет. Однако проблему видно по результатам анализов. Для бессимптомного течения характерно повышение уровня щелочной фосфатазы и ГГТП при нормальных значениях билирубина (последний показатель увеличивается позже).
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает от типичной ошибки.
При возникновении упорного кожного зуда не стоит забывать, что это может быть проявлением синдрома холестаза. Для диагностики необходимо сдать биохимический анализ крови на билирубин и желчные кислоты.
Определить причину возникновения заболевания порой непросто. Большое значение имеют лабораторные и инструментальные методы исследования. При любых заболеваниях гепатобилиарной системы нужно сдавать кровь на печёночные пробы, так как они показательны. Биохимические маркеры холестаза: щелочная фосфатаза (ЩФ) и ГГТП (гамма-глутамилтранспептидаза). Диагностическим титром считается повышение уровня ЩФ в полтора и более раз, а ГГТП — в три раза от верхней границы нормы.
Также в диагностике помогают и инструментальные методы:
- Ультразвуковое исследование органов брюшной полости — «золотой стандарт» диагностики холестаза. Недорогой и информативный метод исследования, позволяющий оценить состояние внутри- и внепечёночных желчных протоков, исключить объёмные образования. Однако у УЗИ есть свои недостатки: это субъективность (в руках неопытного специалиста обследование может быть неинформативным, что-то можно случайно пропустить) и неполная картина визуализации (плохо видно поджелудочную железу и нижнюю часть общего желчного протока).
- Компьютерная томография. Более достоверный и объективный метод исследования, нежели ультразвуковое исследование. Вместе с тем, большая лучевая нагрузка не позволяет использовать его рутинно.
- Магнитно-резонансная холангиопанкреатография позволяет выявить обструкцию желчных путей. Возможности метода сопоставимы с эндоскопической ретроградной холангиопанкреатографией (о ней читайте далее).
- ЭПРХА даёт полную визуализацию билиарного тракта и показывает уровень внепечёночной билиарной обструкции. Но в настоящее время практически не применяется в связи с большим риском возникновения осложнений: панкреатита, кровотечения, холангита. Специалисты отдают предпочтение МРХПГ либо эндоскопическому УЗИ.
В том случае, если вышеперечисленные методы исследования не дали результата, врач может направить на биопсию печени. Это инвазивная процедура (врач берёт кусочек печёночной ткани), поэтому применяется в крайних случаях.
Этиология
Существует широкий спектр предрасполагающих факторов, которые могут повлиять на формирование подобного недуга. По этой причине источники болезни условно принято разделять на несколько больших групп.
Факторами, приводящими к нарушениям образования желчи, считают:
- ведение нездорового образа жизни, в частности чрезмерное пристрастие к алкогольным напиткам;
- беспорядочный приём некоторых групп лекарственных препаратов;
- поражение печени паразитами или болезнетворными бактериями;
- дисбактериоз кишечника – при котором происходит изменение состава микроорганизмов, составляющих микрофлору этого органа;
- появление холестаза у представительниц женского пола в период вынашивания ребёнка;
- токсины, которые вырабатывают патологические вирусы и бактерии.
Нарушение процесса оттока желчи в 12-перстную кишку обуславливается такими причинами, как:
- протекание того или иного заболевания поджелудочной железы. Например, воспалительного процесса в острой или хронической форме, онкология, формирование кист или абсцессов;
- злокачественные или доброкачественные новообразования протоков, которые, в свою очередь, могут быть первичными или метастатическими;
- поражение печени циррозом;
- синдром Кароли;
- холангит склерозирующего характера;
- протекание туберкулёза или саркоидоза;
- отторжение донорского органа.
Все вышеуказанные причины относятся к наиболее распространённым. Однако есть несколько факторов формирования, которые довольно редко приводят к развитию внутрипеченочного холестаза. К ним можно отнести:
- заболевания ДПК;
- аневризму печёночной артерии;
- хромосомные нарушения;
- отягощённую наследственность;
- врождённые аномалии обмена веществ.
Патогенез развития такого основного заболевания заключается в том, что на фоне влияния одного из вышеуказанных факторов, протекающих на клеточном уровне, происходит избыточное поступление в кровь компонентов желчи, её дефициту в кишечнике, а также влияние её структурных элементов на канальцы и клетки печени.

Этиология и патогенез внутрипеченочного холестаза
Как предотвратить застой желчи
Эти меры помогут и тем, кто хочет предупредить застой желчи, и тем, у кого он уже случился. Для нормализации свойств желчи нужно:
- пить оптимальное количество воды (для взрослого человека – 30 мл на кг веса);
- делать не меньше 10 тысяч шагов в день, по возможности заниматься спортом;
- включить в свой постоянный рацион ПОЛЕЗНЫЕ жиры: авокадо, нерафинированные растительные масла, орехи, рыбу;
- максимально ограничить ВРЕДНЫЕ жиры: маргарин, фастфуд, жирное мясо (баранина, свинина), пальмовое масло, обжаренные продукты, фритюр;
- принимать урсодезоксихолевую кислоту (УДХК) – это вещество, которое улучшает текучесть желчи.
Как видите, меры очень простые
Особо обращаем внимание, что полностью избавляться от жиров в рационе не нужно. Это противоречит логике: желчь должна обновляться, чтобы не возникал застой
Значит, она должна участвовать в пищеварении. Значит, в организм должны поступать жиры, но именно полезные, а не те, что провоцируют желчнокаменную болезнь.