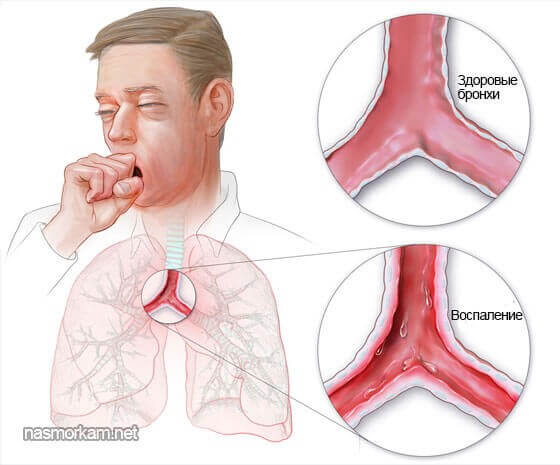
7 препаратов и 6 простых растворов для небулайзера
Содержание:
- Особенности лечения ингаляциями
- Карманный ингалятор
- Гигиенические процедуры
- 5 Какие растворы можно применять для процедуры?
- Показания к ингаляции
- Противопоказания
- Когда нельзя делать ингаляции
- Правила проведения ингаляций
- Лучшее время для ингаляционных процедур
- В каких случаях ингаляции проводить нельзя
- Медикаменты для ингалятора
- Что делать, когда после ингаляции температура поднялась?
- При каких заболеваниях применяют небулайзер
- Показания для лечения дыхательной системы ребенка
- Как правильно проводить сеанс ингаляции
- Можно ли грудничкам делать ингаляции небулайзером?
- Виды плеврита
- Продолжительность ингаляции
- Техника выполнения ингаляции у детей
- С чем сделать ингаляции и как, если дома нет небулайзера
- Итог
Особенности лечения ингаляциями
Ингаляцию можно проводить больным для облегчения состояния при рините. Однако следует учитывать некоторое своеобразие процедуры, зависящее от возраста и состояния заболевшего.
У детей
Кроме общих правил проведения сеанса, лечение насморка небулайзером у детей требует дополнительных условий.
Маленький ребенок нуждается в предварительной подготовке к сеансу
Чтобы первая ингаляция прошла благополучно, взрослые должны объяснить детям ее безопасность и важность.
Дошкольнику до 3 лет можно лежать (в кроватке или на руках мамы) во время использования устройства. В этом случае пластиковую накладку придерживают взрослые.
Дошкольникам (от 3 лет) будет полезно поучиться правильно дышать в ингаляторе: спокойно и глубоко, через рот
Можно для примерки надеть маску, сделав несколько вдохов в ней.
Для сеанса выбирается подходящая одежда. Она не должна туго стягивать горло малыша.
Первый раз длительность воздействия составляет около 3 минут. В дальнейшем время можно увеличивать до 7-8 мин.
Во время процедуры ребенка не следует оставлять одного. Все действия с прибором выполняются с помощью взрослого. Чтобы занять малыша, он может почитать, рассказать интересную историю, включить мультфильм.
Препарат для детей подбирают особенно тщательно, следят за реакцией на вещества.
Эффективно используются специальные растворы (Аквамариса, Аквалора), при изготовлении которых производители применяли морскую соль.

У взрослых
При проведении ингаляции взрослому человеку соблюдают общие правила их проведения.
Дополнительное требование предъявляется курильщикам. Им придется не курить до и после сеанса (по часу).

Ингаляции детям до года
Педиатры не выступают против использования приборов, чтобы вылечить детский насморк.
- До процедуры обязательно советуются с педиатром, который знает индивидуальные особенности организма малыша.
- Лучше всего заливать минеральную воду. Можно использовать и жидкости на основе специальных препаратов: Лазолвана и др. Медикаменты смешивают с физраствором в равных частях.
- Процедурный режим: не более двух сеансов в сутки по 3 мин. каждый, объем – 1 мл.
- Для лечения выбирают время, когда младенец спит. Взрослые аккуратно подносят накладку к грудничку и удерживают ее у лица без надавливания.
При зеленых соплях
Составы для удаления густой слизи зеленого цвета
Физиологический раствор
Физраствором проще всего облегчить дыхание ребенка при зеленых или желтых соплях.
В ингалятор заправляют теплый аптечный раствор в объеме 20 мл на 1 сеанс. Чтобы подогреть жидкость (не выше 37º — дети, до 50º — взрослые) ампулу или шприц кладут в горячую воду.

Травяные отвары
Сухие лечебные травы (ромашка, шалфей, зверобой и др.) заливают кипятком и оставляют под крышкой для настаивания. Через 40 минут процеживают. В небулайзер нужно залить 20 мл.
Ингаляции для лечения насморка, осложненного зелеными выделениями, проводят не более 1 недели.
Карманный ингалятор
Маленькие карманные приборы используют для снятия приступов астмы. Чтобы быстрее улучшить состояние, необходимо следовать таким правилам пользования:
- Снимите защитный колпачок с мундштука ингалятора.
- Встряхните аппарат и переверните его вверх дном. Большим пальцем зафиксируйте часть баллончика с насадкой, а указательным — донышко.
- Выдохните.
- Отведите голову чуть назад.
- Плотно обхватите насадку губами.
- Нажмите на донышко ингалятора, чтобы распылить лекарство.
- Задержите дыхание на пару секунд.
- Выньте насадку изо рта.
- Медленно выдохните.
После процедуры старайтесь дышать спокойно и размеренно. Перед плановыми ингаляциями каждый раз нужно полоскать рот. Но для быстрого облегчения приступа этим правилом можно пренебречь.
Небулайзеры достаточно простые в использовании приборы. С ними можно ускорить выздоровление при бронхитах, пневмонии, ОРВИ. А побочные действия лекарств при этом сведены к минимуму, что объясняет растущую популярность такой техники для поддержания здоровья.
Гигиенические процедуры
Провести 30 минут в молчании после процедуры может помывка комплектующих небулайзера. Помимо этого, его нужно ещё и периодически дезинфицировать. Обычно все правила ухода прописаны в прилагающейся к прибору инструкции. Мыть аппарат нужно тёплой кипяченой водой с мылом и собирать только после полной просушки всех комплектующих. Дезинфицировать прибор следует 1-2 раза в месяц, при условии, что ингалятор использует один человек. В случае пользования устройством другими членами семьи, его надо стерилизовать при переходе от одного к другому. Это обезопасит больных от наложений микробами и бактериями друг друга. Дезинфекция в домашних условиях бывает:
- Термическая – кипячение комплектующих устройства на протяжении
15 минут;
Химическая – обработка перекисью, спиртом и прочими аналогичными средствами.
При подходе к дезинфекции комплектующих устройства важно относиться к этому не как к очередной помывке, а как к залогу эффективной ингаляции
5 Какие растворы можно применять для процедуры?
Выбор раствора зависит от самого заболевания.
Например:
- антибактериальные препараты;
- гормональные препараты (глюкокортикостероиды);
- отхаркивающие препараты и муколитики;
- антигистаминные растворы;
- противокашлевые;
- бронхолитики.

Нужно помнить, что нельзя использовать лекарства в таблетированной форме, сиропы от кашля, эфирные масла, отвары трав. Это может привести к поломке аппарата.
Приготовленный раствор заливают в стаканчик небулайзера, закрывают крышкой. Маску плотно прикладывают к лицу малыша. Включают прибор. Если после проведения ингаляции в стаканчике осталось содержимое, его необходимо вылить.
Показания к ингаляции
Домашние ингаляторы набирают всё большую популярность. Приобретя данный аппарат, можно забыть о посещении поликлиники и проводить процедуру в домашних условиях. Современные модели представлены на рынке в следующих формах:
- Карманный ингалятор. Представляет собой компактный баллончик, находящийся под давлением, содержащий определённое лекарственное вещество. Используется при серьёзных заболеваниях органов дыхания, например, бронхиальной астме.
- Компрессорный. Наиболее популярный вид устройства, переводящий медикаментозные препараты в аэрозоль. Очень прост в эксплуатации.
- Ультразвуковой. Оснащён ультразвуковым генератором, работает в бесшумном режиме, распыляя большой объём медикамента.
- бронхиальную астму;
- воспаление бронхов;
- пневмонию;
- ОРЗ;
- трахеит;
- фарингит;
- ларингит;
- аллергические реакции;
- хронический ринит.
Вдыхание распыляемого пара через небулайзер позволяет лекарству проникнуть глубоко в дыхательные пути, что способствует лучшему разжижению слизи, устранению насморка, снятию воспалительных процессов.

Противопоказания
Несмотря на эффективность процедуры и возможность ее использовать взрослым и маленьким детям, проводить ингаляции можно не всегда. Отказаться от небулайзера нужно в следующих случаях:
- Носовые кровотечения.
- Тяжелые патологии сердечно сосудистой системы.
- Дыхательная недостаточность 3 стадии.
- Непереносимость лекарственных препаратов, используемых для ингаляции.
- Температуре тела выше 37.5° С.
При наличии в анамнезе больного таких состояний, нужно обязательно сообщить их врачу, который сможет скорректировать дозы или подобрать альтернативные методики, устраняющие проблемы дыхания.
Когда нельзя делать ингаляции
Несмотря на то, что ингаляционное введение препаратов абсолютно безопасно для пациентов различного возраста, в некоторых случаях оно запрещено:
Строгим противопоказанием является повышенная температура. Для детей данный показатель не должен превышать 37 градусов, для взрослых – 37,5°С.
Запрещены лечебные мероприятия лицам, страдающим сердечно-сосудистыми патологиями, перенёсшим инфаркт или инсульт, а также имеющим высокое кровяное давление.
Гнойная ангина – прямое ограничение для проведения ингаляций.
Ингаляционное лечение способно усугубить течение некоторых серьёзных болезней лёгких, например, пневмоторакса, эмфиземы
Дыхательная недостаточность тяжёлой степени также является противопоказанием к данной физиопроцедуре.
Не следует пользоваться небулайзером при кровотечениях из носа, повышенной ломкости капилляров, а также кровохаркании при кашле.
Запрещено использование лечебных мероприятий при злокачественных опухолях внутренних органов.
При непереносимости препарата от него стоит отказаться и заменить его на другой.
С осторожностью проводят сеансы при беременности.
Правила проведения ингаляций
У детей
Ингаляции для детей с минеральной водой проводятся в строгом соответствии с рекомендациями педиатра. После заполнения емкости аппарата минеральной водой (3-5 мл), его необходимо включить и аккуратно поднести к лицу малыша. Продолжительность процедуры определяется возрастом. Важен и фактор скорости распыления небулайзера. Информацию об этом параметре можно узнать в инструкции. Ультразвуковые приборы справляются с задачей быстрее компрессорных устройств.
Ингаляции с минералкой у маленьких детей предполагают соблюдение определенных правил:
- сеанс нужно начинать через час после приема пищи во избежание срабатывания рвотного рефлекса (ребенок не должен быть голодным);
- настроения малыша должно быть хорошим, сам он оставаться спокойным;
- если на улице зима, то после ингаляции необходимо воздержаться от выхода в течение часа;
- также желательно не пить и не есть некоторое время;
- если поставлен диагноз синусит или гайморит, то дышать через ингалятор нужно носом;
- если наблюдается сильный кашель и идет воспалительный процесс в горле, вдыхать аэрозоль следует ртом.

У взрослых
Взрослому человеку сделать ингаляцию значительно проще, поскольку он может контролировать себя лучше, чем маленький ребенок
Важно соблюдать максимальную сосредоточенность на процедуре, не отвлекаться и не делать параллельно еще какое-нибудь дело. Желательно не курить несколько часов до сеанса и после него
Удобная поза и свободная одежда также играют роль в проведении ингаляции, поскольку ничто не должно сковывать дыхание. Прием лекарственных препаратов до и после сеанса лучше на некоторое время ограничить. Если это невозможно, то необходимо получить предварительную консультацию у лечащего врача во избежание опасных побочных эффектов.
После процедуры можно прополоскать горло, использовать следует теплую и чистую воду. Небулайзер нужно тщательно вымыть и просушить. Ограничения на прием пищи и прогулки аналогичны тем, что рекомендованы детям.

При беременности
В связи с тем, что беременной женщине противопоказаны многие лекарственные препараты, ингаляционные мероприятия оказываются едва ли не единственным способом лечения простуды. Подбор воды и дозировки должен осуществлять только врач, а соблюдение его предписаний обязательно.
Во время беременности лучше использовать минералку с невысокой степенью минерализации – Ессентуки №2, Боржоми, Нарзан. Общие рекомендации аналогичны тем, что обозначались для взрослого человека. Главное, не забывать предварительно выпускать из воды пузырьки газа.
Лучшее время для ингаляционных процедур
Специалисты считают идеальным временем для ингаляционной терапии промежуток между приемами пищи. Процедура может проводиться только спустя 30 минут после еды, но лучше выдержать час либо полтора. Кушать сразу же после оздоровительной терапии нельзя, необходимо подождать те же час – полтора.
Но и сразу после еды делать ингаляции нежелательно. Аромат, исходящий от лекарств, может стать причиной тошноты даже тогда, когда желудок заполнен едой. Вот почему у людей с повышенной чувствительностью может начаться рвота.
Иногда допускаются ингаляции натощак за 20 минут до еды. Такая мера необходима, когда болевые ощущения и отечность горла мешают пациенту не только спокойно есть, но и нормально дышать. Это ненадолго облегчит страдания, позволяя человеку поесть без ощущения острой боли. Но пища, проходящая по пищеводу, нивелирует пользу от процедуры, поскольку нарушается целостность защитной пленки, которая появляется в горле после ингаляции.
Если с едой все относительно понятно, то вопрос с употреблением напитков все еще открыт. Здесь нет ничего нового. Как и в ситуации с едой, пить воду и другие напитки разрешается спустя полтора часа.
В каких случаях ингаляции проводить нельзя
- Температура тела 37,5 °С и выше.
- Склонность к кровотечениям, в том числе носовые кровотечения, отхождение мокроты с кровавым содержимым.

При высокой температуре тела ингаляции противопоказаны
- Гипертоническая болезнь, сердечная недостаточность и ряд других патологий сердечнососудистой системы.
- Некоторые тяжелые поражения органов дыхания – буллезная эмфизема, спонтанный пневмоторакс рецидивирующего характера и прочие.
- Детский возраст до двух лет.
Прежде, чем применять то или иное лекарственное средство, следует убедиться, что у пациента нет аллергии на его компоненты.
Получасовое видео об ингаляциях, нужны ли они и когда? В том числе идет речь об ингаляторах:
Медикаменты для ингалятора
 Кашель — это защитная реакция организма с целью удаления мокроты и слизи из легких и бронхов. Кашлем сопровождаются как острые респираторные инфекции, в том числе пневмония, так и хронические заболевания дыхательных путей: бронхиальная астма, хронический фарингит, бронхит. При бронхиальной астме небулайзер является жизненно необходимым прибором: он позволяет быстро купировать приступы удушья. Незаменим небулайзер и при лечении аллергического кашля.
Кашель — это защитная реакция организма с целью удаления мокроты и слизи из легких и бронхов. Кашлем сопровождаются как острые респираторные инфекции, в том числе пневмония, так и хронические заболевания дыхательных путей: бронхиальная астма, хронический фарингит, бронхит. При бронхиальной астме небулайзер является жизненно необходимым прибором: он позволяет быстро купировать приступы удушья. Незаменим небулайзер и при лечении аллергического кашля.
Для ингаляций используют лекарственные средства разных групп:
- антисептики и антибиотики: Фурацилин, Флуимуцил, Гентамицин, Диоксидин, Хлорофиллипт;
- бронхолитики — для снятия спазмов в бронхах: Беродуал, Сальбутамол, Беротек, Сульфат Магния, Атровент, Сальгим;
- гормональные средства: Будесонид, Пульмикорт, Кромогексал, Дексаметазон;
- иммуномодуляторы: Интерферон, Деринат;
- местная анестезия: Лидокаин;
- муколитики — для улучшения отхаркивания: Лазолван, Флуимуцил, Пульмозим, АЦЦ Инъект, Мукалтин, Пертуссин;
-
растительные препараты: Ротокан, Малавит, Тонзилгон Н.
Порядок использования лекарств следует логике лечения: сначала бронхорасширяющие средства, через 15–20 минут разжижающие препараты, после прокашливания и выхода мокроты противовоспалительные средства и антибиотики. Для лечения бронхолегочных заболеваний врачи рекомендуют использовать комплекс из препаратов Беродуал с Лазолваном.
Что делать, когда после ингаляции температура поднялась?
Если температура поднялась, это значит, что иммунитет активизировался, организм прогрелся, чтобы понизить показатели нужно принять жаропонижающие средства – Эффералган Упса, Аспирин, Мефенаминовую кислоту.
Главное, не понижать температуру до 38 градусов медикаментами, ведь в этот период организм борется с вирусами, а лекарства снижают его естественную защитную реакцию.
Берегите себя и будьте здоровыми!
Этот вопрос часто задают себе родители, когда их ребёнок температурит, кашляет или «сопливит». Многие из них знают, что при возникновении любого респираторного заболевания происходит активная борьба организма с возбудителем болезни, что способствует подъёму температуры в этот период.
Эти изменения могут являться серьёзной нагрузкой для организма малыша. А любое тепловое воздействие извне (к примеру, горячие ножные ванны, укутывание и др.) может угрожать его жизни, поэтому родители сомневаются, разрешено ли делать ингаляции при температуре или нет?
В аптечной сети большой выбор ингаляторов, но во многих инструкциях к аппаратам прописано, что запрещено их использовать при температуре тела больше 37,5 °C. Несмотря на это имеются показания, при которых проведение ингаляций просто жизненно необходимо.
Подъём температуры тела малыша до очень высоких цифр говорит о неспособности организма самостоятельно бороться с инфекцией.
Когда ингаляции запрещены
Проведение ингаляций является запрещённым в случаях:
- склонности к носовому кровотечению;
- сердечно-сосудистых болезней или вероятности их возникновения (к ним относят: тяжёлые пороки сердца, аритмию, инфаркты, инсульты, сердечную недостаточность);
- гнойной ангины, синусита у ребёнка;
- пневмоторакса, буллёзной лёгочной эмфиземы;
- полипов в носу;
- лёгочных кровотечений.
Когда проведение ингаляции разрешено
При подъёме температуры более 37,5 °C и наличии острой необходимости в ингаляции – проведение её разрешено, но только небулайзером.
Ингаляции с горячим паром при подъёме температуры больше 37, 5 °C запрещены, так как это может способствовать ещё большему её подъёму.
Ингаляции при температуре разрешены, если у малыша:
- обструктивный бронхит;
- ларингит;
- ларинготрахеит;
- бронхиальная астма и другие болезни, сопровождающиеся резким сужением дыхательных путей.
Повышение температуры тела в этих случаях не является противопоказанием для ингаляционной терапии, так как высокий риск появления удушья.
При каких заболеваниях применяют небулайзер
Небулайзерная терапия широко используется для лечения и профилактики многих заболеваний

дыхательной системы и ЛОР органов. Особо эффективны процедуры при болезнях с обструктивным компонентом, то есть те, которые вызывают спазм и отек бронхов. Чаще всего ингаляции при помощи небулайзера проводят при следующих заболеваниях:
- Бронхиальная астма.
- Ринит.
- Муковисцидоз.
- Ларингит.
- Фарингит.
- Простуда.
- Обструктивный бронхит.
- Грибковое поражение органов дыхательной системы.
Использовать небулайзер можно и при других заболеваниях, а также в качестве профилактики при хронических заболеваниях органов дыхательной системы. Применение данного аппарата позволяет достаточно быстро облегчить состояние больного, сократить период болезни, снизить остроту и частоту приступов.
Показания для лечения дыхательной системы ребенка
1
Если ребенок страдает аллергическим кашлем или бронхиальной астмой, то лучше всего для лечения подойдут компрессорные небулайзеры
В ультразвуковых и паровых приборах невозможно использовать лекарственные растворы стероидов;
2
Для ребенка страдающего астмой крайне важно иметь небулайзер, который можно взять с собой в дорогу, то есть прибор должен быть портативным, легким, не зависящим от электросети, работающим на аккумуляторе;
3
Если ребенок часто простужается, то лучше всего от насморка и боли в горле подойдет ультразвуковой или паровой небулайзер
Ультразвуковой прибор можно использовать только с физраствором, без применения эфирных масел и лекарственных смесей;
4
При необходимости лечения воспалительных процессов в дыхательных путях, стоит отдать предпочтение компрессорному устройству;
5
Перед тем как выбрать небулайзер для детей, стоит обратить внимание на комплектацию устройства.
Как правильно проводить сеанс ингаляции
Инглаляции небулайзером требуют соблюдение ряда правил:
- Перед процедурой тщательно моют руки. Надо использовать мыло.
- Первым делом заливают физраствор и только затем — препарат. Заправлять — только стерильными шприцами и иглами.
- Чашка небулайзера должна быть плотно закрыта, мундштук всегда должен быть в прямом положении и смотреть вверх или вниз.
- Мундштук помещают в рот. Губы плотно прилегают к устройству, чтобы весь объем препарата дошел до легких.
- Дышать нужно через рот, пока весь препарат не закончится. Можно использовать носовой клип. Ребенку хорошо подойдет маска. При лечении носоглоточных и горловых заболеваний препарат вдыхают носом, а выдыхают ртом. Чтобы избежать кашля.
- Емкость, в которой было лекарство, промывают водой и высушивают на воздухе до следующей сессии.
- Ингаляция делается с жидкостью, температура которой не превышает 56 градусов. Иначе возможен ожог.
- Принимать пищу и пить можно исключительно спустя час-полчаса по прошествии ингаляции. Также не следует есть за 1,5-2 часов до ингаляции.
- По рекомендациям врачей, после процедуры не стоит говорить в течение 15-20 минут.
Как правило, процедура проводится в сидячем положении или стоя. Однако есть варианты небулайзеров, которые дают возможность проводить ингаляции лежа.
Желательно по окончании каждой ингаляции кипятить все детали нибулайзера кипятить. Особенно если ингалятором пользуются несколько человек. В противном случае начнут интенсивно размножаться бактерии, которым нравится влажная среда.
Можно ли грудничкам делать ингаляции небулайзером?
Процедура ингаляции небулайзером настолько безопасна, что ее можно использовать даже для лечения грудных детей. Когда у моей младшей дочери родились девочки-двойняшки, сразу с началом их пересечения с посторонними людьми, появились первые насморки и покраснения в горлышке.
По совету нашего доктора мы начали пытаться делать им ингаляции. Благо сейчас можно купить небулайзер для ингаляций грудному ребенку в форме разнообразных игрушек с разными насадками.

Конечно, первоначальные наши попытки не совсем удавались: дети плакали, вырывались, пугались шума, производимого прибором. Поначалу удавалось провести такую процедуру в течение всего 2-3 минут.
Но человек ко всему приспосабливается, а ребенок тем более. Нужно просто регулярно проводить процедуру и ребенок привыкает к ней. Главное – научиться отвлекать его разными игрушками.
А потом, когда они начали смотреть мультики, и вовсе стало проще: ребенок смотрит на планшете или телефоне мультик и получает лечебную процедуру ингаляции небулайзером в полной мере.
Виды плеврита
Во врачебной практике имеется несколько разновидностей заболевания. Они различны по выпоту, который образуется в полости плевры (соединительная ткань, покрывающая внутреннюю часть грудной клетки и органов дыхания), по проявлению и другим признакам.
Сухой плеврит
Сухой плеврит или фибринозный тип недуга формируется в начале воспалительного процесса серозной оболочки. На данном этапе в полости органов дыхания не имеется патогенных агентов. Изменения вызываются аллергическими компонентами.
Из-за воздействия противовоспалительных компонентов в полость серозной оболочки легких попадает жидкое вещество плазмы и белки (фибрин). Молекулы белка объединяются и трансформируются в вещество, откладывающееся на поверхности серозной оболочки органов дыхания человека.
Туберкулезный плеврит
Для заболевания свойственно затяжное протекание с поражением легких. Выпот содержит большое количество лимфоцитов. Иногда туберкулезный плеврит протекает с присоединением фибринозного.
Если бронхи будут расплавлены инфекционным агентом, то в полость плевры может проникнуть гной, по внешнему виду напоминающий творог. Это специфический признак патологии.

Гнойный плеврит
Данную форму вызывают:
- пневмококки;
- стафилококки;
- стрептококки.
Реже плеврит этого типа провоцируется таким патогенным агентом, как протейная или эшерихийная палочкой. В большинстве случаев развитию болезни способствует один микроб, но иногда провокаторами выступают несколько.
Заподозрить развитие недуга затруднительно. Например, в младенческом возрасте он схож с другими заболеваниями, протекающими с такой же симптоматикой.
С той стороны, где сосредоточен плеврит, грудная клетка начинает выпирать. У больного руки становятся недостаточно подвижными, плечо с пораженной стороны легкого опускается. Может сопровождаться сухим кашлем с мокротой, реже выделяется гной.
Осумкованный плеврит
Эта форма заболевания признана самой плохо излечимой. При ней происходит сращение плевральных листков, приводящее к концентрации экссудата. Развивается на фоне длительного воспаления в органах дыхания и их серозной оболочке. Оно приводит к спайкам, большому числу выпота в одном месте.
Экссудативный (или выпотный) плеврит
Экссудативная форма плеврита является следующей фазой сухого. Процесс прогрессирует, площадь нарушения серозной оболочки увеличивается, а выработка ферментов, отвечающих за переработку фибрина, уменьшается, в связи с чем формируются плевральные карманы, где скапливается гнойная жидкость.
Течение лимфы нарушается, увеличивается обилие внутриплеврального выпота, который уменьшает размер легкого, сдавливая его нижние отделы. При заболевании у человека развивается дыхательная недостаточность.
Продолжительность ингаляции
Обычно рекомендуют дышать до полного исчезновения аэрозольного «тумана». В среднем это составляет около 10 минут
Но есть ещё и возрастные ограничения, на которые нельзя не обратить внимание. Более точно обозначить данный параметр может только лечащий врач, исходя из текущей симптоматики пациента
Детям
В случае ингалирования детей есть определённая сложность – маленькие непоседы подчас ведут себя из ряда вон плохо, постоянно крутятся и вертятся
А ведь крайне важно оросить очаг воспаления именно тем количеством, которое нужно для получения лечебного эффекта. Рассмотрим таблицу с наиболее частыми заболеваниями дыхательных путей и временем ингаляций, соответственно возрасту ребёнка:
| Заболевание | Возраст | Время |
| Сухой и влажный кашель | До 6 л | 1,5 – 2 мин |
| 6 – 12 л | 2 – 4 мин | |
| Более 12 л | 4 – 6 мин | |
| Насморк | До 6 л | 4 – 5 мин |
| 6 – 12 л | 5 – 7 мин | |
| Более 12 л | 7 – 10 мин | |
| Бронхит и ларингит | До 6 л | 4 – 5 мин |
| 6 – 12 л | 5 – 7 мин | |
| Более 12 л | Около 10 мин |
Проблема с ингалированием детей заключается ещё в том, что даже 2 минуты могут показаться ребёнку вечностью. Высидеть его, может помочь тот же планшет, телевизор или мамины сказки. А благодаря любви к копированию, при показном утрированном дыхании взрослого, и маленький пациент справиться с нужной техникой вдох-выдох. Если ребёнок ещё совсем мал, то можно усадить его к себе на колени и также показывать, как нужно дышать.
Взрослым
Обычно в ингаляторе 5 мл раствора перерабатываются в парообразное состояние за 5 минут. Соответственно можно легко рассчитать время проведения процедуры, исходя из выписанного в рецепте объёма препарата. Чтобы не пришлось дышать дольше положенного времени, нужно заливать в резервуар столько лекарственного раствора, сколько выписал врач. Однако при любом раскладе не стоит превышать временной порог в 15 минут.
Техника выполнения ингаляции у детей
Сначала нужно вымыть руки и залить необходимый объем раствора лекарственного средства в специальный резервуар и собрать его согласно инструкции производителя. Затем усадить ребёнка удобным для него образом. Чаще всего маленьким детям комфортнее сидеть на коленях у родителей.
Детям до 1 года жизни одевают маску на лицо так, чтобы она закрывала нос и рот полностью. Детям более старшего возраста можно держать плотно маску возле лица, захватывая нос.
Дышать ребёнок во время проведения ингаляции должен естественно, выдыхать через маску. Необходимо следить, чтобы резервуар с лекарством не наклонялся более чем на 45 градусов, иначе препарат может вытечь и успеха такая ингаляция иметь не будет.
Производители современных моделей ингаляторов стремятся сделать проведение ингаляций максимально комфортным для ребёнка. Появляются бесшумные аппараты, скорость проведения возрастает, разрабатываются различные формы аппаратов в виде героев мультиков, животных, дополняются приятными мелодиями и песнями.
Помимо этого, Вы можете во время ингаляции читать ребёнку сказку, включить мультфильм или дать любимую игрушку.
Выполняются ингаляции обычно от 2 до 4 раз в сутки. Длительность одной ингаляции в среднем составляет 5-10 мин. Объём раствора необходимого для проведения одной ингаляции составляет 2,5-3,0 мл.
Длительность ингаляции может варьировать в зависимости от типа ингалятора и его производителя
Важно, чтобы ребёнок продышал весь объём залитого раствора полностью.. По окончании ингаляции необходимо разобрать ингалятор, обработать маску и резервуар для лекарственных веществ дезинфицирующим средством и водой, вымыть руки
По окончании ингаляции необходимо разобрать ингалятор, обработать маску и резервуар для лекарственных веществ дезинфицирующим средством и водой, вымыть руки.
Небулайзер и физраствор
Раньше, до появления небулайзеров, применялись так называемые «паровые ингаляции». И сегодня есть в продаже паровые ингаляторы, а также раньше использовались подручные средства такие, как ингаляции над паром, над горячей картошкой.
Некоторые применяют и в настоящее время такие методики. Однако это опасно за счёт того, что происходит вдыхание горячего пара развитием ожога слизистой оболочки носовой полости и их нельзя применять при наличии температуры выше 37,5 С. Более безопасными считаются ингаляции холодным паром. Минусом старых методов также считается ограниченность спектра действия верхними дыхательными путями.
Безопаснее для детей считается проведение ингаляций при помощи небулайзера. Небулайзер – это прибор, который превращает мощным потоком воздуха раствор лекарства в мелкодисперсную смесь и обеспечивает её доставку в верхние и нижние дыхательные пути. То есть по сути лекарственное средство разбивается на множество очень мелких частиц аэрозоля.
Сегодня на рынке представлен огромный выбор небулайзеров разных по своим характеристикам и ценовым категориям. Рассмотрим, какие они бывают.
Компрессорный небулайзер
Считается наиболее оптимальным для домашнего использования. В его составе присутствует компрессор, который при прохождении воздуха через узкое отверстие разбивает раствор лекарственного средства мощным потоком воздуха в облако аэрозоля, которое достигает как верхних, так и нижних дыхательных путей.
Ультразвуковой небулайзер
Ультразвуковые волны дробят лекарственное средство на мельчайшие частицы, которые доходят до нижних дыхательных путей. В виду того, что многие лекарственные препараты (гормональные препараты, антибиотики) разрушаются ультразвуковыми волнами, спектр его применения меньше, чем у других небулайзеров.
Плюс этого типа небулайзеров – бесшумность работы и компактность.
Меш-небулайзер (сетчатый)
Появился на рынке сравнительно недавно, но сразу хорошо себя зарекомендовал и стал пользоваться большим спросом. В этом типе небулайзера распыление производится вибрирующей сеткой. Он идеален в применении у детей раннего возраста за счёт своей бесшумности, высокой скорости проведения ингаляции. Ведь чем меньше ребёнок, тем сложнее ему провести ингаляцию.
Размер аппарата достаточно компактный, что позволяет выполнять процедуры не только в домашних условиях, но и брать с собой в поездки. Подходит для использования практически всех лекарственных препаратов. Присутствует функция автоматического выключения при отсутствии в нём лекарственного средства, а распыляемые частицы достигают мельчайших размеров.
Некоторые производители таких аппаратов дополняют их такой приятной для ребёнка функцией – музыкальное сопровождение ингаляции.
Минус – высокая стоимость данного аппарата.
С чем сделать ингаляции и как, если дома нет небулайзера
Если небулайзера нет, то для ингаляций можно использовать подручные средства:
- миска или кастрюлька (голову накрывают полотенцем);
- термос с насадкой из воронки для переливания жидкости;
- тепловлажный прибор.
Ингалятор тепловлажный
Все эти способы позволяют проводить только тепловые (паровые процедуры), для них не используют медикаменты, а в качестве лечебного раствора применяют отвары и настои трав, эфирные масла и другие народные средства. Например, от кашля помогут такие составы:
- на 500 мл кипятка добавляют столовую ложку травы или смеси в равных частях: душицы, ромашки, чабреца, цветков календулы, настаивают 30 минут;
- в 500 мл горячей воды (45-50 градусов) всыпают столовую ложку соли и соды и 3 капли эфирного масла чайного дерева или шалфея;
- на 300 мл горячей воды потребуется чайная ложка настойки эвкалипта;
- в половину литра воды температуры 45 градусов помещают бальзам Золотая звезда размером со спичечную головку и чайную ложку соды.
При насморке и боли в горле (первых признаках простуды) с 0,5 л горячей воды смешивают (выбирают один из вариантов):
- масло чайного дерева и шалфея – по 2 капли;
- два зубчика чеснока (продавленного через чесночницу);
- чайную ложку настойки прополиса или эвкалипта, календулы;
- таблетку Валидола или содержимое 1 капсулы и 15 капель Ротокана.
Смотрите в этом видео о том, с чем лучше всего делать ингаляции:
Итог
Ингаляция – мощный помощник в борьбе с простудными заболеваниями. У такой процедуры практически нет противопоказаний. Максимальной эффективности процедура достигает при совмещении с медикаментозным лечением, прописанным врачом.
Важно соблюдать некоторые правила:
- при ингаляции над кастрюлей нельзя дышать над слишком горячим паром;
- если добавляете эфирные масла, то убедитесь, что на них нет аллергии;
- не оставляйте детей без присмотра, особенно, если ингаляции проводятся без небулайзера.
Предыдущая
Правила ингалированияИнгаляции: когда можно, а когда нельзя делать
Следующая
Правила ингалированияСколько минут делать ингаляцию