Персистенция фолликула
Содержание:
Хроническая персистирующая инфекция

Ею могут быть поражены любые клетки организма, и проявляется она только в случаях, когда человеком инфекция уже была ранее перенесена. Следующие лица находятся в группе риска хронической персистирующей инфекции:
- доноры крови;
- беременные;
- недоношенные дети;
- медицинский персонал;
- онкобольные;
- пациенты с иммунодефицитом.
Хроническая персистирующая инфекция имеет три формы: легкую, среднюю и тяжелую. Поскольку такая инфекция может поразить разные органы и системы организма, проявиться она может мышечными болями, общей слабостью организма, желудочно-кишечными патологиями, жаром, гепатитом, увеличением лимфоузлов.
Виды
Выделяют такие разновидности фолликулов:
- примордиальные;
- первичные;
- вторичные;
- третичные.
Примордиальные иначе называются покоящимися. Они локализируются в субкапсулярной зоне. Они наиболее мелкие. Клетки имеют плоскую структуру.
Первичные иначе являются проснувшимися. Они несколько больше примордиальных. Вокруг яйцеклетки расположена оболочка, образованная белковыми веществами.
Вторичные фолликулы обладают несколько большим размером. Они имеют многослойный эпителий и несколько небольших камер, наполненных жидкостью. Вокруг него растет оболочка внутри яичника — тека. Она появляется в яичнике раньше, чем тека и именно по нее идентифицируется вторичная капсула.
Наконец, третичный фолликул (или граафов пузырек) является зрелым. Он достиг наибольшего развития. Он начинает давить на поверхность яичника. Преимущественный его объем занят полостью (капсулой), наполненной жидкостью и содержащей ооцит. Окружен текой.
Что такое персистирующий фолликул
Персистирующий фолликул развивается, когда разрыв капсулы не происходит. Яйцеклетка тогда остается в ней, потому что она не попадает в маточную полость.
Этот процесс является патологическим, потому что при наличии персистенции не может наступить оплодотворение. Женщина испытывает трудности с наступлением гестации.
Капсула может существовать в яичнике около 10 суток. После окончания этого периода начинается новая менструация. В ряде случаев у женщины наблюдается задержка, и она может длиться даже до полутора месяцев.
Капсулы яичника рассасываются самостоятельно без приема дополнительных препаратов. Иногда развивается киста яичника, и она требует лечения.
В крови у женщин с персистирующими капсуламм яичника растет количество эстрогенов, падает уровень прогестерона. Признаки овуляции проходят, потому что желтое тело перемещается в так называемое позади маточное пространство.
Если капсулы яичника существуют длительное время, то возникают задержки месячного цикла. При появлении месячных выделяется большое количество крови.
При обнаружении перстистирующего фолликула запланировать беременность можно только под контролем врача. Для этого гинеколог определяет доминантную капсулу. Это возможно с помощью ультразвукового обследования.
Его делают на восьмой день цикла. На 12 день создаются наиболее подходящие условия для зачатия. Для этого назначается еще одно УЗИ.
Третье обследование назначается на 18 день. Специалист проверяет наличие овуляции. Женщина должна внимательно следить за состоянием своего организма. Через 10 дней разрешается провести тест на беременность.
Что такое доминантный фолликул
Ежемесячно в яичнике увеличиваются несколько капсул с яйцеклетками. Затем их рост приостанавливается, только одна или очень редко — две продолжают увеличиваться. Он является доминантным. Остальные же постепенно регрессируют.
Ежедневно размер доминантного фолликула растет на несколько миллиметров. Накануне овуляции он достигает в размерах до 18 — 20 мм. В этих условиях из него выходит ооцит, полностью готовый принять сперматозоид и образовать зиготу.
На УЗИ доминантный фолликул можно увидеть уже с пятого дня. Реже его видят на восьмой день. В это время он значительно превосходит прочие мешочки.
Этот рост обусловлен активным воздействием фоллилостимулирующего гормона. Если его недостаточно в крови, то он не достигает необходимых значений и даже уменьшается. В этом случае развивается киста яичника. После овуляции в яичнике растет желтое тело.
Виды боли
Болевой синдром относится к основному проявлению многих видов патологий – деструктивных, воспалительных, инфекционных, опухолевых. Но для прояснения клинической картины и быстрой постановки диагноза, врачу нужно знать некоторые сведения о возникшем неприятном ощущении.
Во время посещения специалиста следует:
- уточнить характер боли
- максимально точно указать локализацию дискомфорта
- перечислить факторы, которые предшествовали обострению приступа
- сообщить о методах, поспособствовавших облегчению самочувствия
На основании информации анамнеза пациента врач дифференцирует состояние, поскольку имеет немаловажное значение характер боли
Давление и тяжесть в боку
Возникает во время беременности (при многоплодии, крупных размерах ребёнка и/или на 3 триместре). Состояние создаёт трудности с принятием безболезненного положения тела. Симптом сопровождает внутриутробные движения плода, в том числе – его незначительное смещение после приёма пищи женщиной. Другие причины дискомфорта под рёбрами сбоку – остеохондроз грудного отдела, проблемы с состоянием печени, правой почки, желчного пузыря.
Колющая боль
Появляется преимущественно в течение пробежки или после приёма нездоровой пищи (жирных, копчёных, жареных блюд). Состояние указывает на формирование камней внутри жёлчного пузыря, или проблем с диафрагмой. Также колющее ощущение – признак недостаточного оттока крови от отделов гепатобилиарной системы. Реже таким признаком проявляется холецистит – воспаление жёлчного пузыря.
Тупая боль
Сопровождает широкий спектр болезней – панкреатит, дуоденит, гепатит, пиелонефрит, холецистит. Перечислено поражение поджелудочной железы, 12-перстной кишки, печени, почек, желчного пузыря. Объединяет все указанные патологические состояния усиление боли в правом боку после употребления пищи, смены положения тела.
В случае поражения почек дискомфорт под рёбрами сбоку обостряется вследствие незначительной физической нагрузки. Другие симптомы – расстройство пищеварения, тошнота, рвота, гипертермия.
Резкий приступ
Возникает при так называемой печёночной колике, когда перемещается конкремент, присутствующий в желчном пузыре. Другие патологии, приводящие к появлению болей в правом боку, – острый аппендицит, глистная инвазия, инфаркт миокарда (абдоминальное проявление такового).
Объединяет перечисленные патологии – перемещение локализации из подрёберной части брюшной полости к околопупочной области. Другие симптомы – вздутие живота, снижение веса на фоне частой и массивной рвоты, диареи; гипертермия.
Ноющая боль
Сопровождает развитие колита (воспаления кишечника), цирроза печени, злокачественных новообразований различных органов брюшной полости. Объединяет перечисленные состояния снижение веса, увеличение поражённого органа, сохранение температуры тела на субфебрильном уровне.
У пациента отсутствует аппетит, что вскоре становится причиной снижения веса, анемии, гиповитаминоза. Поскольку ноющая боль под рёбрами сбоку возникает периодически, и степень её интенсивности – варьирует, наличие патологии не подозревают.
К врачу обращаются в 90% случаев лишь тогда, когда болезнь находится на терминальной стадии, а лечение – не обеспечивает эффективности.
Как стимулировать работу яичников в период менопаузы
Чем дольше яичники женщины сохранят свое полноценное функционирование, тем позже начнутся в организме необратимые возрастные изменения. Как заставить яичники работать активнее?
Фундаментом любых положительных преобразований должно стать изменение образа жизни. В это понятие входит целый комплекс мероприятий.
Правильное питание
Большое значение имеет питание. Предпочтение следует отдавать пище растительного происхождения (овощам, фруктам, ягодам, зелени, злаковым культурам), кисломолочным продуктам, диетическим сортам мяса и рыбы
Важно снизить количество потребляемых животных жиров, отказаться от жареной, копченой, излишне соленой еды
Не менее важно употреблять достаточное количество питьевой воды. Для полноценной работы человеческому организму требуется около 1,5 литров чистой воды в день
Чтобы в период менопаузы поддержать работу не только репродуктивных органов, но и всего организма в целом, можно дополнить рацион питания приемом витаминно-минеральных комплексов. Современный фармацевтический рынок предлагает огромный выбор препаратов подобного рода. Их состав разработан с учетом изменений, свойственных климактерию. Например, это могут быть:
Активный образ жизни
Не менее важно наличие регулярной физической активности. Она помогает избежать возникновения застойных явлений в органах малого таза, препятствуя тем самым развитию патологических процессов, способствует уменьшению боли во время месячных, помогает репродуктивной системе женщины работать сбалансировано
Употребление настоев и отваров
Наиболее безопасным вариантом воздействия на функционирование яичников может стать употребление настоев и отваров лекарственных растений, богатых растительными эстрогенами. Фитосоставы на основе этих растений могут отлично дополнить основное лечение климактерических изменений в яичниках:
- шалфей;
- боровая матка;
- красная щетка;
- клевер красный;
- пастушья сумка.
Прием фитогормонов
Усовершенствованным вариантом может стать лечение дисфункции яичников лекарственными препаратами на основе растительных эстрогенов. Эти средства помогают добиться более мягкого течения климактерических изменений, а также предотвращения развития патологий, в том числе и со стороны яичников. Их выбор сегодня огромен, каждый отдельный препарат имеет свои особенности и влияние на женский организм. Поэтому лечение следует доверить опытному специалисту. Наиболее популярными и эффективными средствами считаются:
Применение ЗГТ
Еще одним вариантом стимулирования работы яичников может стать заместительная гормональная терапия (ЗГТ). Препараты данной категории могут выпускаться в виде гелей, мазей (Эстрожель, Дивигель), таблеток (Премарин, Прогинова, Синэстрол) и кожных пластырей (Экстрадерм, Дерместрил). Все они содержат в своем составе искусственные женские половые гормоны. Такое лечение способно помочь яичникам вновь работать активнее. Гормональный фон нормализуется в достаточно сжатые сроки
Однако именно ЗГТ требует более осторожного отношения, так как обладает рядом противопоказаний и побочных действий. Определять, нужно ли заставлять яичники функционировать более длительно, должен опытный специалист
Произошедший во время менопаузы гормональный переворот не может пройти бесследно ни для одного органа женского тела. Перемены, которые претерпевают яичники, безусловно, самые значительные и крупномасштабные. И постараться максимально снизить риск развития неблагоприятных последствий климакса – основная задача женщины, которую она обязана выполнить ради сохранения своего здоровья. Своевременная диагностика климакса и связанных с ним изменений – залог успешного преодоления этого жизненного этапа.
Причины
Главная причина, по которой происходит персистенция зрелого фолликула, и он не лопается – недостаточный уровень гормона ЛГ. Его вырабатывает гипофиз под действием эстрогена. Нарушения, которые влекут за собой недостаточность ЛГ, могут возникнуть в любом из звеньев тонкой взаимосвязи между гипоталамусом, гипофизом и яичниками. Если у женщины будет мало эстрогена, ЛГ тоже может быть мало, но в этом случае наблюдается эстрогеновая недостаточность, когда обычного вызревания фолликулов не происходит изначально.
Если фолликул зрелый, то можно предположить, что уровень эстрогенов у женщины в норме, и тогда снижение синтеза ЛГ может быть связано с определенными причинами.
- Патологии гипофиза, гипоталамуса — как правило, они связаны с нарушением производства важных релизинг-факторов. Угнетение выработки лютеотропина, в частности, могут вызывать травмы головы, опухоли гипофиза и гипоталамуса, перенесенные женщиной нейроинфекции — менингит, энцефалит, менингоэнцефалит или перенесенный инсульт, а также лучевое поражение.
- Возрастной фактор и так называемые гормональные революции – с возрастом у женщины снижается выработка половых гормонов, в связи с чем количество лютеинизирующего гормона тоже снижается. Страдать уровень ЛГ может и в периоды грандиозных эндокринных изменений. Например, при половом созревании, после родов или перед климаксом. На биохимическом уровне это может проявляться отсутствием синхронности в выработке ЛГ и ФСГ. Уменьшение синтеза мелатонина также приводит к снижению ЛГ.
- Принимаемые лекарственные средства — синтез лютеинизирующего гормона снижается, если женщина принимает некоторые гормональные препараты, сердечные гликозиды, антидепрессанты. Ударные дозы эстрогенов, которые содержат оральные контрацептивы, также продолжают в течение некоторого времени нарушать синтез ЛГ, поэтому в течение 2-3 циклов после отмены ОК возможна персистенция фолликула или ановуляция без созревания фолликулов вообще.
- Психологические факторы — длительные и тяжелые эмоциональные переживания, физическое переутомление, недосып вызывают повышенную выработку гормонов стресса. В свою очередь, адренокортикотропины (гормоны стресса АКТГ) подавляют частично выработку половых гормонов и снижают секрецию ЛГ. Именно такой часто бывает причина бесплодия у успешных бизнес-леди, у профессиональных спортсменок.
Важно помнить, что любые заболевания щитовидной железы, коры надпочечников также могут повлечь общий гормональный сбой, проявлением которого может выступать персистенция зрелого фолликула
Поликистоз яичников при климаксе
К сожалению, климакс порой приносит крайне неприятные проявления, которые сопровождаются ощущениями недомогания и боли. Если говорить о возможных неполадках в функционировании яичников, то они чаще всего выражаются в следующем явлении: под действием фолликулостимулирующего (ФСГ) гормона фолликул увеличивается в размерах, как положено при нормальном менструальном цикле, но разница заключается в том, что яйцеклетка внутри фолликула не созревает, и овуляция не происходит. Эта аномалия сопровождается отсутствием выработки прогестерона, которая в норме должна сопровождать овуляцию. Эстрогены тем временем провоцируют утолщение эпителия и вызывают задержку менструации. Когда же месячные приходят, то сопровождаются ощущениями боли, кроме того, значительно повышается длительность и обильность выделений. Весь этот процесс объединяет понятие «персистенция фолликула».
Симптомы поликизтоза яичников
Подобные увеличенные фолликулы иначе называют «кистами». Если появление персистирующего фолликула не единично, то врачи говорят о развитии такого заболевания, как поликистоз яичников. Это заболевание может выражаться следующими симптомами:
- длительной задержкой менструации. Цикл увеличивается до 35 и более дней. Хотя при климаксе данный признак не является основополагающим, ведь нерегулярность цикла в это время вполне закономерное явление;
- обильными или, наоборот скудными менструальными выделениями, которые сопровождают ощущения выраженной боли. Однако характер выделений при климаксе также признак спорный, ведь данный этап сам по себе вызывает подобную картину;
- боль может проявлять себя, локализуясь в области левого или правого яичника, в зависимости от расположения кист. Неприятные ощущения сохраняются и вне менструации. Становится болезненным половой акт;
- увеличением яичников, которое легко объяснимо наличием в их полости персистирующих фолликулов. При этом размер матки становится ниже физиологической нормы;
- увеличением массы тела с характерным распределением жировых отложений по мужскому типу;
- избыточным ростом волос на теле;
- полным или частичным выпадением волос;
- повышенной деятельностью сальных желез;
- угревой сыпью;
- огрубением голоса.
Чем опасен
Поликистоз опасен, прежде всего, злокачественным перерождением. Именно в период менопаузы такая вероятность увеличивается в несколько раз. Кроме того, он способен провоцировать ряд патологических процессов в организме: мастопатию при климаксе, инфаркт миокарда, диабет, гипертонию, инсульт, ожирение, тромбоз сосудов.
Лечение
Лечение поликистоза яичников и единичных кист может носить как медикаментозный, так и оперативный характер. Первоначально предпочтение отдается гормональной терапии, в период менопаузы она, как правило, оказывает выраженный положительный эффект на течение заболевания. Если же положительная динамика отсутствует, то приходится лечить поликистоз, прибегая к помощи хирурга.
Следует помнить, что появление любой боли в области органов малого таза должно стать поводом для незамедлительного обращения к врачу.
Причины и лечение поликистоза яичников
Причины возникновения поликистоза до сих пор вызывают вопросы у специалистов. Считается, что спровоцировать развитие данного заболевания могут стрессовые ситуации или неврологические расстройства.
Существуют также факторы, которые требуют медикаментозной терапии:
- эндокринные заболевания – стоят на первом месте;
- ожирение;
- резкое похудение;
- неправильный прием КОКов (комбинированных оральных контрацептивов).
Терапия синдрома основывается на следующих методах:
- Устранение ожирения путем снижения веса женщины приводит к нормализации уровня мужских половых гормонов. Это является одним из главных аспектов терапии.
- Препараты гормонов – контрацептивы. Они применяются для нормализации цикличности выработки ФСГ и ЛГ (лютеинизирующий гормон). Предпочтение отдается гормональным контрацептивам, содержащим в своем составе антиандрогенные компоненты.
- Метформин – препарат, воздействующий на первопричину возникновения поликистоза. Этой причиной являются метаболические нарушения, вызванные сбоем в выработке гормона инсулина, что приводит к дисбалансу мужских и женских гормонов. Прием метформина должен быть длительным, не менее 4-х месяцев.
- Антиандрогенные препараты способствуют устранению воздействия мужских половых гормонов на организм женщины. При их приеме отмечается снижение потливости, оволосения, уменьшение количества угревой сыпи. Эти препараты могут применяться как отдельно, так и в составе гормональных контрацептивов.
- Индукция овуляции (или стимуляция) проводится обязательно после предварительной подготовки организма женщины вышеперечисленными препаратами. Существует несколько схем стимуляции работы яичников, которые эффективны при желании забеременеть. Возможное осложнение – гиперстимуляция женской репродуктивной системы.
- Методы хирургического вмешательства применяются крайне редко в случае отсутствия эффекта от медикаментозной терапии. Главная задача хирургического лечения – облегчить выход яйцеклетки путем надсечения плотной оболочки придатка. Эта операция носит название каутеризация яичников. Также может применяться резекция придатков – частичное удаление паренхимы этого органа. Проводится данная манипуляция с целью снижения выработки мужских гормонов.
Лечение синдрома поликистозных яичников должно происходить в комплексе с использованием практически всех вышеперечисленных методов (за исключением хирургического). Только при таком подходе высока вероятность полного излечения пациентки и наступления беременности.
Диагностические мероприятия
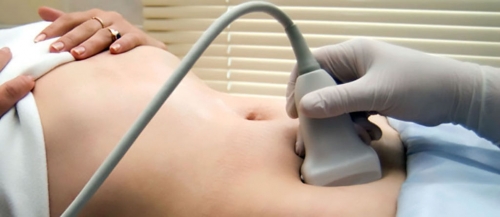
Врач может заподозрить диагноз при обращении пациентки с жалобами на нарушение менструального цикла, задержку менструации, отсутствие желанной беременности. Необходимо отметить, что подобная симптоматика непатогномонична и может сопровождать ряд других гинекологических заболеваний, поэтому окончательный диагноз устанавливают после проведенного обследования. Алгоритм диагностики включает:
• Мониторинг фолликулогенеза. Это основной способ, наглядно подтверждающий персистенцию. До начала менструального кровотечения в яичнике присутствует один или более доминантных фолликулов со средними размерами от 18-26 мм. Нет признаков овуляции, желтое тело не развивается, свободная жидкость в ретроматочном пространстве отсутствует.
• Оценку гормонального профиля. Выпадение из менструального цикла лютеиновой фазы подтверждается высоким уровнем эстрадиола, прогестерон во второй фазе в норме, прегнандиол мочи снижен. Концентрация ФСГ повышено, ЛГ — уменьшено, секретирование гонадотропинов неритмично.
• Ультразвуковое сканирование. УЗИ яичников лоцирует изменения, типичные для состояния гиперэстрогении:
1. гиперплазию эндометрия; 2. увеличение матки в размерах; 3. мелкокистозную дегенерацию овариальной ткани при ритмическом персистировании; 4. поликистозное изменение тканей яичника с увеличением их размеров у пациенток с болезнь Шредера.
Верификация диагноза возможна с помощью морфологического исследования биоптата эндометрия. В биоматериале, полученном при гистероскопии или диагностическом выскабливании, определяют избыточную пролиферацию, вариативную гиперплазию эндометрия:
• железисто-кистозную; • аденоматозную; • полипозную; • атипичную.
Слизистая может подвергаться дисплазии.
Как дополнительный способ обследования может быть выполнена кольпоскопия. Исследование обосновано, так как на фоне длительной гиперэстрогении ожидаемы изменения со стороны шейки матки:
• гипертрофия и гиперплазия; • формирование псевдоэрозий; • эндоцервициты и цервициты; • лейкоплакия; • дисплазия.
В общем анализе крови выявляют анемию (низкий уровень гемоглобина). Дифференциальная диагностика проводится с беременностью, преждевременным истощением яичников (ранний климакс), дисфункциональными нарушениями при оофоритах, аднекситах, опухолевой патологии и пр. Обоснована консультация эндокринолога, онколога в зависимости от клинической ситуации.
Возбудители инфекции
Не все микроорганизмы могут существовать в организме и при этом себя не выдавать. Персистирующие вирусы обязательно должны иметь такое свойство, как внутриклеточное существование в микроорганизме. К числу таких агентов можно отнести:
- хламидии;
- хеликобактер;
- микоплазмы;
- вирусы группы герпесвируса ( на территории РФ и в странах СНГ от персистирующей герпетической инфекции страдает более 22 миллионов человек);
- токсоплазмы;
- гепатит;
- ВИЧ.
Перечисленные вирусы стремятся не быть опознанными иммунной системой. Происходит это за счет интеграции вируса с геномом человека, поэтому медленно развивается инфекционный процесс и может вовсе остаться без внимания.
Диагностика
Обследование для исключения персистенции фолликула назначают пациенткам с жалобами на нарушения менструального цикла, постоянные задержки месячных, невозможность забеременеть. Поскольку симптомы расстройства не являются патогномоничными и могут наблюдаться при других гинекологических заболеваниях, для диагностики рекомендованы методы, позволяющие выявить неовулировавший доминантный фолликул и характерные гормональные изменения:
- Мониторинг фолликулогенеза. Фолликулометрия является золотым стандартом в постановке диагноза фолликулярной персистенции. Практически до начала менструальноподобных выделений в яичнике сохраняется один или несколько доминантных фолликулов размерами 18-24 мм и более. Отсутствуют признаки овуляции — жёлтое тело не развивается, свободной жидкости в ретроматочном пространстве нет.
- Определение уровня половых гормонов. Лютеиновая фаза овариального цикла отсутствует: постоянно сохраняется высокая концентрация эстрадиола, содержание прогестерона в крови во второй половине межменструального цикла не повышается, уровень прегнандиола в моче снижен. Содержание ФСГ повышено, лютеинизирующего гормона — уменьшено, секреция гонадотропинов неритмична.
- УЗИ органов малого таза. Ультразвуковое исследование выявляет изменения, характерные для гиперэстрогении: эндометрий гиперплазирован, матка увеличена в размерах. У пациенток с ритмической персистенцией отмечается мелкокистозная дегенерация овариальной ткани, при болезни Шредера возможна поликистозная дегенерация яичников с увеличением их размеров.
- Гистологическое исследование биоптата эндометрия. В биологическом материале, полученном с помощью гистероскопии или диагностического выскабливания матки, выявляются признаки избыточной пролиферации, различных вариантов гиперплазии эндометрия — железисто-кистозной, аденоматозной, полипозной, атипичной. Возможна дисплазия слизистой оболочки.
В качестве дополнительного метода показана кольпоскопия, выявляющая гиперэстрогенные изменения шейки матки — гипертрофию с гиперплазией, псевдоэрозии, эндоцервицит, цервицит, лейкоплакию, дисплазию. В общем анализе крови часто определяется снижение уровней эритроцитов и гемоглобина. Фолликулярную персистенцию дифференцируют с беременностью, ранним климаксом, другими причинами ановуляции и дисфункциональных маточных кровотечений — адреногенитальным синдромом, поликистозом яичников, яичниковой дисфункцией при оофоритах, аднекситах, опухолях овариальной ткани и т. д. По показаниям пациентку консультируют эндокринолог, нейрохирург, онколог.














