Резус-конфликт: мирные способы разрешения
Содержание:
- Когда возникает резус-конфликт?
- Резус-фактор: что это за зверь?
- …а дальше?
- Распространенные вопросы
- Какой бывает несовместимость?
- Что это такое?
- Как влияет резус — фактор родителей на ребенка
- Почему возникает конфликт?
- Исследования, позволяющие определить степень поражения плода
- Профилактика резус-конфликта при беременности
- Антирезусный иммуноглобулин
- Когда происходит конфликт по группе крови
- Резус-конфликт при беременности: симптомы
- Причины возникновения
Когда возникает резус-конфликт?
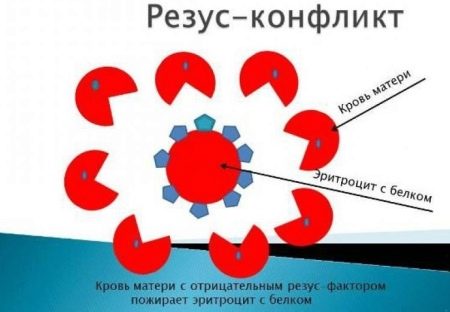
Резус-конфликт может возникнуть во время беременности, если резус-фактор матери не совпадает с резус-фактором плода. В случае, когда носителем положительного резус-фактора является малыш, вероятность возникновения резус-конфликта гораздо выше, чем при обратной ситуации, и последствия его куда более серьезны. Поэтому чаще всего, если речь идет о резус-конфликтной беременности, подразумевается именно комбинация «резус-отрицательная мама + резус-положительный малыш».
Такая комбинация возникает примерно в 75% процентах случаев, когда мама — резус-отрицательна, папа — резус-положителен (для особо любопытных наших читателей — краткий экскурс в генетику: генотип, отвечающий за положительный папин резус-фактор, может быть гомозиготным или гетерозиготным. В случае гомозиготности резус-фактора папы будущий малыш обязательно будет резус-положительным, в противном же случае — шансы родить «положительного» и «отрицательного» малыша равны).
В чем же опасность резус-несовместимой беременности? Дело в том, что если в кровь резус-отрицательного человека попадут резус-положительные эритроциты, организм воспримет их как нечто чужеродное, и начнет вырабатывать антитела, разрушающие «чужаков». И если по каким-либо причинам в крови матери появятся такие антитела, будущему ребенку начнет угрожать серьезная опасность.
Попав через плаценту в кровь к ребенку, антитела начинают разрушать его эритроциты. Всю серьезность последствий этого несложно представить: ведь все мы со школьной скамьи знаем: важнейшая функция эритроцитов – транспортировать кислород к органам и тканям. Патологическое состояние плода, возникающее в результате попадания в его кровь резус-антител, врачи называют гемолитической болезнью. Не будем останавливаться на подробных описаниях симптомов и исходов этой болезни – полагаю, и так примерно понятен масштаб последствий, вызванный катастрофической нехваткой кислорода, да еще и в только формирующемся организме!
Но на самом деле вовсе необязательно, что при резус-несовместимой беременности разовьется резус-конфликт матери и плода. Очень часто во время такой беременности антитела либо совсем отсутствуют в крови, либо их количество настолько мало, что не представляет серьезной опасности для ребенка.
Какие же факторы могут спровоцировать выработку антител в организме будущей мамы?
- Попадание крови малыша в кровоток матери. Это может произойти при родах, аборте или самопроизвольном выкидыше, при проведении амниоцентеза (исследование, проводимое путем введения длинной тонкой иглы сквозь брюшную стенку в матку) и т.п. Кроме того, попадание чужеродных эритроцитов может произойти внутриутробно через плаценту. Их проникновению в материнский кровоток способствуют инфекционные факторы, повышающие проницаемость плаценты, мелкие травмы, кровоизлияния и другие повреждения плаценты.
- Антитела в крови резус-отрицательной женщины уже вырабатывались когда-то до беременности в результате, к примеру, переливания крови без учета резус-совместимости (пусть даже в раннем возрасте).
- В очень малом проценте случаев антитела к резус-положительным эритроцитам образуются в организме беременной женщины без каких-либо видимых причин.
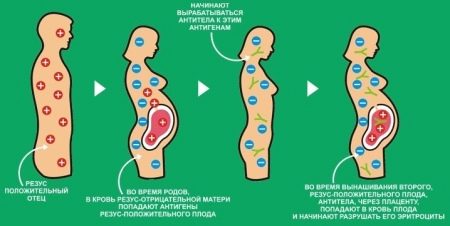
После того, как произошла первая встреча организма с инородными эритроцитами, в крови женщины остаются «клетки памяти», которые при последующих столкновениях с «вражескими» кровяными тельцами организуют быструю выработку антител. Именно поэтому вероятность резус-конфликта во время первой беременности сравнительно невысока (порядка 10%), но, если не принять определенных мер профилактики, то при последующих беременностях вероятность проблем существенно возрастает, так как во время родов резус-положительного ребенка происходит контакт с несовместимой кровью.
| В резус-отрицательную кровь матери попадают резус-положительные эритроциты. Материнская кровь уже встречалась с резус-белками и содержит «клетки памяти». | «Клетки памяти» начинают активную выработку антител к резус-положительным эритроцитам, которые через пуповинный кровоток попадают в кровь плода. |
Резус-фактор: что это за зверь?
Как всем известно еще с незапамятных школьных времен, «резус» — это такая обезьяна. Именно у нее в крови у первой обнаружили некий «фактор», который в ее честь и назвали.
Те же из наших читателей, у которых в школе по биологии была твердая пятерка и у мамы на антресолях до сих пор хранится почетная грамота со слета юных любителей анатомии, знают, что «фактор» этот на самом деле представляет собой белки системы «резус», расположенные на поверхности эритроцитов. Причем у некоторых людей эти белки на эритроцитах есть, а у других – напрочь отсутствуют.
Наличие или отсутствие резус-фактора в эритроцитах людей обуславливает принадлежность их к резус-положительной или резус-отрицательной группе. Установлено, что 86% людей европеоидной («белой») расы обладают положительным резус-фактором, а 14% – отрицательным.
Антигены системы резус вырабатываются у плода, начиная с 8-10 недели внутриутробного развития.
…а дальше?
Если в первую резус-несовместимую беременность проблемы выработки антител вас миновали, инъекция иммуноглобулина введена вовремя, то следующая беременность для вас изначально ничем не будет отличаться от первой, т.е. вероятность развития резус-конфликта по-прежнему останется на уровне 10%.
Но в любом случае важно помнить: сам по себе факт возможности резус-конфликта и даже наличия антител в крови – это не противопоказания к беременности и уж тем более не повод для ее прерывания. Просто такая беременность требует гораздо более ответственного и внимательного к себе отношения
Постарайтесь найти грамотного специалиста, которому вы полностью доверяете, и четко выполняйте все его рекомендации.
Распространенные вопросы
Можно ли кормить ребенка грудью?
Если у женщины с отрицательным резусом появился на свет ребенок с положительным резус-фактором, и гемолитической болезни нет, то грудное вскармливание не противопоказано.
Малышам, которые испытали на себе иммунную атаку и родились с гемолитической болезнью новорожденных, в течение 2 недель после введения маме иммуноглобулина не рекомендуется питаться материнским молоком. В дальнейшем решение о кормлении грудью принимают неонатологи.
Можно ли выносить второго ребенка без конфликта, если при первой беременности конфликт был?
Можно. При условии, что ребенок унаследует отрицательный резус-фактор. В этом случае конфликта не будет, но вот антитела в крови мамы могут выявляться в течение всего срока вынашивания, причем в достаточно большой концентрации. Они никак не будут влиять на малыша с Rh (-), и волноваться по поводу их присутствия не стоит.
Прежде, чем беременеть вновь, маме и папе стоит посетить генетика, который даст им исчерпывающие ответы о вероятности наследования их будущими детьми той или иной характеристики крови.
Резус-фактор папы неизвестен
При постановке будущей мамы на учет в женской консультации, сразу после выявления у нее отрицательного резуса, в консультацию приглашается и папа будущего малыша для сдачи анализа крови. Только так доктор может быть уверен, что точно знает исходные данные матери и отца.
Если резус папы неизвестен, и пригласить его сдать кровь по каким-то причинам невозможно, если беременность наступила от ЭКО донорской спермой, то женщине будут проводить анализ крови на антитела чуть чаще, чем другим беременным с такой же кровью. Это делается для того, чтобы не пропустить момента начала конфликта, если он будет иметь место.
А предложение доктора пригласить мужа, чтобы тот сдал кровь на антитела — повод сменить доктора на более грамотного специалиста. Антител в крови мужчин не бывает, поскольку они не беременеют и никак физически не контактируют с плодом во время беременности жены.
Есть ли влияние фертильности?
Такой связи не существует. Наличие отрицательного резуса еще не говорит о том, что женщине будет сложно забеременеть.
На уровень фертильности влияют совсем другие факторы — вредные привычки, злоупотребление кофеином, лишний вес и заболевания мочеполовой системы, отягощенный анамнез, в том числе большое количество абортов в прошлом.
Это распространенное заблуждение. Причем, к сожалению, часто такое утверждение можно услышать даже от медицинских работников. Методика проведения аборта значения не имеет. Каким бы он ни был, эритроциты ребенка все равно попадают в кровоток матери и вызывают образование антител.
На самом деле величина таких рисков — понятие довольно относительное. Никто не может с точностью до процента сказать, будет конфликт или нет. Однако у медиков есть определенная статистика, которая оценивает (приблизительно) вероятность сенсибилизации женского организма после неудачной первой беременности:
- выкидыш на маленьком сроке — +3% к возможному будущему конфликту;
- искусственное прерывание беременности (аборт) – +7% к вероятному будущему конфликту;
- внематочная беременность и операция по ее устранению – +1%;
- родоразрешение в срок живым плодом – + 15-20%;
- родоразрешение путем кесарева сечения – + 35-50% к возможному конфликту во время следующей беременности.
Если эта же женщина решит родить еще одного малыша, при условии, что первые роды прошли хорошо естественным путем, то вероятность проблемы составит более 30%, а если первые роды завершились кесаревым сечением, то более 60%.
Соответственно, взвесить риски может любая женщина с отрицательным резус-фактором, которая задумала в очередной раз стать мамой.
Всегда ли наличие антител говорит о том, что ребенок родится больным?
Нет, так бывает не всегда. Ребенок защищен специальными фильтрами, которые есть в плаценте, они частично сдерживают агрессивные материнские антитела.
Небольшое количество антител не сможет причинить ребенку большого вреда. Но если плацента стареет раньше срока, если количество вод малое, если женщина заболела инфекционным недугом (даже обычным ОРВИ), если она принимает лекарства без контроля со стороны лечащего врача, то вероятность снижения защитных функций фильтров плаценты существенно повышается, и риск родить больного малыша увеличится.
Какой бывает несовместимость?
Рассмотрим ее основные виды.
Иммунологическая несовместимость (биологическая)
Этот вид патологии встречается у 10% бесплодных пар. При иммунологической несовместимости организм женщины воспринимает половые клетки мужчины как чужеродные агенты, продуцируя к ним антитела. Едва попав в половые пути женщины, сперматозоиды гибнут. Иммунологическая несовместимость напоминает аллергическую реакцию организма.
Причины:
- слабая иммунная система одного или обоих партнеров (хронические вялотекущие инфекции, аборты и гинекологические операции в прошлом, вредные привычки и пр.);
- аллергия у мужчины на собственную семенную жидкость, на фоне чего половые клетки гибнут;
- беспорядочная половая жизнь одного или обоих партнеров в прошлом;
- использование презервативов как метода контрацепции длительный промежуток времени.
Реже у женщин обнаруживается аллергическая реакция на семенную жидкость конкретного мужчины. Современные тесты позволяют установить иммунологическую несовместимость.
Несовместимость по резус-фактору
В некоторых случаях несовместимость супругов при зачатии возникает из-за резус-фактора. Резус-фактор — это соединение белковых фракций, расположенное на мембране эритроцитов. Он бывает положительным при наличии антигена и отрицательным — при его отсутствии. Проблем с зачатием и рождением здорового ребенка не возникает у супругов, которые имеют одинаковый резус-фактор или положительный резус у женщины.
Если женщина имеет отрицательный резус, а мужчина — положительный, первая беременность в паре будет протекать нормально (при условии, что в прошлом женщина не рожала и не делала абортов). Если супруги решатся на вторую беременность, то у них могут появиться проблемы. Организм женщины начнет отвергать эмбрион, воспринимая его за чужеродное тело. В итоге возникнет выкидыш. Подробнее о резус-конфликте при беременности →
Определить наличие в паре резус-конфликта несложно: достаточно сдать соответствующий анализ крови обоим супругам. При резус-несовместимости в родах женщине вводится специфический иммуноглобулин, подавляющий агрессивность иммунной системы. Реже проводится переливание крови. Несовместимость партнеров при зачатии по резус-фактору — не приговор. В настоящее время медицина умеет бороться с этой проблемой.
Несовместимость по микрофлоре
Этот вид супружеской несовместимости встречается в 2% случаев. В этом случае микрофлора партнера воспринимается организмом за чужеродную. Оказавшись в микрофлоре влагалища, половые клетки мужчины гибнут.
Чтобы определить этот редкий вид несовместимости, у обоих супругов берутся мазки на бактериологический посев. В ходе исследования выявляется возбудитель и подтверждается диагноз несовместимости по микрофлоре партнеров.
Генетическая несовместимость
В каждой человеческой клетке находится лейкоцитарный антиген, защищающий ее от опасных агентов. Если супруги имеют похожий набор хромосом, женский организм реагирует на беременность как на инородный объект. На этом фоне иммунная система начинает синтез антител. Возможность родить здорового ребенка существует только при различных наборах хромосом.
Для выявления генетической несовместимости нужно сдать соответствующий анализ крови в любой генетической лаборатории. Проблему можно решить с помощью ЭКО или ИКСИ с участием генетиков.
Что это такое?
Резус-фактор характеризует кровь человека, как и ее группа. Резус (отрицательный или положительный) нельзя называть «плохим» или «хорошим»: это как цвет волос, длина бедренной кости, размер стопы. Невозможно и изменить резус-фактор крови, он наследуется от одного из родителей и остается с человеком на всю жизнь. Люди передают свои гены, определяющие резус-фактор, детям.
Кровь у разных людей различается тем, есть ли особый белок в эритроцитах – клетках, имеющих очень узкую специализацию (они доставляют кислород). Если белок там присутствует – определяется положительный резус-фактор. Если белка нет, резус-фактор отрицательный.
Обычно отрицательный резус-фактор никак себя не проявляет, не оказывает влияния на человеческое здоровье, самочувствие, склонность к тем или иным патологиям. Он не дает никаких преимуществ в спорте или интеллектуальных занятиях. Его (как и группу крови) нужно определить, сдав специальный анализ, и запомнить. В советское время даже ставили особый штамп в паспорте, а сегодня нашивки с группой крови и резусом есть на формах военнослужащих, спасателей, пожарных и так далее.
Несколько лет назад появилась теория о том, что группа и резус крови влияют на пищевые предпочтения человека, а также на то, какие продукты ему необходимо употреблять в пищу, а от каких лучше отказаться. Пока эта теория не подтверждена на 100%.
Однако информация об этих параметрах очень важна, если возникает необходимость в переливании крови
Крайне важно, чтобы кровь была перелита от донора с такой же группой крови и с таким же резус-фактором
Иногда (но далеко не всегда) эти параметры влияют на вынашивание и на развитие ребенка. Если малышу достался «отцовский» резус, а у матери он другой, такая беременность нуждается в более серьезном отношении. Если понадеяться на судьбу и ничего не предпринимать, беременность может прерваться.
Конечно, резус-конфликт возникает далеко не всегда. Тысячи малышей, рожденных в результате резус-конфликтной беременности, нормально растут и развиваются. Все же при разных резусах крови у родителей нужно серьезно отнестись к возможным осложнениям. На консультации по поводу беременности, которую женщина хочет сохранить, врач обязательно спросит о резус-факторе. Если будущие родители ничего об этом не знают, он назначит анализ на группу крови и резус-фактор.
Известно, что ребенок наследует резус-фактор от одного их родителей. С точки зрения генетики это происходит следующим образом. Человеческие познания о генетике доказывают, что резус-положительный человек может иметь гомозиготный или гетерозиготный генотип.
В зависимости от генотипа супругов (даже в семье, где оба родителя имеют положительный резус крови) у ребенка он может оказаться отрицательным.
Современные ученые считают, что формирование резус-принадлежности плода начинается на 8 неделе вынашивания. Для малыша с отличающимся от материнского резус-фактором внутриутробный период может быть довольно опасным, поскольку организм женщины «атакует» плод, воспринимая его как угрозу. Такая беременность называется резус-конфликтной. Внутриутробная смертность при этой патологии достигает 6%.
Однако наука не только раскрыла механизм возникновения резус-конфликта, но и разработала эффективные методы его профилактики и лечения. Еще пару десятилетий назад супружеским парам с разными резус-факторами крови не рекомендовали иметь более одного ребенка, чтобы избежать возможных осложнений. Сейчас семьи, где у родителей резус-факторы крови не совпадают, могут иметь двух или даже трех детей.
Приблизительно у 99% людей, принадлежащих к монголоидной расе, положительный резус-фактор. Среди европеоидов их доля меньше – 90%.
Как влияет резус — фактор родителей на ребенка
Известно, что если у женщины резус-фактор «-», а у мужчины резус «+», то возникает серологический конфликт.
Как влияет резус-фактор на будущего ребенка?
Серологический конфликт — это расстройство, затрагивающее главным образом женщин с группой Rh- крови, имеющих детей с Rh + мужчиной. Это явление вызывает гемолитическую болезнь плода или новорожденного. Суть проблемы заключается в выработке матерью антител, разрушающих эритроциты плода. Это приводит к анемии и многим другим серьезным осложнениям.
Следует отметить, что серологический конфликт редко возникает при первой беременности, поскольку иммунная система матери еще не продуцирует антитела к резус-фактору.
Резус-конфликт при беременности появляется не раньше, чем через 16 недель после зачатия. Если к 20 неделям беременности антитела не обнаружены, они вряд ли появятся.
Резус — конфликт напоминает механизм защиты от вирусов, когда формируется сопротивление иммунной системой, чтобы уничтожить «врага». В то время как в случае патогенных микроорганизмов явление оказывает благоприятное воздействие, в случае серологического конфликта эффект является совершенно противоположным, поскольку он вызывает патологические состояния у ребенка.
В результате наследования плод получает антигенные характеристики, как от матери, так и от отца. Во время беременности из-за проникновения в кровообращение матери клеток крови плода с антигенными характеристиками отца (которых у матери нет) мать начинает вырабатывать антитела, направленные против этих антигенов.

Наиболее известным и важным примером серологического конфликта является различие в антигенах резус-клеток у плода и матери. Образование антител в кровообращении женщины происходит, когда плод наследует отцовский «D» (Rh +) антиген, а мать имеет «d» (Rh–) антиген.
Получающиеся в результате антитела к резус-фактору попадают в кровообращение ребенка и вызывают повреждение клеток крови, что приводит к гемолитической болезни.
Самая легкая форма гемолитической болезни — разрушение клеток крови ребенка. Ребенок рождается с анемией, которая обычно сопровождается увеличением селезенки и печени, но это не представляет угрозы для его жизни. Со временем картина крови значительно улучшается и ребенок правильно развивается. Однако следует подчеркнуть, что в некоторых случаях анемия носит тяжелый характер и требует специального лечения.
Неонатальная желтуха еще одна форма гемолитической болезни. Ребенок выглядит вполне здоровым, но в первый день после родов начинает появляться желтушный окрас кожных покровов. Наблюдается очень быстрое увеличение билирубина, который оказывает токсическое воздействие на мозг и печень ребенка.
Последней и наиболее серьезной формой гемолитической болезни новорожденных является генерализованный отек плода. В результате разрушения клеток крови ребенка антителами матери (все еще на стадии внутриутробной жизни) нарушается кровообращение и увеличивается проницаемость для сосудов. Что это значит? Жидкость из кровеносных сосудов уходит в соседние ткани, вызывая образование внутреннего отека в важных органах, например в брюшине или перикардиальном мешке, который окружает сердце. К сожалению, отек настолько серьезное патологическое состояние, что обычно приводит к гибели ребенка в утробе матери или сразу после рождения.
Почему возникает конфликт?
Немалую роль играет группа крови и резус-фактор в акушерстве. Выкидыши, мертворождения, ГБН (гемолитическая болезнь новорожденных) – все это происки системы Rh в женском организме, сенсибилизированном к фактору, который у него отсутствует. Среди причин, вызывающих сенсибилизацию, чаще всего называют отрицательный резус женщины, несовместимый при беременности с положительным фактором плода, который он получил от отца – антиген Rh0 (D) или DC,поскольку чистый D встречается реже, как и антитела к нему (анти-D).
Обычно первая беременность протекает без осложнений, но, сенсибилизируясь Rh(+) во время родов, организм женщины начинает синтезировать антитела, которые вторую беременность встречают, как врага, если она окажется с резус-принадлежностью, аналогичной первой.
Что следует знать и помнить женщинам, награжденным отрицательным резус-фактором?
Если уж так «повезло» от рождения, что молодая здоровая женщина, мечтающая стать матерью, узнает, что препятствием на пути к мечте может стать ее антигенный состав по системе резус, то в некоторых вопросах она особенно должна быть внимательна. Нелишним будет знать и помнить, что такое резус, чем грозит отрицательный, как защитить себя и будущего малыша от нежелательных, а порой и страшных, последствий:
-
О виновнике осложнений. Главным виновником грозных осложнений резус-конфликта при беременности считают антиген Rh0 (D), который, поступая с эритроцитами плода в кровоток матери и обладая большой силой, вызывает иммунный ответ. Однако до конца первой беременности проникновение эритроцитов плода через плаценту незначительное (если она не повреждена, например, при амниоцентезе), поэтому резус-конфликта матери и плода пока нет.
атака антигена Rh0 (D) на плод
Основной обмен клетками пройдет во время родов, вот тогда (в течение 24-48 часов после родов) и вводится антирезусный иммуноглобулин, способный нейтрализовать чужеродный фактор (положительный эффект – 99%). Если этого не сделать, то сформированные в организме женщины антитела, даже если они находятся в низком титре (во время беременности он увеличится) послужат причиной резус-конфликта матери и плода, приводящего к серьезным последствиям.
- Об осложнениях и последствиях. Наиболее грозным осложнением резус-конфликта при беременности является гемолитическая болезнь новорожденных (ГБН), которая развивается при поступлении иммунных антител матери (неполные IgG, проникающие через плаценту) в кровоток плода, где они, адсорбируясь на эритроцитах, разрушают последние. Разрушение красных клеток крови приводит к гемолитической анемии с клиническими симптомами гепато-, спленомегалии, билирубинемии, поражения нервной системы и др. Ситуация при ГБН требует огромных усилий для спасения крошечного организма (обменное переливание крови), но, к сожалению, нередко заканчивается гибелью малыша. Врожденная глухота у младенца считается лучшим исходом ГБН, поскольку выжившим детям может грозить тяжелая умственная отсталость.
- Об опасности искусственного прерывания беременности. Следует заметить, что искусственное прерывание беременности может принести не меньше вреда, чем благополучно законченная беременность, поскольку во время аборта происходит сильная сенсибилизация женского организма положительным резусом. Чтобы защитить женщину от последующих неприятностей и сохранить способность к деторождению, сразу после аборта ей следует ввести антирезусную сыворотку .
Кроме этого, нужно помнить, что резус-конфликт матери и плода возможен не только при несовместимости по антигену D, ведь иной раз имеют место и другие комбинации антигенов, например DccEE, которые тоже способны запустить процесс антителообразования – чаще анти-hr´(c), антитела к антигену Е (анти-Е) вырабатываются крайне редко, а анти-е и вовсе не встречаются.
Исследования, позволяющие определить степень поражения плода
Определить состояние плода можно при помощи целого ряда исследований, в том числе и инвазивные, то есть связанные с определенным риском для здоровья плода. С 18 недели начинают регулярно обследовать ребенка при помощи УЗИ
Факторы, на которое обращают внимание врачи – поза, в которой находится плод, состояние тканей, плаценты, вены и так далее
Первое исследование назначается в районе 18-20 недель, следующее – в 24-26, затем в 30-32, еще одно в 34-36 недель и последнее непосредственно перед родами. Впрочем, если состояние плода будет оцениваться как тяжелое, матери могут назначить дополнительные ультразвуковые исследования.
Еще один способ исследования, позволяющий оценить состояние малыша – это допплерометрия. Оно позволяет оценить работу сердца и скорость кровотока в кровеносных сосудах плода и плаценты.
КТГ также неоценимо в вопросах оценки состояния ребенка. Оно позволяет определить реактивность сердечно-сосудистой системы и предположить наличие гипоксии.
Отдельно стоит упомянуть инвазивные способы оценки состояния плода. Их всего два.
Первое – амниоцентез – прокол плодного пузыря и забор околоплодных вод на анализ. Такой анализ позволяет определить количество билирубина. В свою очередь, это позволяет очень точно определить состояние ребенка.
Однако, пункция околоплодного пузыря – это действительно опасная процедура, и в некоторых случаях она влечет за собой попадание инфекции в околоплодные воды, может спровоцировать подтекание околоплодных вод, кровотечение, преждевременную отслойку плаценты и несколько других серьезных патологий.
Показанием к проведению амниоцентеза является титр антител при резус-конфликте 1:16, а также наличие у женщины детей, рожденных с тяжелой формой ГБН.
Второй метод исследования – кордоцентоз. При этом исследовании прокалывается пуповина и берется анализ крови. Этот метод еще точнее определяет содержание билирубина, кроме того, именно этим методов проводится переливание крови ребенку.
Кордоцентоз также весьма опасен и приводит к тем же осложнениям, что и предыдущий метод исследования, кроме того появляется риск развития гематомы на пуповине, которая будет препятствовать обмену веществ между матерью и плодом. Показания для проведения этой процедуры титр антител 1:32, наличие ранее рожденных детей с тяжелой формой ГБН или умерших детей из-за резус-конфликта.
Профилактика резус-конфликта при беременности
Если в крови резус-отрицательной будущей мамы антитела не определяются, на 28-й-30-й неделе беременности ей сделают инъекцию антирезусного иммуноглобулина. Если родится резус-положительный ребенок, то в течение первых 48-72 часов после родов матери тоже делают инъекцию антирезусного иммуноглобулина. Это поможет предотвратить конфликт при следующей беременности. Такой же укол нужен и после выкидыша или аборта на сроке после 8 недель, а также при внематочной беременности. Необходим он и после инвазивной диагностики — биопсии ворсин хориона, амниоцентеза или кордоцентеза, при травмах живота во время беременности и кровотечениях или отслойки плаценты или хориона.
Антирезусный иммуноглобулин
Предотвратить развитие резус-конфликта – или реакции сенсибилизации можно с помощью инъекции антирезусного иммуноглобулина. Фактически он представляет собой дозу готовых антител, которые связываются с поступившими в кровоток матери антигенами малыша. Таким образом «чужеродные элементы» оказываются нейтрализованы и маминому организму нет нужды вырабатывать собственную армию антител.
” Антирезусный иммуноглобулин вводят женщинам с отрицательным резусом, беременным «положительным» плодом на сроке 28-32 недели и в течение 72 часов после родов.
Резус-конфликт, то есть редкое увеличение концентрации антител к антигену Rh запускается, когда резус-положительные эритроциты попадают в кровоток резус-отрицательной мамы. Поэтому все ситуации связанные с кровотечениями во время потенциально «конфликтной» беременности и родоразрешения также требуют незамедлительного введения антирезусного иммуноглобулина.
Важно понимать, что сенсибилизация может произойти и без травмы – проникновение эритроцитов плода через плаценту в кровоток матери возможно и при физиологическом протекании беременности
Когда происходит конфликт по группе крови
Он возможен при самой беременности, во время родов и при грудном вскармливании ребенка.
Отслойка плаценты
Во время вынашивания ребенка
Если беременность протекает нормально, смешивания крови матери и ребенка не происходит, поскольку существует плацентарный барьер. Суть этого барьера заключается в том, что здоровая плацента обладает свойствами пропускать одни вещества от матери к ребенку, а другие нет.
Но иногда кровь смешивается, и возникает конфликт по группе крови при беременности. Такое происходит, например, при отслойке плаценты.
Симптомы отслойки плаценты выглядят так:
- кровотечение из половых путей;
- напряженное состояние матки и боль ее пальпации;
- нарушение работы сердца ребенка.
Опасность для здоровья малыша зависит от степени патологии. Если отслаивается от одной трети до половины плаценты, ребенок погибает. При малейшем подозрении на отслойку плаценты беременной женщине следует немедленно обратиться к врачу.
Наиболее значимый конфликт по группе возникает на ранних этапах беременности. Длительное выделение антител наносит ребенку больший ущерб, чем когда это происходит на поздних сроках или при родах.
При родах
Во время родов происходит естественное разрушение плаценты, кровь матери и ребенка вступает в контакт.
- Риск нежелательных осложнений в виде гемолитической болезни невысок, если роды происходят по нормальному сценарию.
- Однако если они принимают затяжной характер, через определенный промежуток времени у новорожденного может развиться гемолитическая болезнь.
Если рожает женщина с первой группой или с отрицательным резус-фактором, обязательно берется кровь на анализ из вены пуповины, чтобы узнать группу ребенка, его резусный статус и уровень билирубина.
Высокий уровень билирубина показывает, что идет усиленное разрушение эритроцитов в крови малыша. Если показатель билирубина не соответствует норме, в процессе лечения проводятся повторные анализы.
При кормлении
Современная медицина считает, что гемолитическая болезнь может появиться при кормлении ребенка грудью в очень редких случаях, так как материнские антитела гибнут в желудке ребенка. Но еще лет двадцать назад матерям с первой группой или с отрицательным резус-фактором запрещалось несколько дней кормить своих детей. Врачи полагали, что в течение этого времени прекращается выработка антител организмом матери.
Резус-конфликт при беременности: симптомы
До 20-й недели беременности резус-конфликт проявляется очень редко. Как правило симптомы резус-конфликта при беременности появляются ближе к 28-й неделе вынашивания малыша. На УЗИ определяются так называемые УЗ-маркеры — многоводие и толщина плаценты. Если плацента толще, чем положено по сроку беременности, это может быть признаком начинающейся гемолитической болезни, то есть резус-конфликта при беременности. Имеет значение также окружность живота будущего малыша, наличие в его брюшной полости жидкости, увеличение печени и селезенки. Если они увеличены, значит, эти органы могут начать производить молодые эритроциты вместо разрушенных. Еще один симптом — снижение скорости кровотока в мозговой артерии малыша. Этот показатель измеряют при допплерометрии.
Причины возникновения
Резус-фактор определяется тремя парами генов. Главный ген у каждого человека является либо доминантным (его обозначают D), либо рецессивным (d). Гомозиготный генотип – когда от отца и матери ребенок унаследовал один и тот же резус крови. Ген обозначается сочетанием DD или dd. При гетерозиготном генотипе ребенок получает два разных гена – Dd.
При генотипе DD или Dd резус-фактор человека положителен, при генотипе dd – наоборот. Однако такие подробности выясняются только при зачатии посредством процедуры ЭКО, когда пару проверяют на различные факторы. Чаще люди знают только группу крови и резус-фактор. Бывает так, что и эти параметры не определяют. Однако уже на протяжении 30 лет анализ на группу крови и резус-фактор берут еще в роддоме.
Обычно вполне достаточно и этой информации. Резус-конфликт при вынашивании может возникнуть даже в том случае, если у обоих супругов положительный резус.

Причина всегда в том, что резус-фактор ребенка не совпадает с материнским. В этом случае иммунная система женщины принимает плод за элемент, несущий в себе чуждые гены, и стремится освободить от него организм. По этому же принципу иммунитет человека борется с вирусами.
Несовместимость проявляется не всегда. Вероятность проявления негативных симптомов во время первой беременности по одним источникам не превышает 5%, по другим – 10%. Это верно, если женщина состоит на учете по беременности и учитывает назначения.
Однако есть случаи, когда при несовпадении резуса крови у матери и плода не возникает конфликт. В таком случае не развивается гемолитическая болезнь малыша, ребенок рождается здоровым.
Кроме того, в медицине зафиксированы случаи, когда при высоком титре антител в крови матери гемолитическая болезнь у плода не развивается. Специалисты установили, что в материнской крови могут формироваться антитела двух типов. Некоторые имеют достаточно большую молекулу. Такие антитела плацентарный барьер не пропускает в систему кровообращения ребенка.
Таблица совместимости:
|
Мужчина |
Женщина |
Ребенок Положительный/отрицательный,% |
Вероятность резус-конфликта,% |
|
Положительный |
Положительный |
75/25 |
|
|
Положительный |
Отрицательный |
50/50 |
50 |
|
Отрицательный |
Положительный |
50/50 |
|
|
Отрицательный |
Отрицательный |
0/100 |

Существует еще один вид конфликта крови женщины и ребенка – по группе крови, когда она наследуется от мужчины или не совпадает с группой обоих родителей. Несовместимость по группе встречается гораздо реже. Для этого необходимы определенные условия: кровь плода попала в материнскую или наоборот, и при этом у ребенка и матери разные группы. В норме плацента препятствует слиянию крови, но это может произойти, например, если она частично отслаивается.
Механизм этой патологии основан на том, что эритроциты первой группы крови не содержат антигены А и В, которые есть в крови других групп. Первая группа также отличается наличием антител α и β, которые, встречаясь с «чужими» антигенами, начинают разрушать эритроциты плода. Распад клеток сопровождается выделением веществ, которые отрицательно влияют на развитие внутренних органов ребенка – печени, почек, головного мозга. Основным среди токсинов является билирубин.