Синдром кавасаки и его влияние на сердце
Содержание:
- Симптомы
- Диагностика болезни Кавасаки
- КЛАССИФИКАЦИЯ РЕВМАТИЧЕСКИХ БОЛЕЗНЕЙ
- Симптомы болезни Кавасаки
- Причины
- В чем разница между вирусом Коксаки и Кавасаки?
- Американские медики изучают подозрительные случаи заболевания детей. Больше ста юных жителей США заразились новой инфекцией. У них появились симптомы, нехарактерные для COVID-19.
- Симптомы болезни Кавасаки
- Список литературы
- Симптомы болезни
Симптомы
Первым признаком болезни Кавасаки становится резкое повышение температуры до 38-40 °C. Лихорадку невозможно устранить при помощи обычных жаропонижающих средств, и она длится около 5 дней. При отсутствии лечения повышение температуры сохраняется на протяжении 14 дней, а увеличение длительности лихорадочного периода считается неблагоприятным прогностическим симптомом.
Через несколько дней у ребенка появляются другие признаки болезни Кавасаки.
Кожа и слизистые оболочки
Глаза
У большинства детей в первые 7 дней появляется конъюнктивит. Обычно он не сопровождается характерными для этого заболевания выделениями из глаз, и в некоторых случаях сопровождается передним увеитом.
Дыхательные пути
У ребенка появляется сухость слизистой рта и возникают кровоточащие трещины на губах. Язык становится отечным и малиновым, зев краснеет, а миндалины увеличиваются. Кроме этого, происходит отек слизистой носа, проявляющийся его заложенностью.
Кожа
Один из характерных признаков данной патологии — сыпь, локализующаяся на туловище, нижних отделах конечностей и в паху.
В первые 5 недель после начала болезни возникают различные полиморфные и диффузные поражения кожных покровов:
- сыпь в виде красных пятен разного размера;
- волдыри;
- кореподобная или скарлатиноподобная сыпь.
Локализация сыпи обычно типичная, ее элементы обнаруживаются на:
- туловище;
- нижних частях рук и ног;
- паховой зоне.
Через какой-то промежуток времени у ребенка появляются эритематозные изменения и уплотненные участки на подошвах и ладонях. Они мешают нормальному движению пальцев и спустя некоторое время начинают шелушиться.
При болезни Кавасаки обратное развитие высыпаний начинается через 7 дней после их появления, а эритематозные пятна сохраняются на протяжении 2-3 недель.
Лимфатические узлы
Примерно у половины детей болезнь Кавасаки сопровождается увеличением лимфоузлов на шее. Как правило, оно является односторонним.
Пищеварительная система
Нарушения стула (в виде водянистого поноса), боли в животе и рвота могут появляться в начальном периоде болезни. У некоторых детей в острой стадии может развиваться кишечная непроходимость или инвагинация.
На протяжении 2 недель у ребенка с болезнью Кавасаки могут присутствовать симптомы особой формы холецистита, который сопровождается рвотой, поносом, болями в животе (вплоть до печеночной колики). В некоторых случаях заболевание провоцирует развитие панкреатита.
Нервная система
Признаки поражения нервной системы при этом заболевании обычно наблюдаются у детей до года. Они могут проявляться симптомами серозного менингита или синдрома Гийена-Барре. Как правило, они возникают в остром периоде на фоне лихорадки и могут проявляться изолированными параличами, нарушениями слуха и обмороками.
При высокой активности заболевания у детей могут развиваться нервно-мышечные заболевания – миопатии, миозиты, поражение мышц диафрагмы.
Суставы
Примерно в 35 % случаев болезнь Кавасаки сопровождается поражениями суставов – артралгиями и артритами. Суставный синдром чаще длится не более месяца. Обычно происходит поражение коленных, голеностопных и мелких суставов стоп и кистей.
Сердце и сосуды
Поражения сердечно-сосудистой системы при болезни Кавасаки проявляются в виде миокардитов, провоцирующих появление болей в сердце, учащение пульса и аритмии. Нередко патологические процессы вызывают развитие острой сердечной недостаточности.
Примерно через 1,5-2 месяца после начала заболевания у больного могут формироваться аневризмы коронарных сосудов, провоцирующие инфаркт миокарда. Иногда аневризматические расширения формируются на стенках других артерий: подключичных, локтевых, бедренных.
Эти проявления болезни Кавасаки являются наиболее опасными для жизни и здоровья. Как правило, обратное развитие аневризм происходит через месяц, но высокий риск летального исхода от тромбозов и инфаркта миокарда сохраняется на протяжении 3 месяцев.
В более редких случаях болезнь Кавасаки провоцирует развитие других сердечно-сосудистых патологий:
- кардиомегалия;
- гемоперикард;
- вальвулит;
- митральная или аортальная недостаточность;
- перикардит.
На фоне всех вышеописанных симптомов дети с болезнью Кавасаки становятся беспокойными, чрезмерно раздражительными или вялыми.
Диагностика болезни Кавасаки
Болезнь Кавасаки определяют на основании диагностических критериев, поскольку однозначных клинических признаков и специфических тестов не существует
При подозрении на болезнь Кавасаки важно рекомендовать госпитализацию, чтобы провести тщательную оценку и подтвердить диагноз
Типичная первоначальная лабораторная оценка может включать:
- общий анализ крови (ОАК);
- анализ электролитов;
- тестирование почечной функции;
- анализ ферментов печени, альбумина;
- определение скорости оседания эритроцитов (СОЭ);
- анализ крови на C-реактивный белок (CРБ);
- общий анализ мочи (ОАМ) .
При острой стадии заболевания на ОАК часто выявляется анемия лёгкой и средней степени тяжести.
Во время подострой стадии распространён тромбоцитоз — повышение уровня тромбоцитов. Количество тромбоцитов начинает расти на второй неделе от начала заболевания и продолжает увеличиваться на третьей неделе. Повышение уровня маркеров воспаления, таких как СОЭ и СРБ, ― частое явление, но иногда они лишь незначительно возрастают.
Повышенные или умеренно высокие уровни сывороточных трансаминаз или гамма-глутамилтранспептидаз встречаются у 40–60 % пациентов, а лёгкая гипербилирубинемия (увеличение количества билирубина в крови) ― у 10 %. Гипоальбуминемия связана с более тяжёлым и длительным острым заболеванием. Анализ мочи может показывать пиурию (выделение гноя с мочой) у 80 % детей.
Для острой фазы болезни Кавасаки характерно нарушение липидного обмена, которое в конечном итоге приводит к снижению общего холестерина в сыворотке, особенно ЛПВП (липопротеинов высокой плотности), и увеличению триглицеридов.
При подозрении на болезнь Кавасаки выполняют эхокардиографию (ЭхоКГ). В дальнейшем исследование повторяют через 1–2 недели и через 5–6 недель после начала заболевания.
На электрокардиографии (ЭКГ) может определяться тахикардия, удлинённый интервал PR, изменение волны ST-T и снижение напряжения R-волн, указывающие на миокардит. Изменения волн Q или ST-T могут указывать на инфаркт миокарда.
Отдельной группе пациентов может потребоваться катетеризация сердца и ангиография. Ангиография сосудов позволяет детально исследовать артерии, но это может быть связано с большим риском осложнения во время манипуляции, особенно при выполнении в острой фазе заболевания. Коронарная компьютерная томографическая ангиография и магнитно-резонансная ангиография также будут полезны при оценке состояния и наблюдении за коронарными артериями.
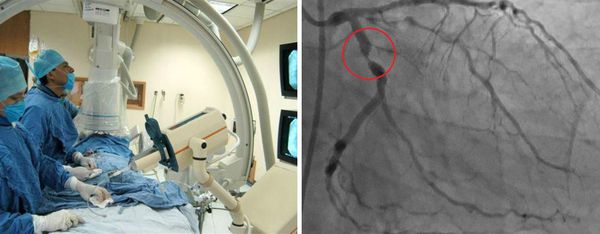
Ультразвуковое исследование показано при дисфункции того или иного органа. Пациентам с клиническими признаками менингита проводят люмбальную пункцию (взятие пробы спинномозговой жидкости).
КЛАССИФИКАЦИЯ РЕВМАТИЧЕСКИХ БОЛЕЗНЕЙ
Внашей стране классификации ревматических болезней разрабатывались неоднократно, начиная с 1928 г.
—со времени создания Всесоюзного антиревматического комитета. Последняя классификация болезней суставов была принята в 1971 г. на 1 Всесоюзном съезде ревматологов. В ней были объединены различные группы суставных заболеваний, однако по мере изучения проблемы стала очевидной необходимость создания новой рабочей классификации заболеваний. С учетом Международной статистической классификации болезней, травм и причин смерти (IX пересмотр), в которой подавляющее большинство ревматических заболеваний было отнесено к болезням костно-мышечной системы и соединительной ткани (XIII класс), III Всесоюзный съезд ревматологов принял рабочую классификацию и номенклатуру ревматических заболеваний
(1990 г.).
Вупомянутой классификации Нозологические формы ревматических болезней имеют 14 рубрик: 1 —
ревматизм (см.); II — диффузные болезни соединительной ткани (см.); Ill — системные васкулиты (см.); IV — ревматоидный артрит (см.); V — ювенильный артрит (см.); VI — анкилозирующий спондилоартрит (болезнь Бехтерева) (см.); VII — артриты и спондилоартриты, сочетающиеся с инфекцией (см.); VIII — микрокристаллические артриты (см.); IX — остеоартроз (см.); Х — другие болезни суставов (см.); XI — болезни внесуставных мягких тканей (см.); XII — болезни костей и остеохондропатии (см.); XIII — артропатии при неревматических заболеваниях.
Несмотря на недостатки данной классификации и наличие в ней спорных положений, ее создание все же помогло в решении некоторых задач. Во-первых, в ней даны максимально полное описание нозологических форм и их систематизация, которые помогают объективно оценить проблему; во-вторых, проведена группировка заболеваний, основанная преимущественно на анатомических и клинических особенностях, в частности на сходстве основных клинических проявлений, требующих проведения в соответствующих группах дифференциальной диагностики. И, наконец, предложенная рабочая классификация аналогична международной классификации пересмотра, которая введена в международную статистическую практику в 1990 г., а в России в середине 90-х годов.
Симптомы болезни Кавасаки
Как правило, болезнь Кавасаки возникает в первые 5 лет жизни, отдельные случаи заболевания отмечались у детей до 8-ми лет. Пик заболеваемости болезнью Кавасаки приходится по одним данным на возраст 9-11 мес., по другим — 1,5-2 года. В течении болезни Кавасаки выделяют три периода: острый — 7-10 дней, подострый — 14-21 день и период выздоровления, который может занимать от нескольких месяцев до 1-2 лет.
Болезнь Кавасаки начинается с подъема температуры тела. Без лечения лихорадка сохраняется в течение 2-х недель. Увеличение лихорадочного периода считается прогностически неблагоприятным симптомом.
Кожные проявления болезни Кавасаки могут возникнуть в течение 5 недель от начала заболевания. Они характеризуются полиморфными диффузными элементами в виде мелких плоских пятен красного цвета (макулярная сыпь), волдырей, скарлатиноподобных или похожих на корь высыпаний. Элементы сыпи располагаются в основном на коже туловища, паховой области и проксимальных отделов конечностей. Со временем возникают эритематозные участки, отмечается болезненное уплотнение кожи ладоней и подошв, обуславливающее ограничение движений в пальцах. Разрешение элементов сыпи при болезни Кавасаки начинается примерно через неделю после их появления. Эритематозные пятна сохраняются 2-3 недели, после чего их поверхность начинает шелушиться.
Поражения слизистых оболочек глаз и ротовой полости. У большинства заболевших болезнью Кавасаки в течение первых 7 дней отмечается появление конъюнктивита обоих глаз, обычно не сопровождающегося выделениями. В некоторых случаях ему сопутствует передний увеит. Наблюдается также сухость и покраснение слизистой оболочки ротовой полости, кровоточащие трещины на губах, малиновая окраска языка и увеличение миндалин. Болезнь Кавасаки в 50% случаев сопровождается увеличением шейных групп лимфатических узлов, чаще односторонним.
Поражение сердца и сосудов при болезни Кавасаки может носить характер миокардита, проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. У 25% пациентов с болезнью Кавасаки через 5-7 недель от начала заболевания выявляются аневризматические расширения коронарных сосудов сердца, которые могут приводить к развитию инфаркта миокарда. В редких случаях появляется перикардит, аортальная или митральная недостаточность. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных, бедренных.
Суставной синдром наблюдается в 35% случаев болезни Кавасаки и длится обычно до 1 месяца. Типичны артралгии и артриты голеностопных и коленных суставов, поражения мелких суставов кистей и стоп.
Возможно поражение органов ЖКТ с возникновением болей в животе, рвоты, поноса. В отдельных случаях наблюдается менингит, уретрит.
Причины
Впервые данный синдром был установлен в Японии в 60-е годы XX века. Имя заболеванию дал японский врач Кавасаки. Он в течение долгого времени наблюдал и лечил детей, у которых были одинаковые симптомы. В это время еще не было установлено название этой болезни.
После предоставления результатов своего исследования на научной медицинской конференции данное заболевание приобрело собственное имя — болезнь Кавасаки.
По статистике данной болезнью больше страдают мальчики. Они болеют преимущественно в 1,5- 2 раза чаще, чем девочки.
Также отмечаются популяционные отличия. У жителей азиатских стран заболеваемость во много раз превышает европейскую. Ученые до сих пор не нашли научного обоснования данного факта.
Встречаются также отдельные случаи заболевания и в более старшем возрасте. В Японии и Америке есть данные об обнаружении данной болезни в 25-30 лет. В отдельных случаях заболевание также находят у грудничков и новорожденных.
Установить единую причину болезни не удалось. В настоящее время продолжаются многочисленные мировые исследования, направленные на установление источника заболевания у малышей.
Большинство ученых сходятся во мнении, что причиной болезни становятся различные вирусы. К наиболее вероятным относят: вирусы герпеса, ретро- и парвовирусы, адено- и цитомегаловирусы и другие причины.
Ряд исследований подчеркивает, что к развитию болезни Кавасаки могут приводить и различные бактериальные инфекции. Ученые обнаружили, что после стрептококковой, стафилококковой и менингококковой инфекции малыши заболевают данной болезнью в несколько раз чаще.
В ряде стран отмечались случаи появления болезни Кавасаки после укуса различных клещей.
Боррелии или риккетсии, которые поступают в кровь во время клещевых инфекций, способствуют развитию воспалительных процессов в кровеносных сосудах. Эти паразиты могут вызывать у малышей развитие аутоиммунных реакций, которые приводят к развитию геморрагического васкулита.
В чем разница между вирусом Коксаки и Кавасаки?
Коксаки вирусы являются частой причиной инфекции. Эти вирусы могут вызывать заболевания от самых легких до угрожающих жизни. Инфекция Коксаки является вирусной инфекцией, и вирус может распространяться, вступая в контакт с дыхательными секретами от инфицированных пациентов.
Болезнь Кавасаки является острым заболеванием, которое поражает в основном здоровых детей в возрасте от 6 месяцев до 5 лет. Диагноз болезни Кавасаки основан на лихорадке, которая длится не менее пяти дней вместе с другими признаками и симптомами, которые часто появляются в виде последовательностей, а не все сразу. Болезнь Кавасаки в настоящее время является наиболее распространенной причиной приобретенных пороков сердца у детей в развитых странах.
- Симптомы вирусной инфекции Коксаки обычно слабые. Вирус Коксаки является одной из причин простуды или легкой красной сыпи. Симптомы вируса Коксаки могут также включать диарею, боль в горле,
- Реже симптомы тяжелой инфекции Коксаки могут включать менингит, энцефалит, боль в груди и воспаление сердца.
- Симптомы болезни Кавасаки включают лихорадку не менее пяти дней и не менее четырех из следующих пяти критериев: красные глаза без выделения, красные и потрескавшиеся губы или земляничный язык, сыпь, отек / покраснение / шелушение рук или ног, большое лимфатические узлы шеи или меньшее количество вышеперечисленных результатов с признаками коронарных аневризм или коронарного расширения, наблюдаемого на эхокардиограмме.
- Болезнь Кавасаки можно разделить на 3 фазы: острая, ранняя фаза (лихорадка и другие основные симптомы), длящаяся от 5 до 10 дней и сопровождающаяся подострой фазой (развитие аневризм коронарной артерии), продолжительностью 11-30 дней. Фаза выздоровления (разрешение острых симптомов) длится от четырех до шести недель.
- Не существует конкретного лекарства или лечения, которое, как было показано, убивает вирус Коксаки, но иммунная система организма обычно способна уничтожить вирус самостоятельно. Внебиржевые обезболивающие средства могут быть использованы для уменьшения боли и лихорадки. Безрецептурные лекарства от простуды (противоотечные, сироп от кашля) могут уменьшить симптомы у взрослых.
- Лечение болезни Кавасаки включает поступление в больницу и введение внутривенного иммуноглобулина и высоких доз аспирина до тех пор, пока температура ребенка не рассосется, после чего следует принимать низкие дозы аспирина в течение шести-восьми недель, пока не будет получена нормальная эхокардиограмма.
- Большинство людей, которые заражаются вирусами Коксаки, не имеют симптомов или лишь слегка больны и вскоре выздоравливают. Тяжелые инфекции Коксаки в вирусах у новорожденных приводят к летальному исходу примерно в половине случаев.
- Когда болезнь Кавасаки диагностируется и лечится на ранней стадии, частота поражений коронарных артерий уменьшается с 20% до 5%. Очень редко у пациентов, у которых нет признаков коронарных нарушений через два-три месяца после острого заболевания, развиваются коронарные нарушения. Пациенты с большими коронарными поражениями имеют наибольший риск.
Американские медики изучают подозрительные случаи заболевания детей. Больше ста юных жителей США заразились новой инфекцией. У них появились симптомы, нехарактерные для COVID-19.
Странное заболевание, поражающее детей, заметили в Англии в середине апреля, а затем в США. Его назвали «мультисистемным воспалительным синдромом», и медики подозревают, что он связан с коронавирусом.
Адриана Тремуле, заместитель директора исследовательского центра болезней Кавасаки в калифорнийском университете Сан-Диего: «Время появления и то, что мы находим у детей, позволяет предположить, что у некоторых, у небольшого числа детей, в теле развивается гипервоспалительный процесс».
Подобные воспаления обнаружены уже в 14 штатах у около 130 детей, заразившихся или уже переболевших COVID-19. Их возраст от полугода до 16 лет. Трое детей умерли и еще две смерти сейчас проверяют на тот же самый синдром. Причем у тех, кто переболел, осложнения начали проявляться лишь через месяц-полтора после того, как вирус попал к ним в организм.
Стивен Керни, заведующий отделением детской критической медицины Нью-йоркской пресвитерианской детской больницы: «Самые общие симптомы синдрома, которые мы встречаем у детей, это высокая температура три-четыре дня и обычно сыпь, самая разная. Она может быть по всему телу, может быть только на ладонях или на ступнях, что для сыпи достаточно необычно».
Кроме того, заболевшие мультисистемным воспалительным синдромом дети жалуются на боли в животе, часто у них лопаются сосуды в глазах. Такое же происходит при заболевании синдромом Кавасаки, связанным с иммунной реакцией тела на инфекцию. Болезнь Кавасаки тоже поражает сосуды и артерии сердца, в этом с новым недугом они схожи.
Эндрю Куомо, губернатор штата Нью-Йорк: «Так как симптомы этих случаев не были похожи на COVID-19, поэтому их и не диагностировали вначале как COVID-19. Заболевания коронавирусом обычно респираторные, а тут мы имеем дело с воспалением крови, которое может поражать сердце. Так что это кардиологические случаи, а не респираторные, что для нас стало откровением в том, как действует коронавирус».
Власти призывают родителей сейчас обращать внимание на малейшие изменения в самочувствии детей синдром важно распознать на ранней стадии. Случаев нового заболевания пока немного, и большинство из них излечимы применяют те же лекарства, что и против синдрома Кавасаки. А пока врачи пытаются разобраться в связи новой болезни и COVID-19, в Нью-Йорке тестирование детей на коронавирус сделали приоритетным
А пока врачи пытаются разобраться в связи новой болезни и COVID-19, в Нью-Йорке тестирование детей на коронавирус сделали приоритетным.
Похожие новости
- 14 мая 2020В России выявили нетипичный симптом коронавируса
- 14 мая 2020COVID-19 спровоцировал вспышку синдрома Кавасаки у детей по всему миру
- 14 мая 2020Синдром Кавасаки диагностировали у детей в 17 штатах США
Новости СМИ2
Новости по теме
Борьба с коронавирусом
-
Сексолог Лев Щеглов умер после заражения COVID-19
-
Ученые назвали еще один ключевой симптом COVID-19
-
В Москве за сутки скончались 76 человек с COVID-19
-
Власти Подмосковья разъяснили новые антиковидные правила
Все новости по теме
Симптомы болезни Кавасаки
Самый яркий симптом синдрома-болезни Кавасаки у детей (см. фото) — лихорадка, продолжающаяся дольше 5 суток. Также при СК наблюдается:
- увеличение размера шейного лимфоузла;
- отёчность языка;
- приобретение языком алого оттенка;
- покраснение губ;
- трещины на губах;
- сыпь полиморфного характера, локализующаяся на любом участке тела;
Примерно через 2 недели после появления лихорадки у ребёнка могут появиться уплотнения с шелушащейся кожей на ладони или подошвах.
В течении патологии выделяют три стадии, циклично сменяющих друг друга:
- Острая стадия длится две недели и проявляется лихорадкой, симптомами астенизации и интоксикации. В миокарде развивается воспалительный процесс, он ослабевает и перестает функционировать.
- Подострая стадия проявляется тромбоцитозом в крови и симптомами сердечных расстройств — систолическим шумом, приглушенностью сердечных тонов, аритмией.
- Выздоровление наступает к концу второго месяца болезни: исчезают все симптомы патологии и нормализуются показатели общего анализа крови.
Синдром Кавасаки у взрослых характеризуется воспалением коронарных сосудов, которые перестают быть эластичными и набухают на некоторых участках. Болезнь приводит к раннему атеросклерозу, кальцинозу, тромбообразованию, дистрофии миокарда и инфаркту. У молодых людей аневризмы со временем становятся меньше и могут окончательно исчезнуть.
Пациенты жалуются на боль в сердце, тахикардию, артралгию, рвоту, понос. В более редких случаях отмечаются симптомы менингита, холецистита и уретрита, кардиомегалия, гепатомегалия.
Список литературы
-
Burns J. C. Commentary: Translation of Dr. Tomisaku Kawasaki’s original report of fifty patients in 1967 // Pediatr Infect Dis J, 2002; (21): 993–995.ссылка
-
Elakabawia K., Linc J., Jiaod F., Guoa N., Yuana Z. Kawasaki Disease: Global Burden and Genetic Background // Cardiol Res, 2020; 11(1): 9–14.ссылка
-
David J. Cennimo. Fast Five Quiz: Kawasaki Disease // Medscape, 2020.
-
Satoru Nagata, Yuichiro Yamashiro, Yoshikazu Ohtsuka, Toshiaki Shimizu, Yumiko Sakurai, Shigeki Misawa, and Teruyo Ito. Heat shock proteins and superantigenic properties of bacteria from the gastrointestinal tract of patients with Kawasaki disease // Immunology, 2009; 128(4): 511–520.ссылка
-
Anne H. Rowley, Susan C. Baker, Stanford T. Shulman, Kenneth H. Rand, Maria S. Tretiakova, Elizabeth J. Perlman, Francesca L. Garcia, Nuzhath F. Tajuddin, Linda M. Fox, Julia H. Huang, J Carter Ralphe, Kei Takahashi, Jared Flatow, Simon Lin, Mitra B. Kalelkar, Benjamin Soriano, and Jan M. Orenstein. Ultrastructural, Immunofluorescence, and RNA Evidence Support the Hypothesis of a «New» Virus Associated With Kawasaki Disease // J Infect Dis, 2011; 203(7): 1021–1030.ссылка
-
Satoru Nagata. Causes of Kawasaki Disease — From Past to Present // Front Pediatr, 2019; 7: 18.ссылка
-
Edoardo Marrani, Jane C. Burns, Rolando Cimaz. How Should We Classify Kawasaki Disease? // Front Immunol, 2018; 9: 2974.ссылка
-
D. Eleftheriou, M. Levin, D. Shingadia, R. Tulloh, N. J. Klein, and P. A. Brogan. Management of Kawasaki disease // Arch Dis Child, 2014; 99(1): 74–83.ссылка
-
Stephanie Menikou, Paul R. Langford, Michael Levin. Kawasaki Disease: The Role of Immune Complexes Revisited // Front Immunol, 2019; 10: 1156.ссылка
-
Newburger J. W, Takahashi M., Gerber M. A., Gewitz M. H., Tani L. Y., Burns J. C., Shulman S. T., Bolger A. F., Ferrieri P., Baltimore R. S., Wilson W. R. Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association // Circulation, 2004; 110 (17): 2747-2771.ссылка
-
Alessandra Marchesi et al. Kawasaki disease: guidelines of Italian Society of Pediatrics, part II ― treatment of resistant forms and cardiovascular complications, follow-up, lifestyle and prevention of cardiovascular risks // Italian Journal of Pediatrics, 2018; 44: 103.ссылка
-
Soichiro Kitamura, Etsuko Tsuda. Significance of Coronary Revascularization for Coronary-Artery Obstructive Lesions Due to Kawasaki Disease // Children (Basel), 2019; 6(2): 16.ссылка
-
Alessandra Marchesi et al. Kawasaki disease: guidelines of the Italian Society of Pediatrics, part I ― definition, epidemiology, etiopathogenesis, clinical expression and management of the acute phase // Italian Journal of Pediatrics, 2018; 44:102.ссылка
-
Christopher P. Raab. Болезнь Кавасаки // Справочник MSD, 2017.
-
Баранов А. А., Намазова-Баранова Л. С., Таточенко В. К., Басаргина Е. Н., Бакрадзе М. Д., Вишнёва Е. А., Селимзянова Л. Р., Куличенко Т. В., Вашакмадзе Н. Д., Ревуненков Г. В., Полякова А. С., Фёдорова Н. В. Обзор клинических рекомендаций по болезни/синдрому Кавасаки // Педиатрическая фармакология. — 2017. — Т. 14, № 2. – С. 87-99.
Симптомы болезни
Различают 3 периода генерализованного васкулита:
- Острый. Длиться первые 7–10 дней.
- Подострый с продолжительностью 2–3 недели.
- Период реконвалесценции (выздоровления). Занимает от нескольких месяцев до 2 лет.
Синдром Кавасаки у детей начинается резко и бурно. Температура поднимается до 39,0–40,0 градусов, носит перемежающийся характер, сохраняется на протяжении первых 5–7 дней, а без лечения – до 2 недель. Увеличение продолжительности лихорадочного периода – плохой признак для дальнейшего прогноза. На фоне фебрильной температуры увеличиваются региональные (чаще шейные) лимфоузлы, присоединяются симптомы выраженной интоксикации – сильная слабость, учащение пульса, боли в животе, тошнота, диарея. Ребенок тяжело переносит болезнь, становясь раздражительным, беспокойным. Он часто плачет, отказывается от пищи, плохо спит.
Кожные проявления развиваются на протяжении первых 5 недель болезни. На теле появляются мелкие волдыри, скарлатино- или кореподобная сыпь. Ее элементы располагаются на конечностях, теле, в паху. Постепенно на стопах и ладонях появляются покрасневшие участки, кожа уплотняется, начинает болеть, из-за чего ограничиваются движения пальцами. Стопы отекают. Высыпания проходят через 7 дней после появления, а эритема сохраняется до 3 недель, после чего кожа начинает шелушиться.
Поражение слизистых в остром периоде проявляется в виде конъюнктивита обоих глаз. У некоторых к нему присоединяется передний увеит – воспаление одновременно нескольких элементов сосудистой оболочки глаз. Слизистая рта краснеет, становится сухой, губы покрываются болезненными кровоточащими трещинками, миндалины увеличиваются, цвет языка меняется на малиновый.
Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
Изменения со стороны сосудов и сердца при болезни Кавасаки у детей приводят к развитию миокардита с болями, тахикардией или аритмией, одышкой, осложняющегося часто острой недостаточностью сердца. Реже воспаляется околосердечная сумка – перикард – и формируется митральная либо аортальная недостаточность. У 25% больных на 5–7 неделе возникают расширения отдельных участков стенок коронарных сосудов. Не исключено появление аневризм подключичных, локтевых или бедерных артерий.
Поражение суставов выявляют примерно у 35% больных, у которых воспаляются как мелкие, так и крупные суставы с соответствующей симптоматикой.
Воспаление коронарных артерий при синдроме Кавасаки у взрослых приводит к потере их эластичности и множественным аневризмам (расширениям), вследствие чего у них резко возрастает риск развития дистрофии или инфаркта миокарда, тромбозов, кальциноза и раннего атеросклероза. Пациентов беспокоят боли в сердце и суставах, нарушение сердечного ритма и работы пищеварения. В отдельных случаях возможно развитие менингита, уретрита, поражения органов пищеварительного тракта.
У больного возникают проблемы с выполнением привычной физической нагрузки. Некоторые повседневные действия, такие как подъем в гору, быстрая ходьба или бег, поднятие тяжестей, становятся затруднительны.
После лечения патологические расширения стенок сосудов у взрослых остаются, но со временем уменьшаются и могут исчезнуть полностью.














