Сыпь у новорожденных и грудных детей (+фото)
Содержание:
- Как лечить сыпь
- Гормональная сыпь у новорожденных
- Множественные абсцессы у детей или псевдофурункулез Фингера
- Причины появления
- Правила ухода за ребенком при появлении сыпи
- Когда нужно обращаться к неонатологу
- Розеола
- Что это такое?
- Классификация и симптомы
- Как проявляется аллергия у детей грудного возраста
- Мелкая сыпь на лице у грудничка: виды и особенности
- Акне новорожденных: как выглядит сыпь и опасна ли она
Как лечить сыпь
Если на коже новорожденного появились угри, потница или симптомы акне, требуется срочно обратиться к детскому дерматологу. Поверхностное самолечение исключено, иначе проявления станут еще обильней. После определения провоцирующего фактора и полного его устранения лечение консервативное, можно дополнительно привлекать альтернативные методы народной медицины.
По всему телу
Если мелкая сыпь зудящего характера распространена по всему телу, не исключено, что это потница
Для ее продуктивного устранения важно контролировать теплообмен новорожденного организма, правильно прикладывать кроху к груди в время кормления, при этом утром и каждый вечер организовывать купание с добавлением в воду отвара ромашки, чистотела или череды
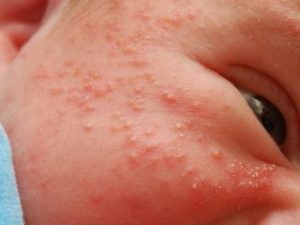
На щеках
Это красноречивый признак диатеза. Поэтому, прежде чем убрать сыпь у новорожденного, необходимо пересмотреть свой рацион и исключить из него потенциальные аллергены. Раздражитель проникает в детский организм с грудным молоком, доставляет неприятности мамочке и ребенку. Чтобы убрать неприятные симптомы, врач назначает легки антигистаминные средства или попить слабый отвар ромашки.
На шее
Это может быть проявление контактного дерматита, когда нежная кожа соприкасается с синтетическими материалами одежды
Важно исключить соприкосновение неврожденного с потенциальным аллергеном, дополнительно использовать мазь Судокрем. Препарат не жирный, не содержит в составе спирт, снимет воспаление, отечность и покраснение, при этом не сушит кожу, сокращает очаги кожной сыпи

На лбу
В такой клинической картине пострадавшему ребенку не рекомендуется надевать головной убор, при этом показано наружно использовать слабый раствор марганцовки, а внутрь – капли Фенистил, детям от 1 года жизни
Важно, чтобы раствор не попадал в ухо, смачивать ватку и качественно обрабатывать каждую ранку. Лечиться до полного исчезновения характерной сыпи
На животе
Это характерный признак атопического дерматита, склонного без своевременного лечения к хроническому течению. Новорожденному положено давать антигистаминные средства и пробиотики, согласно возрастной категории и рекомендациям педиатра, ежедневно купать кроху в ромашке и череде, при этом обязательно контролировать питание кормящей мамочки.
В промежности
Это характерный признак пеленочного дерматита у новорожденного. Чтобы быстро избавиться от характерной сыпи промежности, необходимо тщательно соблюдать правила личной гигиены крохи, обследовать все складки, пользоваться присыпкой и подгузниками только из гипоаллергенных материалов, купить крем Бепантен для регулярной обработки проблемных зон.
На руках
Когда сыпь появляется на руках, важно исключить детское инфекционное заболевание. Для этого вместе с новорожденным обратиться к педиатру, пройти обследование, дифференцировать диагноз
Если появлению сыпи предшествует не инфекционный процесс, явление временное, самостоятельно проходит после устранения из организма аллергена. В противном покачано лечиться медикаментозно, порой с привлечением антибиотиков.
Вокруг глаз
Не исключено, что это результат использования влажных салфеток, которые содержат ароматизаторы и спирт. Необходимо сразу отказаться от такой ухаживающей косметики, иначе характерная сыпь станет в скором времени для новорожденного привычным явлением. Чтобы устранить симптомы аллергии, можно использовать некрутую заварку чая в качестве примочек или ромашковый отвар перорально
Гормональная сыпь у новорожденных
Не всегда микробы становятся основной причиной кожных высыпаний, не исключены гормональные изменения в организме грудного возраста. Например, после рождения ребенка еще 2-3 недели преобладает избыток эстрогенов, который приводит к увлечению грудных желез и появлению характерных высыпаний на коже. Явление временное, но заметно пугает молодых родителей. Внешне это обильная угревая сыпь, которая имеет плотное содержимое, подобно признакам акне. Однако гной по своей консистенции не жидкий, напоминает цельное зернышко белого цвета.
Гормональная сыпь у новорожденных, также называется неонатальной, угревой, трехнедельной. Избавиться от характерных высыпаний можно без медикаментов, нужно выждать время – несколько недель. Для выведения прыщиков показано снижение концентрации в детском организме женских гормонов – эстрогенов, которые как раз и являются основной причиной патологического процесса.
Неонатальный пустулез новорожденных, подразумевающий гормональное «цветение дермы» у детей первых дней жизни, чаще локализуется в верхней части корпуса – на голове, шее, лице и спине. Поэтому называется цефалический. Чтобы избавиться от неприятной симптоматики, необходима соблюдение адекватных правил личной гигиены младенца. Заболевание в таком случае самостоятельно исчезает на 2-3 сутки.
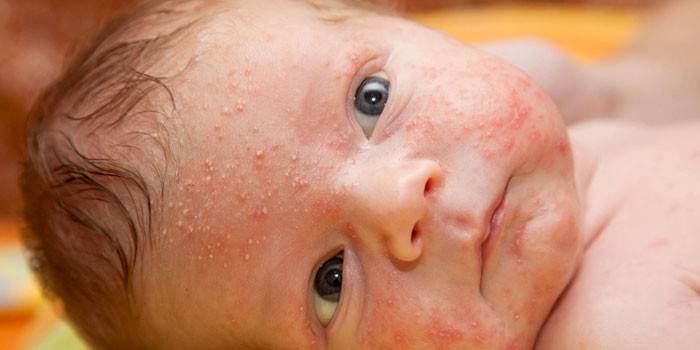
Множественные абсцессы у детей или псевдофурункулез Фингера
Множественные абсцессы у детей являются продолжением течения везикулопустулеза или возникают первично.
При данном состоянии отмечается заражение стафилококком полностью всей потовой железы вместе с клубочком и выводным протоком. При этом на коже образуются узелки и узлы более крупных размеров (1-2 см), с четкими границами, красного или синюшного цвета. Со временем происходит самопроизвольное вскрытие узлов с отделением густого зелено-желтого гноя, после заживления на коже остаются рубчики.
В отличие от фурункулов вокруг узлов нет плотных инфильтратов. Вскрытие узла происходит без отхождения некротического стержня. Чаще всего псевдофурункулы располагаются на коже волосистой части головы, ягодиц, внутренней поверхности бедер, спины.
Болезнь сопровождается нарушениями состояния ребеночка: лихорадкой до 37-39 °С, диспепсией, интоксикацией. Осложнениями могут быть — отит, гайморит, пневмония.
К псевдофурункулезу предрасположены детки, с гипотрофией, анемией, рахитом, гиповитаминозом, с повышенной потливостью.
Лечение детишек с псевдофурункулезом Фингера проводят после консультации детского хирурга. Если нет необходимости во вскрытии узлов, назначается антибиотикотерапия (оксациллин, амоксициллин + клавулановая кислота, азитромицин, и др.). На место вскрывшихся узлов накладываются повязки с мупироцином, бацитрацином + неомицин.
Причины появления
Причины появления угрей в раннем детском возрасте до конца не изучены.
В качестве наиболее убедительных аргументов обычно выступают два провоцирующих фактора:
- гормональные процессы в организме грудничка;
- адаптация кожи ребенка к новым условиям существования.
Гормональные процессы вызывает эстроген, женский половой гормон, который достается ребенку от мамы в процессе беременности и в течение родов. Этот гормон вызывает усиленную выработку подкожного жира сальными железами, в результате чего поры «забиваются» секретом желез, волосяной фолликул и сама железа воспаляются. Влияние материнских гормонов на организм грудничка продолжается недолго — несколько месяцев. Затем гормональный фон ребенка приходит в норму и до подросткового возраста остается стабильным. В 12-13 лет в организме начнутся те же процессы, но только вызваны они будут уже собственными половыми гормонами ребенка.

Вторая причина — адаптивные процессы. Кожа ребенка за девять месяцев беременности привыкла к контакту в водной средой, ведь в материнской утробе малыш был окружен околоплодными водами. В первые недели после рождения кожные покровы крохи «перестраиваются» под воздушную среду, «учатся» работать в новом для себя режиме. Процесс отладки требует некоторого времени, а потому усиленная выработка кожного сала естественна.
Подкожный жир — средство защиты организма, с его помощью кожа защищается от агрессивного воздействия извне. Нет ничего удивительного в том, что кожа новорожденного пытается оградить малыша от внешнего воздействия. К вопросам гигиены появление прыщиков отношения не имеет. Поэтому «казнить» себя за недостаточный уход, в результате которого младенец покрылся угрями, не стоит. От ухода это не зависит.

Правила ухода за ребенком при появлении сыпи
После осмотра ребенка педиатр подбирает способы устранения сыпи. Главное в лечении – исключение возможных факторов и активная помощь малышу:
- по возможности исключить контакты с аллергенами (домашними животными, комнатными растениями);
- проводить частую влажную уборку всего дома;
- тщательно промывать руки для проведения гигиенических процедур;
- своевременно менять памперсы;
- подмывать малыша теплой водой без мыла;
- перед сменой памперса очень хорошо просушить кожу ребенка;
- провести воздушную ванну от трех до 8 минут;
- вытирая мягким полотенцем поврежденные участки тела, аккуратно промокнуть их.

Чтобы не провоцировать различные кожные проявления у новорожденного, мама должна понимать, что некоторые действия самостоятельно делать нельзя. Могут произойти отрицательные последствия, если:
- смазывать прыщи йодом, зеленкой – это мешает работе педиатра при постановке диагноза;
- самостоятельно устранять прыщики у малыша;
- пользоваться спиртовыми настойками или гелями для протирания прыщей;
- игнорировать назначенное педиатром лечение;
- проявлять самодеятельность при диагностировании и лечении младенца.

Нельзя самостоятельно назначать крохе кремы или мази, тем более использовать взрослые варианты препаратов. Лучше всего придерживаться того лечения, которое прописал врач К сожалению родителей, видов сыпи у грудничка существует много.
- Аллергическая сыпь у новорожденного
- Инфекционная сыпь
- Потница
- Дерматит (контактный, атопический, пеленочный)
- Неонатальная сыпь у новорожденных
- Гормональная (или угревая) сыпь у грудничка
- Инфекционная сыпь
- Лекарственная и др.
Поставить точный диагноз может врач-педиатр. Он же выявит причины высыпаний, омрачающих первые же месяцы жизни вашего малютки, и назначит правильное лечение.
- пищевая аллергия;
- бытовая (контактная) аллергия;
- лекарственная аллергия.
Пищевая аллергия представляет собой:
- множество маленьких розовых, либо красных прыщиков;
- красные шелушащиеся участки кожи.
Эти проявления пищевой аллергии чаще всего выступают на лице, однако могут проявляться и на ножках, предплечьях, спине, животе. Так организм ребенка реагирует на продукты питания (смеси, прикорм, каши) либо на пищу из рациона кормящей мамы.
Прикорм следует вводить не ранее 4-6-месячного возраста, постепенно, последовательно, внимательно наблюдая за реакцией ребенка на продукты.

Матери следует исключить из своего меню мед, сладости, шоколад, цельное коровье молоко, копчености, консервы, цитрусовые. Если поступление аллергена вовремя не прекратить, а также при значительном аллергическом отравлении, у ребенка сыпь может превратиться в мокнущую коросту.
Особое внимание следует обратить на детскую косметику (шампуни, пенки, кремы, мыло), которая вовсе не гарантирует отсутствие различных побочных явлений. Аллергия на лекарства представляет собой множественные высыпания мелких красных пятен, которые образуются в любом месте
Аллергенами могут быть гормональные средства, антибиотики, сладкие сиропы
Аллергия на лекарства представляет собой множественные высыпания мелких красных пятен, которые образуются в любом месте. Аллергенами могут быть гормональные средства, антибиотики, сладкие сиропы.
Педиатр должен заменить (отменить) неподходящее лекарство, назначить для выявления аллергенов развернутый анализ крови. Сладкие сиропы заменяют нейтральными суппозиториями.
Когда нужно обращаться к неонатологу
Всё время, пока малыш и мама находятся в роддоме или перинатальном центре, врач наблюдает и ведёт их до момента выписки. Уже после того, как ребёнок попадает домой, родители, кроме обычных мероприятий по измерению температуры и веса, должны внимательно следить за его состоянием.
В первое время после появления не свет, примерно на 3-5 сутки, вес ребёнка немного снижается. Так происходит из-за того, что младенец оказывается в абсолютно другой среде, чем он был до родов. Соответственно, всем его системам нужно привыкнуть работать по-новому. Собственная энергия организма тратится на обогрев, поддержание дыхание и процессы переваривания еды.
Обычно после того, как ребёнок перестал худеть, он начинает понемногу набирать массу. В это время неонатолог может передать ведение здоровья малыша педиатру, хотя нередки случаи, когда детей до года продолжает наблюдать именно неонатолог.
Синдромами, которые должны стать причиной для посещения доктора, являются:
- Нарушение мышечного тонуса, при затруднённом сгибании и разгибании суставов.
- Частые срыгивания пищи.
- Кровотечения из пупка или подозрение на пупочную грыжу. В первые часы жизни малыша выделение крови из пупка свидетельствует о том, что ему плохо перевязали пуповину.
- Тошнота, рвота, нарушения стула.
- Опрелости.
Опрелость может появляться в подмышках, в паху, за ушами, в нижней части живота, в складках кожи. Медики различают три степени опрелости у младенцев:
- Первая. Лёгкая форма, при которой наблюдается незначительное покраснение кожного покрова.
- Вторая. При этом присутствует сильное покраснение и видимое нарушение целостности кожи (язва, ранки).
- Третья. Образуется множество ранок и язвочек.
Консультации доктора по вопросам ухода за ребёнком
Кроме того, что специалист готов прийти на помощь в случае, если есть подозрения о нарушениях здоровья малыша, родители могут получить помощь и консультацию доктора по вопросам составления рациона питания, грудного вскармливания, первого прикорма, режима кормлений, сна и отдыха. Врач, которого также называют “микропедиатром”, помогает младенцу и матери адаптироваться к новому для них образу жизни. Он ответит на вопросы о том, как правильно купать ребёнка, как одевать и сколько времени нужно гулять.
Лучшие материалы месяца
- Почему нельзя самостоятельно садиться на диету
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Доктор обычно ведёт приём в перинатальном центре, однако в некоторых случаях осмотр может осуществляться на дому.
Розеола
Розеола – инфекционная патология, возникающая у грудничков и детей до 2 лет.
Симптоматика заболевания:
- Повышение температуры тела. Она увеличивается до 39С. При этом не наблюдается симптоматики, типичной для простудных патологий. Кроме высокой температуры малыша больше ничего не беспокоит. По этой причине родители часто такое состояние приписывают прорезыванию зубов у ребенка. Повышенная температура держится в течение трех дней. При этом она не сбивается жаропонижающими препаратами. Нормализация температуры происходит только на четвертый день. При этом состояние стабилизируется самостоятельно без применения медикаментозной терапии;
- Появление небольших красных прыщиков после нормализации температуры тела. Образование окружает ободок светлого оттенка. Диаметр высыпаний – 3-5 мм. Сыпь локализуется на спине, после чего переходит на живот и грудь. Высыпания присутствуют на эпидермисе в течение двух дней. После этого пятна сходят самостоятельно.
Во время повышения температуры ребенок нервничает. Капризничает и отказывается от еды. Главное – обеспечить малыша достаточным количеством жидкости, чтобы избежать обезвоживания.
Акне появляются группами. Места локализации – лицо и тело. Розеола не требует медикаментозной терапии. Температура нормализуется сама собой, покраснение эпидермиса также проходит самостоятельно.
Что это такое?
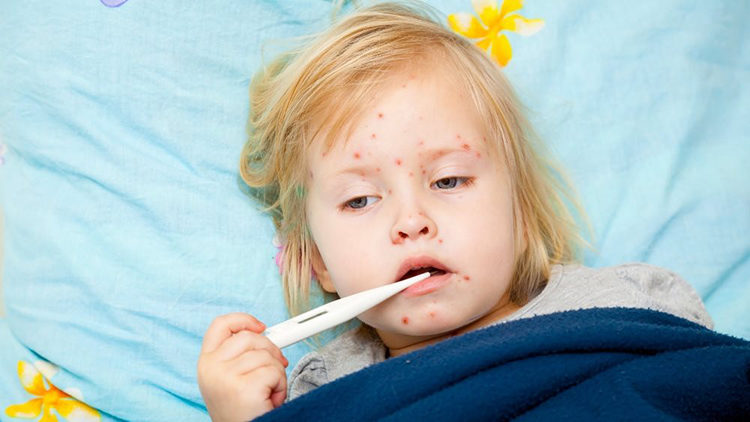
Акне новорожденных (неонатальный цефалический пустулез) — не такое уж редкое явление. Оно встречается примерно у 30% всех новорожденных карапузов. Белые или желтые появляются у крохи в районе лба, вокруг носика, на щечках, на подбородке, в волосистой части головы. Это самые распространенные места дислокации акне.

Значительно реже может наблюдаться с районе ушек и шеи. Евгений Комаровский успокаивает — эта прыщевая сыпь чаще всего носит физиологический характер, и никакого особого лечения не требует.
Дело в том, что на ребенка оказывает влияние остаточный гормональный фон мамы, который был для него естественным во время девяти месяцев нахождения в животике. «Зачинщик» прыщиков в этом случае — гормон эстраген, который в огромных количествах вырабатывается в материнском организме в последнем триместре беременности и во время . Он позволяет крохе набрать подкожный жир, а также способствует появлению прыщей.

Чаще всего такая сыпь либо присутствует при рождении, либо появляется в первые шесть месяцев самостоятельной жизни ребенка после появления на свет. Есть довольно распространенное среди педиатров мнение о том, что младенческая угревая сыпь — это способ деткой кожи максимально приспособиться к довольно агрессивной окружающей среде, в которой немало бактерий, грибков и других патогенов.

Классификация и симптомы
Сыпь на голове ребенка классифицируется в зависимости от причины возникновения и внешнего вида.
Аллергическая сыпь.
- Напоминает крапивный ожог розового или красного цвета. Выступает в виде шелушащихся небольших пятен. При особенно тяжелых случаях, пятна могут подмокать и приобретать вид коросты.
- В первую очередь проявляется на щеках, шеи (иногда по всему телу).
- Причиной сыпи является несоблюдение правил питания кормящей матерью. Возникновение аллергии на определенный продукт у младенца.
- При искусственном вскармливании аллергию могут вызывать белки, входящие в состав смеси.
- Непереносимость средств гигиенического характера (детская косметика, стиральные порошки, мыло и т.д.).
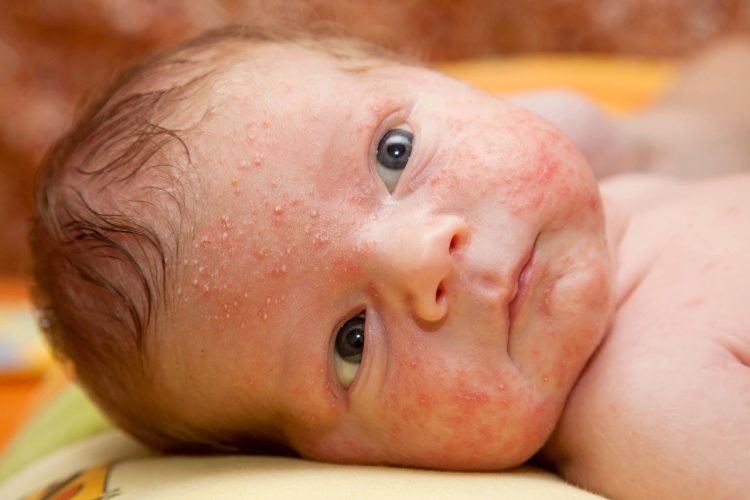
Гормональная сыпь у малыша
Лекарственная сыпь.
- Высыпание аналогичное аллергической сыпи.
- Проявляется не только на голове, но и по всему телу.
- Причина сыпи – побочное действие на прием многих видов лекарств и витаминных комплексов.
Дерматит, в том числе:
Контактный.
- Выглядит как мелкая сыпь или натертость кожи.
- По всему телу.
- Возникает на стиральные порошки, ополаскиватели и т.д. На искусственные материалы в одежде малыша.
Пеленочный.
- Выглядит как пузырьки, шелушение, покраснения. Может перерасти в бактериальную инфекцию.
- Проявляется всегда в области подгузника.
- Возникает по причине несоблюдения гигиены при уходе за малышом. Необходимо часто менять подгузники, не допускать длительного контакта с грязной и мокрой поверхностью.
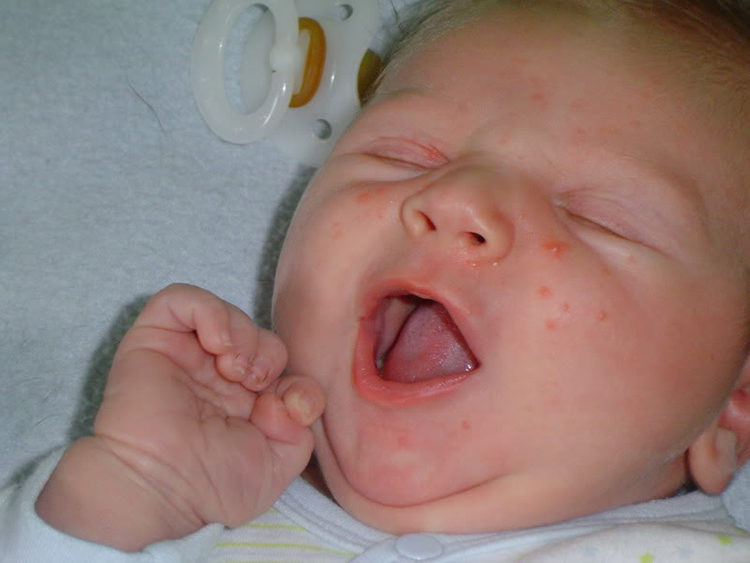
Высыпания на коже малыша
Атопический.
- Аллергическое заболевание. Припухлость, покраснение, которое затем переходит в мелкие пузырьки. Могут увеличиться миндалины и аденоиды, появится зуд.
- Появляется припухлость и покраснения на щеках и лбу, затем переход на все тело.
- Причина неправильное меню кормящей мамы. Необходимо исключать продукты, вызывающие аллергию. Причиной может стать неверно подобранная смесь.
- Требуется консультация врача.
Потница.
- Мелкая розовая сыпь, слегла выпуклая.
- Проявляется чаще в области груди, шеи.
- Вызвано потением кожи, неправильным уходом за младенцем.
Крапивница.
- Выглядит как волдырь.
- Может возникнуть под действием аллергена, а так же как реакция на холод и тепла, от сильного волнения. Есть масса самых разных причин.
- Требуется консультация врача, состояние угрожающее жизни. Возможно потребуется принимать антигистаминные препараты.
- Очень мелкие светлые прыщики.
- В первую очередь появляются на голове (лице) и шее.
- Причиной является формирование гормонального фона. Не опасны, не требуют лечения.
Инфекционная сыпь.
Детская розеола.
- Генез заболевания – повышенная температура, которая спадает на третий день. Малыш резко покрывается розово-красной очаговой сыпью, которая исчезает через несколько дней.
- Локализация сыпи происходит по всему телу.
- Возбудителями являются вирусы герпеса 6 и 7 типов.
Сыпь при ветрянке
Скарлатина.
- Мелкая точечная сыпь ярко-красного цвета.
- Сыпь на шее, груди, спине, переходит на все тело. Лицо приобретает характерный вид – носогубный треугольник остается светлым и выделяется на фоне остального лица.
- Сыпь исчезает быстро при применении антибиотиков, назначенных врачом.
Ветряная оспа.
- Сыпь при ветрянке появляется одновременно с температурой. Пятно переходит в пузырек, образуется гнойник. Затем формируется корочка.
- Распространяется по всему телу, но особенно на волосистой части головы.
- Проходит в течение недели при соответствующей обработке.
Корь.
- Сыть проявляется после нескольких дней высокой температуры. Сыпь очень крупная, яркая, папулезная, обильная.
- Сначала яркая сыпь проявляется на лице и за ушами, затем на теле и руках. В последнюю очередь на ногах.
- Наблюдается “сползание сыпи”, которая постепенно заживает, что свидетельствует об начавшемся выздоровлении.
Краснуха.
- Сыть проявляется после нескольких дней высокой температуры.
- Увеличиваются затылочные лимфоузлы. Небольшая сыпь локализуется на лице, туловище, конечностях.
- Проходит за несколько дней после начала лечения.
Энтеровирусная инфекция «рот-стопа-ладонь».
- Небольшие розовые пятна.
- Поражает слизистую рта.
Встречается и менее распространенный вид сыпи у ребенка, которая может быть очень опасна и требует немедленного вмешательства специалистов.
Как проявляется аллергия у детей грудного возраста
Высыпания у младенцев на коже способны совмещаться с отклонениями в функциональности желудочно-кишечного, дыхательного отдела. Существует определенная классификация форм крапивницы:
- Острая – с появлением волдырей розоватого оттенка, возникающих внезапно. Новорожденные становятся беспокойными из-за зуда, болезненных ощущений. В области высыпаний отмечается повышение температуры, волдыри отличаются большими площадями. Через 2-3 суток проявления исчезают;
- Хроническая – характеризуется проходящей или блуждающей крапивницей по всей поверхности тела. Провоцируется глистными инвазиями, проблемами с ЖКТ, болезнями печени.
Кожные высыпания
Патология проявляется:
- багровыми волдырями – с площадью от 0,5 до 15 см, которые могут держаться в одном месте несколько суток или менять локализацию каждые два часа;
- мелкими высыпаниями с находящейся внутри жидкостью;
- красноватыми пятнами;
- беловатыми волдырями, очерченными красной каймой — актуально для тяжелой формы гигантской крапивницы;
- покраснение кожи на лице – в области лба, подбородка, щек.
Аллергические высыпания могут локализоваться в естественных складках, в ягодичной, шейной области, на локтях, под коленями. Под волосами образуются корочки, наблюдается шелушение дермы.
Родителей интересует, чем лучше мазать кожу при аллергии, как побыстрее избавиться от симптомов болезни и как быстро проходит сыпь. Для подавления клинических признаков рекомендуется применение местных лекарственных препаратов с охлаждающим, успокаивающим эффектом, снижающим зуд и отечность.
Респираторные симптомы
У малышей могут наблюдаться следующие появления:
- периодическое чихание;
- выделения из носовых ходов – ринит может длиться весь период обострения аллергии;
- сухой тип кашля;
- покраснение белковых оболочек глаз;
- непроизвольное слезотечение.
При отсутствии помощи аллергическая сыпь проходит долго – она держится на коже несколько дней в случае острого течения или появляется периодически. Проблема решается так же, как и при иных проявлениях – антигистаминными и мочегонными средствами.
Пятна и волдыри могут держаться до момента исключения аллергена, спровоцировавшего патологию.
Нарушения в работе ЖКТ
Реакция на аллергенный агент выражается:
- рвотой и тошнотой;
- потерей аппетита;
- болезненными коликами;
- диареей;
- запорами;
- частыми срыгиваниями.
Самостоятельно пойти проблема не может – организм грудничка необходимо очистить от скопившихся токсических элементов. Малышам до первых 12 месяцев рекомендовано использования Смекты, Энтеросгеля.
Проблемы с дыханием и угроза удушения
Крапивница у грудного ребенка, возникшая частично или на всем теле, является одним из признаков аллергии. Длительное игнорирование нарастающих симптоматических проявлений способно спровоцировать сложнейшее проявление – отек Квинке. Патология затрагивает как кожные покровы, так и дыхательный отдел.
Отечность отличается стремительным развитием, преобладает в шейном отделе и на лице, вызывает проблемы со свободным дыханием, провоцирует приступы удушья.
При появлении первых клинических признаков ангионевротического отека следует вызвать бригаду неотложной помощи и дать ребенку антигистаминное медикаментозное средство.
Аллергию у детей часто путают с экзантемой – болезнью, возникающей при заражении вирусом герпеса. Патология характеризуется равномерными высыпаниями по всей площади тела. Определением истинного заболевания должен заниматься лечащий врач – в обоих случаях требуется консультация участкового педиатра.
Мелкая сыпь на лице у грудничка: виды и особенности
Кожные высыпания у грудных детей в педиатрии делят на три группы:
- физиологические
- аллергические
- инфекционные (вирусные)
Физиологические высыпания на коже лица
Акне новорожденного (другое название неонатальный детский пустулез) – наблюдается в первые две-три недели после рождения, имеет гормональную причину. Высыпания этого вида поражают щеки, шею, волосяную часть головы младенца. Это мелкие розовые или алые прыщики. Иногда их практически не видно, но если провести ладонью по коже ребенка, твердые образования хорошо ощущаются. Они редко доставляю беспокойства, не относятся к заразным заболеваниям. Как правило, не гноятся, но надо постараться не допустить из расчесывания нельзя, т.к. в ранки может попасть инфекция.
Акне бесследно проходит до трех месяцев без медикаментозного лечения.
Себорейный дерматит – меленькая сыпь на ушках и голове крохи. По виду похожа на жирные желтоватые чешуйки. О причине этого заболевания все еще ведутся споры, но большинство специалистов считают, что его вызывают нестабильный гормональный фон и дрожжевые грибки. Сыпь пройдет сами. Достаточно выполнять стандартные рекомендации по уходу за кожей малыша.
Потница – мелкие розовые прыщики, которые появляются на теле и лице (как правило, у волосистой части головы) и связаны с температурным режимом. Терморегуляция тельца младенца продолжает формирование, потовые железы уже работают, а протоки еще не в состоянии полноценно выводить. Интенсивное кровоснабжение создает условия для перегрева и появления высыпаний. Груднички легче переносят прохладу, чем жару. Поэтому одевать их надо по погоде, не стараясь закутать потеплее без причины.
Проходит потничка без лечения. Достаточно соблюдать гигиенические нормы и температурный режим .
От аллергии страдают даже грудные детки. Проявляется она часто в виде сыпи, которая визуально может быть разной: точки и прыщи разных размеров, шершавые пятна, красноватые припухлости. Аллергию у грудничков делят на пищевую и контактную (груднички восприимчивы к синтетике, химическим компонентам в гелях, стиральных порошках и т.д.)
Аллергической сыпь
Пищевая сыпь. Это реакция маленького организма на продукты питания. Если кроха получает грудное молоко, то спровоцировать появление прыщиков на личике могут продукты, которые есть мама. У малышей, которых кормят искусственно, пищевую аллергию вызывают белки, входящие в состав многих детских смесей.
Поражает зону щек и подбородок. При неграмотном лечении и в случае, если аллерген не выявлен и продолжает поступать в организм крохи, есть опасность, что прыщи перейдут в стадию коросты.
Лекарственная — реакция на прием определенных лекарств. Реакция на лечебные средства похожа на пищевую, что затрудняет определение аллергена. Необходимо приостановить прием проблемных медикаментов;
Крапивница (крапивная лихорадка) — мелкая сыпь на лице у грудничка, похожая на ожег крапивы. Ее причина – индивидуальные особенности кожных покровов и их реакция на внешние раздражители: перепад температур, солнечные лучи, моющие средства и т.д.
Инфекционная (вирусная) сыпь
Розеола (экзантема, псевдокраснуха)– вирусное заболевание, которое встречается до четырехлетнего возраста, но чаще она поражает малышей до года. Вызывает ее особый вид герпеса. Как правило, заболевание начинается с повышения температуры (порой выше 39оС) и лихорадки, которая не проходит в течение трех суток. После нормализации температуры на коже появляются высыпания похожие на краснуху. Неравномерные высыпания покрывают тело, а также лицо и шею.
Краснуха – острое заболевание, вызванное вирусной инфекцией. Мелкие прыщики алого цвета, первоначальнопоявляются на лице и шее ребенка, постепенно покрывают все тело. Заболевание протекает при высокой температуре, могут увеличиться лимфоузлы;
Болезнь Риттера — тяжелая форма пузырчатки новорожденных, которая развивается в период от одной до четырех недель после рождения. Причиной болезни является инфекция, которая передается малышу от мамы или персонала родильного отделения.
Первый симптом – алое пятно с признаками воспаления вокруг рта. На пораженной коже набухают большие пузыри, которые быстро лопаются, образуя мокнущие эрозии. К счастью, эта неприятная болезнь встречается нечасто.
Ветряная оспа сопровождается высыпаниями, которые похожи на крошечные капельки жидкости на коже грудничка. Эти небольшие пузыри при повреждении превращаются в гнойнички. Эта сыть покрывает все тело, но сначала волосяную область головы крохи. Часто ветрянка протекает при повышенной температуре.
Акне новорожденных: как выглядит сыпь и опасна ли она
Вопреки расхожему утверждению, что кожа новорожденного абсолютно чистая, практически у каждого появляются те или иные высыпания. Достаточно часто встречается т.н. акне новорожденных или гормональная неонатальная угревая сыпь (в мед.литературе — неонатальный цефалический пустулез).
Проявляется акне на лице грудничка – нос, подбородок, лоб, щеки, очень редко можно встретить на шее и ушах. Это физиологическая прыщевая сыпь, связанная с избыточной концентрацией материнского гормона экстрогена и недостаточно совершенной работой сальных желез новорожденного. Проходит она в течение 2-3 месяцев, иногда сохраняется в течение полугода.
Если сомневаетесь, есть 100% способ самому установить диагноз. Осматриваете внимательно ту часть попки, которая закрыта подгузником. Если там нет высыпаний – у грудничка акне, есть – аллергия.
Внешне акне могут иметь разный вид:
- папулы — красноватые уплотнения, возвышающиеся над кожей, но без гнойной крышечки;
- комедоны – закрытая сыпь, напоминает жировики;
- гнойнички – красноватые уплотнения со светлой крышечкой, гноем.
Категорически запрещено сдирать, выдавливать и иным образом травмировать высыпания
Неонатальные прыщики, неважно, будет это сыпь на шее грудничка или личике, пройдут сами. Их не лечат!