Воспаление лимфоузлов брюшной полости причины у женщин
Содержание:
Диагностика
Неспецифическая клиническая картина вызывает значительные трудности при диагностике болезни. Чтобы не упустить развития серьезных осложнений, диагностические манипуляции рекомендовано проводить в полном объеме. Диагностика мезентериального лимфаденита включает:
- Осмотр хирурга. При пальпаторном исследовании живота определяются плотные бугристые образования различной локализации. Отмечаются положительные симптомы Мак-Фаддена (болезненные ощущения по наружному краю прямой мышцы живота), Клейна (миграция боли справа налево при развороте пациента со спины на левый бок), Штернберга (боль при надавливании по линии, соединяющей левое подреберье с правой подвздошной областью).
- УЗИ брюшной полости. Данный метод позволяет определить плотные увеличенные лимфоузлы, повышенную эхогенность в области брыжейки. Осмотр желчного пузыря, поджелудочной железы, селезенки исключает наличие заболеваний со схожей симптоматикой (острый панкреатит, холецистит).
- МРТ брюшной полости. Является наиболее информативным и современным методом диагностики. Позволяет определить точное местоположение, размеры и количество пораженных лимфатических узлов. Данный способ помогает визуализировать изменения ЖКТ и других органов брюшной полости.
- Лабораторные исследования. В ОАК отмечается лейкоцитоз и увеличение СОЭ. Для бактериальной инфекции характерен сдвиг лейкоцитарной формулы влево, нейтрофилез; для вирусной — лимфоцитоз. Посев крови на стерильность позволяет определить возбудителя, циркулирующего в крови. При подозрении на туберкулезную природу болезни проводят пробу Манту, внутрикожный диаскинтест. Для определения возбудителя или наличия антител к нему используют специфические серологические методы исследования крови (ИФА, РСК и др.).
- Диагностическая лапароскопия. Выполняется при недостаточной информативности неинвазивных способов диагностики. Метод позволяет визуализировать пораженные лимфоузлы, определить их количество и локализацию, провести осмотр других абдоминальных органов для исключения сопутствующей патологии и осуществления дифференциальной диагностики. Для установления окончательного диагноза интраоперационно производят забор материала (лимфоузла) для гистологического исследования.
Дифференциальная диагностика мезаденита проводится с острой хирургической патологией брюшной полости: острым аппендицитом, панкреатитом, холециститом, кишечной и почечной коликой, колитом, обострением язвенной болезни желудка и 12-ПК. При болях внизу живота болезнь дифференцируют с аднекситом, апоплексией яичника. Схожую симптоматику могут иметь доброкачественные и злокачественные новообразования, специфическое увеличение брыжеечных лимфоузлов при ВИЧ-инфекции, сифилисе, лимфогранулематозе.
Лечение

Жареные блюда при увеличение брюшных лимфоузлов (мезадените) ребенку противопоказаны
Терапия может проводиться как в стационарных условиях, так и дома. Все зависит от степени тяжести заболевания, что определяется специалистом.
Если причиной развития воспалительного процесса стал грипп, то лечение сводится к постельному режиму и приему витаминов для укрепления защитных функций организма. После того, как пациент излечится от гриппа, размеры лимфоузлов нормализуются.
Лечение предполагает следующие процедуры:
- Медикаментозная терапия, основной целью которой является борьба с первопричиной патологии, а также купирование симптомов.
- Физиопроцедуры. Используются в качестве поддерживающей терапии и предполагают использование компрессов, инфузионных растворов, УФО и грязевых аппликаций.
- Диетическое питание. Ежедневный рацион ребенка должен быть основан на столе №5. Исключаются острые и жареные блюда, свежий хлеб и все продукты, способствующие активному пищеварительному процессу.
При условии своевременного диагностирования заболевания прогноз его является благоприятным. При отсутствии адекватной терапии возможно развитие осложнений и возникновение опасности для жизни пациента.
Диагностика заболевания
Как только появились указывающие на увеличение мезентериальных лимфоузлов симптомы, необходимо обратиться к врачу для проведения соответствующей диагностики.
Как ребенку, так и взрослому назначают проведение общего клинического анализа крови. Именно по результатам подобного исследования можно обнаружить повышение количественного состава лейкоцитов в крови и ускорение скорости оседания эритроцитов. Подобные показатели могут присутствовать не только при развитии такого заболевания, как брыжеечная лимфаденопатия, но и в случае развития иного воспалительного процесса.
Подтверждающим заболевание диагностическим мероприятием считается УЗИ брюшного отдела. Признак повышенной эхогенности свидетельствует о развитии такого недуга. Если мезентериальные лимфоузлы увеличены, подтвердить это можно методом проведения такого исследования, как компьютерная томография.
В силу высокой стоимости такой диагностики, КТ используется достаточно редко. Если ни один из методов диагностики не дал окончательных выводов о развивающемся заболевании, может понадобиться лапароскопия, которая и подтвердит мезентериальный тип лимфаденита.
Классификация
В зависимости от того какое количество лимфоузлов увеличено, патологию классифицируют на три вида:
- локальная;
- регионарная;
- генерализованная.
Локальное поражение затрагивает один лимфоузел. Регионарное увеличение узлов касается нескольких находящихся рядом друг с другом. Что касается генерализованного развития патологии, то это самый тяжелый случай, поскольку вовлечено не менее трех групп лимфатических узлов, которые находятся в различных частях тела.
Около 70% случаев увеличения лимфоузлов приходится на локальную форму патологии. Генерализованное воспаление в узлах свидетельствует о серьезных проблемах в работе иммунной системы.
Еще один вид классификации подразделяет лимфаденопатию по сроку давности:
- острая;
- хроническая;
- рецидивирующая.
Мезаденит может принимать любую из этих трех форм течения болезни. Но стоит отметить, что в хронической форме в лимфоузлах наблюдается уже гнойное воспаление, которое разноситься по всему организму.
Некоторыми специалистами используется классификация патологии по степени гиперплазии, но это довольно спорное разделение, поскольку лимфоузлы из различных областей организма разнятся в размерах даже в нормальном состоянии.
Рак и внутригрудные лимфатические узлы
Онкологи, занимающиеся лечением рака в Израиле, установили, что в грудной полости находится большое количество лимфатических узлов, которые разделяют на 2 группы: пристеночные, располагающиеся по внутренней поверхности грудной стенки, вдоль плевры (межреберные, парастернальные, плевральные), и органные (висцеральные), расположенные вблизи органов (парабронхиальные, околопищеводные, парааортальные, перикардиальные (по наружной оболочке сердца). В свою очередь органные разделяются на 2 группы – лимфоузлы переднего средостения и заднего средостения.
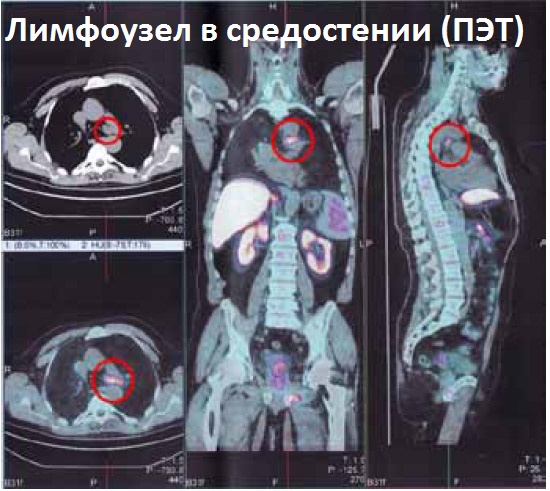
Это – крупные коллекторы лимфы, куда дают метастазы следующие локализации рака:
- рак легких;
- рак пищевода;
- рак вилочковой железы;
- рак молочной железы;
- рак в области головы и шеи;
- лимфомы и лимфогранулематоз.
В узлы средостения могут метастазировать опухоли из органов брюшной полости, таза, забрюшинного пространства (рак почек, надпочечников) в далеко зашедших стадиях.
Симптоматика метастазов в эти группы лимфоузлов будет зависеть от их расположения и размеров. Это может быть одышка, упорный кашель, затруднения прохождения пищи, боли за грудиной, нарушения ритма сердца, осиплость голоса. Тяжелым осложнением при сдавливании верхней полой вены является кава-синдром (синдром верхней полой вены): отечность головы, шеи, верхних отделов туловища и верхних конечностей, одышка, дыхательная и сердечная недостаточность.
Запишитесь на диагностику уже сейчас!
Диагностика лимфоузлов в кишечнике
При обнаружении у себя нескольких вышеперечисленных симптомов, необходимо безотлагательно обратиться в больницу. Если врач обнаружил лимфатическое воспаление в районе брыжейки или забрюшинной полости, то необходимо пройти комплексную диагностику. Диагностика одинакова как для ребенка, так и для взрослого. Для начала необходима консультация и сбор сведений о болезни
При осмотре врач обращает внимание на слизистые оболочки и кожный покров больного, проводит пальпацию брюшной полости, определяет, воспалены ли лимфатические узлы. Назначается прохождение таких лабораторных исследований:
- биохимический анализ крови, который выявляет болезни внутренних органов;
- туберкулиновая проба (если есть подозрение на туберкулез);
- общий анализ крови, в котором указано точное количество лейкоцитов, этот анализ дает понять, нет ли воспаления лимфоидных фолликул;
- анализ кала на скрытую кровь, чтоб исключить внутреннее кровотечение;
- общий анализ кала, который позволяет обнаружить неправильное переваривание пищи;
- полимерная цепная реакция выявляет кишечную палочку, которая провоцирует болезнь;
- на энтеровирусы, стрептококки и стафилококки, микобактерии.
Точная и тщательная диагностика, прежде всего, должна исключить аппендицит.
Также необходима консультация гастроэнтеролога, который назначит пройти ультразвукое исследование поджелудочной железы, печени и желчевыводящих путей. Эта процедура позволит заметить увеличенные лимфоузлы. Рекомендуется провести лапароскопию, при которой, с помощью небольших надрезов брюшной полости заметны воспаленные лимфоидные фолликулы.
Лимфоузлы на человеческом теле

Лимфатический узел – периферический орган лимфатической системы, выполняющий функцию биологического фильтра, через который протекает лимфа
Лимфатические узлы располагаются небольшими группами (в среднем, по 7-12 штук) вблизи всех крупных вен и жизненно важных органов. В теле человека насчитывается более 500 лимфоузлов, при этом точное их количество является физиологической особенностью каждого организма.
Лимфатические узлы обеспечивают очищение лимфы. Это важный орган иммунной системы, который служит своеобразным хранилищем иммунных клеток и антител, вырабатываемых организмом для борьбы с различными инфекциями. Лимфа (межклеточная жидкость) движется по лимфатическим сосудам снизу вверх и проходит через лимфатические узлы. В них она освобождается от токсинов и инфекций, а также насыщается иммунными клетками. Очищенная лимфа затем попадает в общий кровоток, насыщая кровь иммунными клетками и рядом питательных веществ.
Лимфоузлы располагаются группами, такие группы называются регионарными.
Таким образом, лимфатические узлы выполняют важнейшую функцию, обеспечивая поддержку иммунитета и защищая организм от различных заболеваний. При этом сами по себе лимфоузлы являются очень уязвимым органом, работа которого напрямую зависит от иммунитета. Лимфатические узлы остро реагируют на любые патологические процессы, сопровождающиеся снижением иммунитета, что проявляется в болезнях лимфоузлов – лимфаденопатии и лимфадените.
Анатомия лимфоузлов
Лимфатические узлы представляют собой небольшие образования преимущественно круглой, бобовидной или овальной формы. Структура представлена двумя элементами – капсулой и внутренним пространством лимфатического узла. Капсула узла сформирована из соединительной тканью. Структурная основа узла, скрытая в капсуле, называется стромой. Внутренняя часть узла представляет собой сложную структуру из лимфоидной ткани, состоящую из двух слоев: коркового и мозгового. Внутри лимфатического узла находятся лимфоциты – иммунные клетки. Эти клетки насыщают очищенную лимфу и затем проникают в кровеносную систему, обеспечивая полноценную иммунную защиту организма.
Каждый узел соединен с приносящими лимфатическими сосудами с одной стороны, и выносящими сосудами – с другой. С выпуклой стороны узла расположен клапан, предотвращающий обратный отток поступающей лимфы, а с вогнутой стороны – ворота узла, переходящие в выносящие сосуды.
Нормальные размеры лимфоузлов – от 5 до 10 мм. Некоторые узлы могут достигать 50 мм в размере, что не является отклонением от нормы. Точных норм нет, так как размеры лимфатических узлов индивидуальны для каждого и являются физиологической особенностью. Размеры самого маленького узла – меньше 1 мм, самого большого – больше 5 см. В среднем размеры лимфоузлов у детей составляют от 3 до 10 мм. Поверхностные лимфатические узлы у детей и взрослых достаточно большие, чтобы их можно было прощупать; внутренние, расположенные в грудной клетке или брюшной полости, редко превышают 5-7 мм в диаметре.

Лимфоузел имеет сложную структуру
Функции
Лимфатические узлы являются фильтром человеческого организма. В них созревают лимфоциты и выделяются особые антитела, призванные бороться с инфекциями.
Межклеточная жидкость из тканей и органов собирается через лимфатические капилляры, а затем поступает в лимфатические сосуды, соединенные с лимфоузлами. Лимфа поставляется в узел по приносящим сосудам, затем очищается в узле, и далее выходит через выносящие сосуды, по которым затем поставляется в кровоток.
Непосредственно в лимфатических узлах эта жидкость очищается от токсинов и инфекций, насыщается лимфоцитами и антителами, а затем выносится в кровеносную систему, поставляя иммунные клетки в кровь.
Таким образом, лимфатические узлы выполняют важную барьерную функцию, защищая организм от различных инфекций. Кроме того, защитная функция лимфоузлов проявляется и в отношении раковых клеток. При “обнаружении” раковых клеток в лимфатических узлах запускается реакция иммунного ответа организма на патологический процесс.
Симптомы и стадии
Первые признаки мезаденита проявляются неожиданно, они очень похожи по симптоматике на острый аппендицит. Боль при этом появляется в верхней части живота, в области пупка. Порой пациент не может указать в каком месте у него именно болит, боль распространяется по всему животу.
Боль при мезадените ощущается, как притупленная на протяжении долгого времени, она усиливается при изменении положения тела, а также при движениях. Если воспаление прогрессирует, то болезненные ощущения не утихают, этим признаком мезаденит разнится с аппендицитом.
Иногда боль исчезает самостоятельно, но если воспалительный процесс сильный, то лимфоузлы нагнивают. За этим возможно последуют осложнения такие как: перитонит (воспалительная реакция в брюшной полости), кишечная непроходимость (проходимость внутри кишечника затрудняется за счет увеличения лимфоузлов).
Пищеварительные расстройства также включены в признаки мезаденита. К ним относятся: частое возникновение тошноты, рвота, сухость во рту, потеря аппетита и постоянная диарея.
Температура тела повышается до 38-39 С, а нестабильное артериальное давление постоянно дает о себе знать, оно то падает, то повышается. Ко всему этому учащается сердцебиение до 100 ударов в минуту и дыхание тоже учащается.
Если у человека хронический мезаденит, то симптомы его не ярко выражены, а также не имеют специфики. Они отличается от появления внезапного мезаденита. Боли кратковременные и без определенного местонахождения в желудке, но если человек позволяет себе нагрузку, то они усиливаются.
Мезаденит делится на две формы: специфический и неспецифический.
Специфический мезаденит называется туберкулезным. Его вызывают бактерии туберкулеза. А также бывает ерсиниозный, он происходит от бактерий иерсиний.
Неспецифический мезаденит возникает за счет патогенного нахождения внутри организма бактерий (стафилококк, стрептококк), которые находятся в умеренном количестве. Но если иммунная система человека понижается, то такой мезаденит начинает проявляться болезненно.
Дифференциальная диагностика

Общий анализ крови дает представление о том, вирусная это инфекция или бактериальная
Услышав от ребенка жалобы на боли в животе, которые сопровождаются рвотой или поносом, многие родители начинают лечить расстройство пищеварения, подозревая развитие отравления. Однако в действительности все гораздо хуже, потому при выявлении подобных симптомов у малыша следует как можно скорее обратиться к специалисту, поскольку симптоматическая терапия здесь не поможет.
Важно! Несвоевременное оказание помощи при мезадените может привести к непредсказуемым последствиям, вплоть до летального исхода.
В ходе первичного осмотра специалист выслушивает жалобы больного, обращает внимание на симптоматику, осуществляет пальпацию передней брюшной стенки и проводит ряд медицинских тестов, которые позволяют сузить круг поиска. Далее ребенок направляется на следующие диагностические процедуры:
Далее ребенок направляется на следующие диагностические процедуры:
- Общий анализ крови. Позволяет определить уровень лейкоцитов и гемоглобина.
- Биохимический анализ крови. Необходим для выявления патогенной микрофлоры, вирусов гепатита и т. д.
- Копрограмма. Методика используется для выявления крови и других примесей в кале.
- Общий анализ мочи. Позволяет определить количество лейкоцитов в моче.
- Кал на яйца глист.
- Проба Манту (для исключения туберкулеза).
Это основные методики современной лабораторной диагностики, позволяющие установить наличие воспалительного процесса в организме пациента. На основании полученных результатов врачи могут исключить воспаления органов ЖКТ, гепатит, аппендицит и гельминтоз.
Следующим этапом исследований является аппаратная диагностика. Она предполагает прохождение следующих процедур:
- УЗИ. Традиционная методика, обладающая высокой информативностью. Позволяет выявить степень увеличения лимфоузлов в районе брыжейки.
- Рентгенография. Не очень информативная, зато доступная методика, благодаря которой удается выявить пораженные узлы.
- КТ и МРТ. Являются основой диагностики, поскольку позволяют выявить патологические изменения в мягких тканях и костной структуре. На данный момент это наиболее информативные методики.
В качестве дополнительной процедуры при увеличении лимфоузлов брюшины обычно используется фиброгастроскопия. Она позволяет исключить заболевания желудочно-кишечного тракта.
Как отличить мезаденит от заболеваний ЖКТ?
Опытный специалист сможет отличить мезаденит от других заболеваний на основании одних лишь жалоб пациента. В данном случае присутствуют следующие отличия в симптоматике:
- Нередко недуг путают с гастритом. В последнем случае дискомфорт в животе усиливается после приема пищи. При мезадените подобного не наблюдается.
- При аппендиците наблюдается напряжение правой части мышц живота и локализация болей справа. Также температура ректальной зоны отличается от общей температуры тела более чем на градус.
- Симптомы дизентерии очень похожи на мезаденит. Отличие заключается в многократном поносе с примесью крови при остром проявлении дизентерии.
Диагностика патологии
 Лимфатические узлы брюшной полости подвергаются нарушению под воздействием различных факторов, поэтому диагностика должна быть всесторонней, направленной на выявление точной причины патологии. В отношении пациента проводятся:
Лимфатические узлы брюшной полости подвергаются нарушению под воздействием различных факторов, поэтому диагностика должна быть всесторонней, направленной на выявление точной причины патологии. В отношении пациента проводятся:
- Осмотр хирурга. При пальпации живота выявляются неровные образования высокой плотности, сосредоточенные в разных местах. Определяются положительные симптомы Клейна, Мак-Фаддена, Штенберга.
- УЗИ лимфатических узлов брюшной полости и забрюшинного пространства. По данным исследования обнаруживаются увеличенные и плотные лимфоузлы, повышенная акустическая плотность в районе брыжейки.
Данные осмотра поджелудочной железы, селезенки и желчного пузыря сопоставляются с УЗИ лимфоузлов брюшной полости. Это позволяет исключить патологии со идентичными признаками (например, панкретит в острой форме).
- МРТ позволяет выявить локализацию, диаметр и число пораженных образований, визуализировать изменения пищеварительного тракта и др. органов брюшного пространства.
- Лабораторные исследования:
- в ОАК прослеживается повышение лейкоцитов и увеличение СОЭ;
- посев крови на стерильность дает возможность выявить определенного возбудителя, находящегося в кровеносной системе и спровоцировавшего развитие патологии;
- туберкулиновая проба или диаскинтест (в случае подозрения на туберкулезное происхождение мезаденита);
- серологические методы анализа крови, позволяющие обнаружить патоген или наличие к нему антител (в т. ч. возбудителя вирусного гепатита);
- биохимия крови, по результатам которой удается определить отклонения в работе печени, почек и поджелудочной железы;
- общий анализ мочи (для оценки функционирования мочевыводительной системы).
- Диагностическая лапароскопия. Проведение целесообразно при недостаточности информации, полученной из других источников. Во время процедуры удается визуализировать пораженные иммунные звенья, их число и локализацию. Диагностическая лапароскопия позволяет осмотреть абдоминальные органы с целью исключения сопутствующих заболеваний. Чтобы сделать выводы, интраоперационно производится забор материала лимфоузла для гистологического исследования.
- Рентгенография может понадобиться с целью проведения дифференциальной диагностики (исключения перитонита).
Конгломерат лимфоузлов брюшной полости может указывать на развитие опухолевого процесса (лимфогранулематоза), в этом случае требуется комплексное обследование пациента.
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Причины
Причины увеличения лимфоузлов чрезвычайно разнообразны и во многом определяются их локализацией.
Причины увеличения шейных лимфоузлов могут быть как инфекционного генеза (синдром лимфаденопатии патогномоничен для дифтерии, краснухи, кори, скарлатины, сифилиса, бруцеллеза, тонзиллита, фарингита, инфекционного мононуклеоза, респираторных инфекций, туберкулеза на поздних стадиях), так и опухолевой природы. Увеличение лимфатических узлов на шее характерно для опухоли щитовидной железы, лимфогранулематоза, лимфангиомы, карциномы миндалин, метастазировании рака легких/щитовидной железы.
Гиперплазия шейных лимфоузлов может быть проявлением заболеваний щитовидной железы, а также воспалительно-инфекционных процессов бактериального/вирусного генеза в ротоглотке. Увеличение лимфоузлов на шее может выявляться при относительно редких заболеваниях: лихорадке Марбург/Эбола, орнитозе, микоплазменных инфекциях.
Увеличение надключичных лимфоузлов характерно для опухолей. При этом, гиперплазия правого надключичного узла патогномонично для рака легких/пищевода, а левого — патогномонично при злокачественных процессах в забрюшинном пространстве/брюшной полости и тазу. Гиперплазия надключичных лимфоузлов патогномонична для опухоли грудной железы и желудка (метастаз Вирхова), а подключичных — для опухоли щитовидной железы.
Увеличение подчелюстных лимфоузлов характерно при наличии патологических процессов, локализующихся в области головы/шеи — болезней ЛОР-органов, глаз, и придаточных пазух, заболеваний/повреждений кожи. Увеличение подчелюстных лимфоузлов также является одним из симптомов острого/хронического тонзиллита. Увеличение подчелюстного лимфоузла с одной стороны, зачастую сигнализирует о проблемах в полости рта, в частности, стоматологических заболеваний (кариес, гингивит, периодонтит). Увеличение лимфоузлов под челюстью может иметь место при опухолях гортани, карциноме губ.
Гиперплазия подмышечных лимфоузлов является типичным для меланомы верхних конечностей, рака молочной железы. Увеличение подмышечных лимфоузлов возможно при раневых инфекциях, бруцеллезе, болезни кошачьей царапины. Увеличение подмышечных лимфоузлов у женщин часто встречается при мастите/мастопатии и установке силиконовых имплантов. Увеличение лимфоузла под мышками может отмечаться при панариции, фурункулезе и опухолях легкого, хроническом лимфолейкозе, лимфогранулематозе. Гиперплазия подмышечных узлов характерна и для таких специфических инфекций молочных желез как сифилис/туберкулез молочных желез, что обусловлено стимуляцией антигенами микроорганизмов иммунной системы и непосредственным размножением в инфекционного агента в очагах лимфоидной ткани.
Увеличение лимфоузлов в брюшной полости чаще вызывают кишечные инфекции, вызываемые кишечной палочкой, стрептококками, стафилококками, сальмонеллой, адено/энтеровирусом, цитомегаловирусом, вирусом Эпштейна-Барр и др. (шигеллезы, сальмонеллез, брюшной тиф/паратифы А, В, С, холера, иерсиниоз и др.).
Причины увеличения лимфоузлов в паху у мужчин наиболее часто обусловлены генитальным герпесом, гонореей, хламидиозом, первичным сифилисом, микоплазмозом/уреаплазмозом. Достаточно частой причиной гиперплазии паховых лимфоузлов у мужчин являются баланит/орхит, баланопостит и опухоли (рак полового члена и яичка), токсоплазмоз. Причины увеличения паховых лимфоузлов у женщин могут быть обусловлены заболеваниями женской половой сферы (вульвит, кольпит, абсцесс бартолиновой железы).
Также увеличение лимфоузлов у женщин в паху может быть вызвано ЗППП (гонорея, сифилис, герпес генитальный, хламидиоз). Более того, увеличение паховых лимфоузлов зачастую обусловлено даже такими банальными причинами, как потертости пальцев стоп при ношении обуви на высоких каблуках и панариций.
Причиной генерализованной лимфаденопатии чаще всего являются туберкулез, инфекционный мононуклеоз, токсоплазмоз, цитомегаловирусная инфекция, ВИЧ/СПИД, бруцеллез, системная склеродермия, саркоидоз и др.
К причинам развития лимфаденопатии опосредовано можно отнести контакт с животными, профессию, образ жизни. Например, тесный контакт с животными (уход, работа в мясомолочной промышленности) сопровождается высоким риском заболеть бруцеллёзом/токсоплазмозом; контакт с грызунами/выделка шкур — туляремией, при работе на ювелирных фабриках — саркоидозом и т. д.
Медицинское обследование
Если возникли симптомы, похожие на аппендицит или отравление (боль в животе, температура, тошнота), срочно вызывают “скорую”. Самостоятельный приём лекарственных препаратов без ведома врача затрудняет диагностику болезни. Например, анальгетики и спазмолитики не позволяют определить точную локализацию боли, а парацетамол как жаропонижающее средство может вызвать осложнение, если симптомы оказались связанными с желудочным заболеванием.
При диагностике доктор сразу дифференцирует мезаденит от аппендицита в первую очередь пальпируя внизу, слева, справа живота, вокруг пупка. Он также расспрашивает, были ли ранее другие симптомы инфекционных болезней, отравления.
Необходимые лабораторные анализы при воспалении лимфоузлов в брюшине:
- кровь: общий, биохимическое исследование, на наличие вирусного гепатита;
- исключение туберкулёза: тест внутрикожно, проба Манту;
- анализ мочи общий: проверяют состояние мочеполовой системы;
- кал: проводят копограмму, также проверяют, нет ли внутреннего кровотечения.
Результатом первичных обследований будет исключение из рабочих диагнозов аппендицита, гепатита, воспаления кишечника, почек, мочеточника и мочевого пузыря. Отклоняется нарушение целостности кровеносной системы в животе, открытая язва.
При инструментальном обследовании и УЗИ определяют размер лимфоузлов в брюшной полости, состояние внутренних органов, поджелудочной железы, жёлчного пузыря, плотность узлов. Ультразвуковое оборудование и результаты лабораторных анализов не дают полной картины течения лимфаденита. Делают рентгенографию, чтобы исключить перитонит, а наличие злокачественных опухолей, метастазов в брюшной полости, дефекты кишечника проверяют с помощью томографии (компьютерная, магнитно-резонансная), лапароскопии.