Миофибробластома молочной железы: необычная доброкачественная опухоль с широким морфологическим спектром
Содержание:
- Что такое фибробласт
- Последствия и осложнения
- Заживление раны
- Клеточный состав
- РЫХЛАЯ ВОЛОКНИСТАЯ СОЕДИНИТЕЛЬНАЯ ТКАНЬ (РВСТ)
- Сравнение с другими материалами этого типа
- Эффективность и преимущества метода
- Прогноз
- Лечение и прогноз миофибробластом молочной железы
- Лечение фибром
- Курс и результаты
- Гистологические особенности
- Применение в косметологии
- Фиброма груди – нужно ли удалять грудь
- Что это такое?
- Вопрос 9: Макрофаги (гистиоциты) и плазматические клетки (см и эм), участие в иммунных реакциях.
Что такое фибробласт
Фибробласт — это незрелая клетка, продуцирующая волокна, которая находится в соединительной ткани. Фибробласты — это крупные плоские клетки, содержащие ядро овальной формы. Они также состоят из удлиненных структур, которые выступают из тела клетки. Следовательно, фактическая форма фибробласта может быть веретенообразной. Активные фибробласты содержат много эндоплазматических ретикул в своей цитоплазме. Поскольку цитоплазма фибробластов является базофильной, она окрашивается в пурпурно-синий цвет по окраске H & E. Как правило, примитивные мезенхимальные клетки дают начало фибробластам. В определенных ситуациях эпителиальные клетки могут также вызывать фибробласты посредством эпителиально-мезенхимального перехода (EMT). Фибробласты поддерживают структурную целостность соединительной ткани посредством формирования структурного каркаса (стромы) ткани животных. Фибробласты секретируют компоненты внеклеточного матрикса, такие как коллаген, гликозаминогликаны, ретикулярные и эластиновые волокна, гликопротеины и другие внеклеточные макромолекулы. Это приводит к изоляции и восстановлению поврежденных тканей.
Рисунок 1: Фибробласты
Фибробласты обладают замечательной способностью дифференцироваться в других членов семейства клеток соединительной ткани, таких как остеобласты, хондробласты и коллагенобласты. Фибробласты также играют важную роль в заживлении ран. При повреждении ткани соседние перициты дифференцируются в фибробласты. Эти фибробласты мигрируют в место повреждения или раны с образованием большого коллагенового матрикса. Сократительные фибробласты способствуют сокращению раны. Сократительные фибробласты также называют миофибробластов, Изменения в метаболизме фибробластов могут привести к дефектам заживления ран, таким как фиброз. Клетки фибробластов в эмбрионе мыши показаны на Рисунок 1.
Последствия и осложнения
Прогрессирующее течение пневмофиброза имеет следующие осложнения:
- Дыхательная недостаточность.
- Легочная гипертензия с постепенным нарастанием давления в малом круге кровообращения. Вторичная легочная гипертензия всегда развивается при фиброзе и появляется в первые годы болезни. На ранних протекает бессимптомно. Затем отмечается усиление одышки, выраженность которой зависит от степени давления в легочной артерии.
- Эмфизема легких.
- Рак легкого. Вдыхание асбестовых волокон индуцирует развитие не только фиброза, но и рака плевры и легкого. Рак легкого может развиться и на фоне идиопатического альвеолярного фиброза.
- Образование фиброзных полостей и кист, которые осложняются легочным кровотечением, пневмотораксом (попадание воздуха в плевральную полость вследствие повреждения легкого) и пневмомедиастинумом (скопление воздуха в клетчатке средостения при разрыве легкого, что влечет сдавление сердца и крупных сосудов).
Заживление раны
Морфологически процесс заживления раны может протекать различно, в зависимости от анатомического субстрата поражения, степени инфицирован-ности, общего состояния организма, характера лечебных мероприятий (Ку-зин М.И., Костюченок Б.М. и соавт., 1990). Однако в любом случае течение раневого процесса отражает один из классических типов заживления:
1. Заживление первичным натяжением.
2. Заживление вторичным натяжением.
3. Заживление под струпом.
Заживление раны первичным натяжением. Такой тип заживления харак-теризуется сращением краев раны без видимой промежуточной ткани, путем соединительнотканной организации раневого канала. Заживление первичным натяжением является наиболее экономичным видом заживления. Для зажив-ления первичным натяжением необходимы следующие условия:
1. Небольшая зона повреждения.
2. Плотное соприкосновение краев раны.
3. Сохранение жизнеспособности краев раны.
4. Отсутствие очагов некроза и гематомы.
5. Асептичность раны.
Морфологическая картина заживления первичным натяжением проявля-ется умеренной гиперемией, отеком тканей в стенках раны, пролиферацией фибробластов и новообразованием капилляров путем эндотелизации каналов и щелей в сгущающемся фибрине (аутохтонный механизм) от одного края раны к противоположному. На 6-8-й день грануляционная ткань прочно со-единяет стенки раны, и в этот период прекращается эпителизация. В хирур-гической практике заживление первичным натяжением возможно в двух слу-чаях: при небольших размерах раны (края отстают не более 10 мм друг от друга), а также при хирургических вмешательствах, заканчивающихся нало-жением швов. Местные изменения в области раны выражены незначительно (отечность краев, гиперемия, инфильтрация, боль). К общим проявлениям относится повышение температуры тела, которая постепенно снижается к 3-м суткам после операции. Изменения морфологического состава крови вы-ражены незначительно или отсутствуют. Иногда отмечаются нейтрофильный лейкоцитоз и увеличение СОЭ до 20 мм/ч. На 5-6-е сутки эти показатели обычно нормализуются.
Заживление раны вторичным натяжением происходит при обширных по-вреждениях тканей, при наличии в ране нежизнеспособных тканей, гематомы и при развитии инфекции в ране. Любой из этих факторов ведет к заживле-нию вторичным натяжением. При различных вариантах течения заживления вторичным натяжением речь идет о заживлении гнойной раны, то есть о за-живлении через нагноение и гранулирование. На 5-6-е сутки после альтера-ции, после отторжения некротизированных клеток в ране появляются ост-ровки грануляций, которые, постепенно разрастаясь, заполняют всю полость раны. Изменения характера грануляций всегда объективно отражают ослож-нения заживления, которые могут наступить под влиянием местных и общих факторов. Реорганизация рубца проявляется активной эпителиизацией раны. Эпителий нарастает на поверхность грануляций в виде голубовато-белой каймы очень медленно. Помимо эпителизации заживлению способствует фе-номен раневой контракции — равномерного концентрического сокращения краев и стенок раны. Этот феномен объясняется появлением в грануляцион-ной ткани в период регенерации фибробластов, обладающих способностью к сокращению.
Заживление раны под струпом характерно для незначительных повреж-дений (ссадины, царапины, небольшие по площади ожоги 1-й и 2-й степени). Раневой процесс начинается свертыванием излившейся крови или только лимфы, которая подсыхает с образованием струпа. Под ним происходит бы-страя регенерация эпидермиса, и струп затем отторгается. Весь процесс длится 3-7 дней. Если заживление под струпом происходит без осложнений, то рана заживает первичным натяжением; если под струпом начинается на-гноение, то заживление идет по типу вторичного натяжения. В ряде случаев может развиться вялотекущее флегмонозное поражение жировой клетчатки, окружающей рану. В такой ситуации необходимы хирургическая обработка раны и удаление струпа (Кузин М.И., Костюченок Б.М. и соавт., 1990).
Клеточный состав
Главные клетки РВСТ – это фибробласты, тучные клетки, макрофаги, плазматические и адвентициальные клетки, лейкоциты (миграция которых осуществляется из крови) и перициты, жировые и пигментные клетки. Основной функцией фибробластов является синтез слагаемых межклеточного вещества. К категории фибробластов (с учетом возможности синтеза фибриллярных белков) могут быть отнесены также соответствующие клетки ретикулярной ткани органов кроветворения, хондробласты, а также остеобласты соединительной ткани скелета. Как уже отмечалось выше, главной функцией фибробластов является формирование основного вещества ткани и волокон. Наглядный пример подобной функции – процесс заживления разнообразных ран на теле человека, т.е. формирование рубцов и особой капсулы из соединительной ткани, обволакивающей инородные тела.
РЫХЛАЯ ВОЛОКНИСТАЯ СОЕДИНИТЕЛЬНАЯ ТКАНЬ (РВСТ)
• самый распространенный вид соединительной ткани;
• входит в состав слизистых и серозных оболочек, кожи; строма – прослойки;
• заполняет пространства между функциональными элементами в других тканей;
• сопровождает кровеносные сосуды и нервы.
ТКАНЕВЫЙ СОСТАВ РВСТ:
• клетки – сложная гетерогенная популяция клеток, взаимодействующих между собой;
• волокна;
• основное аморфное вещество.
КЛЕТКИ СОЕДИНИТЕЛЬНОЙ ТКАНИ:
ФИБРОБЛАСТЫ представляют собой наиболее распространенный тип клеток, образуя функционально ведущий дифферон РВСТ.
Происхождение фибробластов: СК линии механоцитов (особая стволовая клетка мезенхимной природы). Самоподдерживающаяся популяция, редко делится, устойчива к повреждающим факторам.
Функции фибробластов
• продукция всех органических компонентов межклеточного вещества (ГАГ, коллаген, эластин, фибронектин, ламинин и другие белки и гликопротеины);
• поддержание структурной организации межклеточного вещества (баланс выработки и разрушения, благодаря секреции коллагеназы);
• регуляция деятельности других клеток СТ и влияние на другие ткани (гуморальные факторы, влияющие на рост, дифференцировку, функциональную активность макрофагов, лимфоцитов, ГМК, эпителия – выработка цитокинов,таких как колониестимулирующий фактор гранулоцитов и макрофагов, интерлейкины-3 и -7).
Дифферон фибробластов:стволовая клетка → полустволовая клетка (А) → малодифференцированный (юный) фибробласт (Б) →
дифференцированный (зрелый) фибробласт (В) → фиброцит (Г).
Для юных фибробластов характерно:
• базофильная цитоплазма;
• небольшое количество отростков;
• умеренно развитый синтетический аппарат (в основном – свободные рибосомы);
• способность к пролиферации и миграции, что важно в репаративных процессах. Зрелые фибробласты:
Зрелые фибробласты:
• наиболее многочисленны в РВСТ;
• крупные клетки (40-50 мкм в поперечнике),
• отростчатой формы, с нерезкими клеточными границами;
• имеют слабо базофильную цитоплазму, светлое овальное ядро, ядрышки;
• периферическая часть цитоплазмы — эктоплазма более светлая, состоит в основном, из элементов цитоскелета)
• имеют мощный синтетический аппарат: (ГАГ, коллаген, гликопротеины, актин)
• подвижные, способны изменять форму, прикрепляться к другим клеткам и волокнам.
Фиброцит
• конечная форма дифферона;
• малоактивная клетка;
• долгоживущая клетка;
• неспособна к пролиферации;
• узкая, веретенообразная форма, с тонкими отростками;
• ядро плотное;
• синтетический аппарат развит слабо;
• много лизосом;
Функция фиброцитов: регуляция метаболизма и поддержание стабильности межклеточного вещества.
Фиброкласты — клетки, которые специализируются на разрушении межклеточного вещества;
• обеспечивают перестройку межклеточного вещества;
• многочисленны в молодой соединительной ткани (грануляционной) и рубцах;
• для цитоплазмы фиброкластов характерны вакуоли с коллагеновыми фибриллами на разных стадиях лизиса;
• расщепление коллагена происходит вне- и внутриклеточно.
Миофибробласты – особый тип фибробластов:
• более половины их цитоплазмы занимают элементы сократительного аппарата (актин);
• активно участвуют в репаративных процессах
• контракция раны: сокращаясь, они стягивают края раны и образуют коллаген, который заполняет поврежденный участок.
МАКРОФАГИ
• Вторые по численности клетки РВСТ;
• Происхождение —потомки СКК, образуются из моноцитов крови;
• Особенно многочисленны в собственной пластинке слизистых и серозных оболочек.
• Активные макрофаги обладают высокой подвижностью, изменчивой, обычно отростчатой формой (микровыросты, псевдоподии) с неровными, но чёткими краями.
• Ядра темнее, чем у фибробластов.
• Для цитоплазмы макрофагов характерно многочисленные лизосомы и крупные фаголизосомы, пиноцитозные пузырьки, развитые элементы цитоскелета; остальные органеллы развиты умеренно.
Функции макрофагов
• Фагоцитоз — распознавание, захват и переваривание поврежденных, зараженных, опухолевых и погибших клеток, компонентов межклеточного вещества, экзогенных микроорганизмов и субстанций (на поверхности имеются рецепторы для иммуноглобулинов, антигенов опухолевых клеток).
Различают фагоцитоз неспецифический и специфический.
• неспецифический фагоцитоз характерен для лёгочных макрофагов, захватывающих частицы пыли, сажи и т д.
• специфический фагоцитоз – сначала иммуноглобулины и белки комплемента плазмы крови (объединенные названием опсонины)окружают (опсонизируют) бактерию.
Сравнение с другими материалами этого типа
Сегодня существует огромное количество различных наполнителей и имплантатов. Это могут быть аналоги естественных компонентов матрикса или биосовместимые материалы, которые близки по своим свойствам с тканями организма. Ко всем этим веществам предъявляются очень строгие требования, которым они должны отвечать:
- Безопасность,
- Стабильность,
- Эффективность,
- Рентабельность,
- Вещество не должно вызывать аллергию,
- Физиологичность,
- Удобство в применении.
Добиться полного совершенства материала невероятно сложно, ни один из наполнителей не обладает всеми качествами одновременно. Каждый выбор продиктован поставленной задачей. Все материалы подразделяют на несколько групп:
- Гидрофобные препараты, производные полидиметилсилоксана: Silikon-1000, Adatosil-5000, Biopolimero-350 (Испания)., Bioplastique (Голландия)., SilSkin. Это — силиконовые препараты, которые не подвергаются биодеградации и не вызывают аллергической реакции. Возможно осложнение — неспецифическое воспаление.
- Гидрофильные препараты. Самым распространенным в этой группе является полиакриламидный гель, который выпускается разными производителями: Амазингель (Китай), Артеколл (Голландия), Дермалайф (Франция), Агриформ, Формакрил, Биоформакрил, Космогель (Россия), Интерфалл (Украина). Материалы так же не подвергаются биодеградации.
- Гиалуроновая кислота и Декстран. Препараты: Ривидерм интра (Голландия), Матридур, Матридекс (Германия). Эти препараты предназначены для коррекции морщин, овала лица, для моделирования губ. Препараты стимулируют синтез коллагена и наделены длительным эффектом.
- Препараты на основе бычьего коллагена. Resoplast (Голландия), Zyderm 1, Zyplast, GeteroCollagen (США), Fibrel, PlasmaGel, Cosmoplast, DermiCol, Dennalogen, Fascian, Alloderm, Cymetra, Allo Collagen (США) и др. Эти препараты занимают лидирующее место и используются в мировой практике более 100 лет. Эффект сохраняется до года. Но препараты этой группы могут вызвать аллергию.
- Препараты на основе гиалуроновой кислоты. Restylane (Швеция), Hylafoorm fine line, MacDermol, Hylaform plus, Juvederm (Франция), Restylane fine line, Perlane, Macrolane, Hylaform (Канада), Rofilan hyan (Голландия). Эти препараты эффективны при коррекции морщин и рубцов. Недостаток — кратковременность эффекта.
В отличии от этих препаратов использование живой клетки дает максимально длительный эффект и сводит к минимуму риск побочных эффектов.
Механизм введения фибробластов в кожу
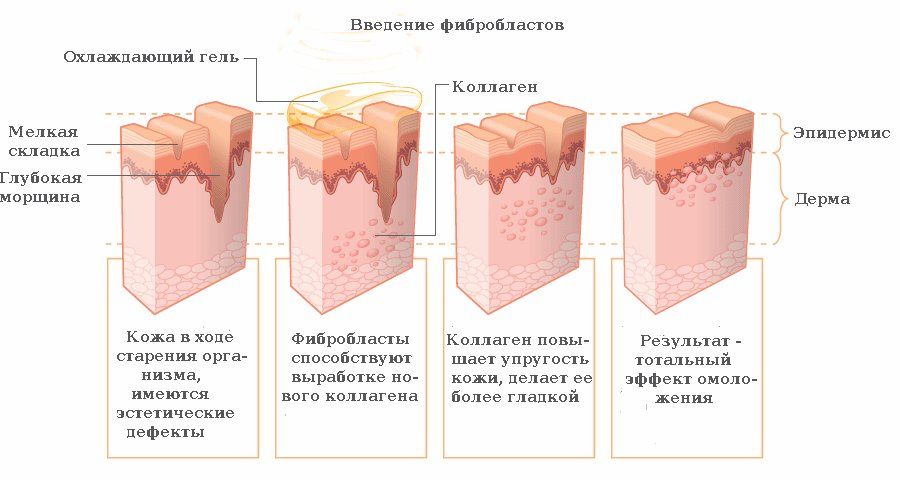
Эффективность и преимущества метода
Омоложение фибробластами дает первые результаты через 1,5 или 2 месяца.
Полный эффект от процедуры проявляется через полгода и сохраняется 2-3 года. Начинается усиленное производство факторов роста, внеклеточного матрикса. Фибробласты проходят естественные фазы цикла: активируются, синтезируют эластин, коллаген и другие вещества, далее наступает фаза деградации, замена их новыми фибробластами.
Применение их распространено в медицине — против ожогов, для регенерации тканей при трофических язвах, ранах. Велико их значение в косметологии. Молодость кожи формируется числом фибробластов. Помещенные в дерму выращенные фибробласты встраиваются в ткани, приступая к производству коллагена и эластина. В результате кожа становится эластичной, приобретая ровный цвет, исчезают мелкие морщины.
Но не стоит ожидать от процедуры эффекта подтяжки. Данная методика направлена на улучшение качественных характеристик кожи. Основные преимущества SPRS-терапии:
- работа препарата с генами, что исключает нарушение первичной структуры кожи;
- активизируются естественные процессы омоложения;
- безопасность, нет риска отторжения, аллергической реакции;
- долговременное сохранение результата.
За 6 месяцев происходит разглаживание морщин вокруг глаз на 90%. Декольте и шея молодеют на 95%, щеки — на 87%. Складки вокруг рта уменьшаются на 55%.
Прогноз
Прогноз и продолжительность жизни при фиброзе легких зависит от заболевания, на фоне которого он развился, степени прогрессирования самого фиброза, его протяженности и степени вовлечения бронхиального дерева (имеется в виду формирование бронхоэктазов, которые утяжеляют течение заболевания). Среди прогностических критериев главным является тип формирования пневмофиброза.
К благоприятным типам относятся фиброзные изменения в виде тяжей в центральном и периферическом интерстиции легких, а также ателектатический тип фиброза. Последний формируется в местах организовавшейся пневмонии или на месте длительно существовавшего спадения легочной ткани в результате закрытия бронхов. Возникновение этих типов пневмофиброза не влияет на перфузию и диффузию в легких и не приводит к развитию дыхательной недостаточности. К неблагоприятным типам относятся изменения в виде ацинарного фиброза и «сотового легкого», которые всегда приводят к нарушению перфузии и выраженной дыхательной недостаточности. Именно она является фактором, который уменьшает продолжительность жизни больного.
«Сотовое легкое» и значительная его распространенность считаются самым неблагоприятным прогностическим признаком. При этом придается значение и размеру «сот» — более неблагоприятными считаются «соты» большого размера или смешанный тип строения с чередованием мелких и крупных кист. Что касается их локализации, то неблагоприятным считается нижнезональное расположение.
Естественное течение идиопатического фиброза связано с постепенным изменением легочной ткани и прогрессирующим фибротическим повреждением, которое на конечной стадии приобретает вид «сотового легкого». Нарастающий фиброз прогрессивно ухудшает состояние больного и влияет на продолжительность жизни.
Трудно ответить на вопрос, сколько живут при этом заболевании, поскольку это зависит от состояния легочной функции. Сроки могут колебаться от 2 до 6 лет. Так, при остром течении больные живут не более 2 лет, при подостром – от 2 до 4 лет, а при хроническом – от 4 до 6 лет. Усугубляет положение сопутствующие заболевания, возникающие с возрастом. Летальный исход вызывает не только развитие острой дыхательной недостаточности, но и ИБС, тромбоэмболия легочной артерии или рак легкого.
При медленно прогрессирующем силикозе прогноз для жизни положительный, поскольку процесс перехода одной стадии в другую может длиться десятки лет. Бывают случаи, когда прогрессирование фиброза вообще не обнаруживается — в таких случаях прогноз для жизни благоприятен. Тяжелое осложнение силикоза — спонтанный пневмоторакс, но он встречается очень редко при современных формах силикоза. Если на фоне силикотического фиброза развивается туберкулез, то течение болезни неблагоприятное и в целом прогноз зависит от выраженности туберкулеза и силикоза, и формы туберкулеза.
Лечение и прогноз миофибробластом молочной железы
- Единственный вариант лечения миофибробластом молочной железы как у женщин, так и у мужчин – хирургическая резекция опухоли.
- Если соблюдены все правила удаления образования (с четкими краями резекции или нулевая идеальная степень резекции (R0)), местный рецидив маловероятен.
- Отдаленных метастазов по результатам последующего наблюдения (срок 15 лет и более) не описано. Таким образом, рецидивирование и метастазирование для миофибробластом молочной железы после местного иссечения не характерно.
- В некоторых случаях пациентам проводится радикальная операция после проведения только тонкоигольной аспирационной цитологии. Другие виды биопсии не проводились, что затруднило дифференциальную диагностику и привело к ненужному лишнему хирургическому вмешательству, тягостному в первую очередь для пациентов. Поэтому мультидисциплинарный подход к диагностике имеет решающее значение для установления. Необходимо избегать чрезмерного лечения, особенно подмышечной лимфодиссекции.
- Краткосрочный и долгосрочный прогноз хороший, даже отличный, (если проведено полное хирургическое удаление по правилам R0), без дополнительных методов лечения, таких как лучевая или гормональная.
- Кроме того, о злокачественной трансформации пока не сообщалось. Однако желательно, чтобы наблюдение продолжалось не менее 24 месяцев с кратностью посещений 1 раз в шесть месяцев.
Следует подчеркнуть, что миофибробластома молочной железы – редкая необычная опухоль, одинаково поражающая как пожилых мужчин, так и пожилых женщин с многочисленными морфологическими вариантами. Это затрудняет ее дифференциальную диагностику.
К тому же, выделена и хорошо изучена она относительно недавно, и период послеоперационного наблюдения в целом не слишком большой. Поэтому всем пациентам с миофибробластомой молочной железы, независимо от пола и возраста, рекомендуется индивидуально согласовать как график послеоперрационного наблюдения у маммолога-онколога, так и длительность и объем последующих обследований.
Лечение фибром
Лечение фибром сводится преимущественно к их удалению. В настоящее время удаление фибромы может проводится различными методами:
Удаление фибромы лазером
Операция малоинвазивная, проводится в условиях амбулатории под местным обезболиванием. Вначале производится разрез кожи и удаление фибромы лазером, который выпаривает опухолевидную ткань c одновременной коагуляцией сосудов, питающих фиброзную опухоль, что позволяет минимизировать кровотечение в момент деструкции. Воздействие лазерного луча до корня образования (на заданную глубину) исключает риск рецидива. Благодаря минимальной травматизации окружающих тканей послеоперационный восстановительный период очень короткий.
Радиоволновой метод
Основан на бесконтактном испарении фиброзных клеток высокочастотными радиоволнами с одновременной коагуляцией сосудов при практическом отсутствии риска инфицирования.
Хирургическое удаление
Проводится иссечение фибромы скальпелем новообразований значительных размеров и с глубокой локализацией, когда другие методы слабо эффективны. Проводится хирургическая резекция под местной анестезией, после чего накладываются швы.
Электрокоагуляция
Способ применим для небольших/неглубоких образований. В основе воздействие электрического тока на ткани фибромы, что вызывает термическое поражение тканей и отторжение опухоли.
Лечение фибром десмоидного типа проводится с использованием гормонотерапии, методов лучевой и химиотерапии. Такая комбинированная терапия позволяет снизить частоту развития рецидивов. Согласно литературным данным, низкодозная химиотерапия с цитостатиками Метотрексатом/Винбластином в течение 3-4 месяцев в целом по эффективности не уступает другим комбинациям химиотерапии, но при этом нежелательные побочные действия наблюдаются значительно реже. В случаях больших десмоидных опухолей с наличием инфильтрации для достижения быстрого эффекта используется схема VAC (Винбластин, Цисплатин, Ондансетрон, Доксорубицин).
В случаях нарушения гормонального статуса женщинам назначают антиэкстроген Тамоксифен или Золадекс. При лечении гормонозависимых фибром следует ориентироваться на пол пациента, динамику концентрации половых гормонов, объём и локализацию опухоли.
Доктора
специализация: Онколог / Онкогинеколог / Онкодерматолог / Маммолог / Хирург
Попкова Виктория Евгеньевна
1 отзывЗаписаться
Подобрать врача и записаться на прием
Лекарства
Тамоксифен
Метотрексат
Доксорубицин
Ондансетрон
- Антиэстрогены: Тамоксифен, Золидекс.
- Цитостатики: Метотрексат, Винбластин, Цисплатин, Ондансетрон, Доксорубицин.
Процедуры отсутствуют в виду низкой эффективности.
Курс и результаты
- Курс SPRS-терапии включает 3-5 сеансов, которые делаются с интервалом 1 раз в 3-6 недель.
- Примерный объем вводимого материала при инъекции за 1 раз – 3 мл.
- Первичные результаты после курса оцениваются спустя 1,5-2 месяца, окончательный эффект – через 6 месяцев.
- Клеточное омоложение кожи фибробластами сохраняется на протяжении 2-3 лет.
Фото: до и после
Преимущества методики:
- Долгий эффект.
- Безопасность терапии – нет риска появления аллергии или отторжения материала после трансплантации.
- Стимуляция процессов естественного омоложения кожи.
Используемые при трансплантации клеток препараты проверяются в лаборатории. Метод омоложения фибробластами в косметологии был официально разрешен Росздравнадзором.
SPRS-терапию кожи рекомендуется совмещать с другими косметологическими процедурами омоложения, такими как:
- Плазмолифтинг,
- Биоревитализация,
- Лазерная наноперфорация.
Благодаря совместному применению данных процедур эффект активизации само- регенерации кожных клеток будет в разы мощнее и продолжительнее.
Гистологические особенности
Миофибробластома, как правило, представляет собой невзрачную веретено-клеточную опухоль, однако появляется все больше доказательств того, что она охватывает более широкий морфологический спектр, чем описанный первоначально. Это в основном связано с тем, что неопластические клетки, демонстрирующие вариабельную фибромиофибробластическую дифференцировку, могут иметь заметную внутриочаговую и межочаговую изменчивость в морфологии.
За последние два десятилетия были обнаружены несколько гистологических вариантов (клеточные, инфильтративные, эпителиоидные, децидуальные, коллагенизированные/фиброзные, липоматозные, миксоидные варианты), включая некоторые необычные особенности. Их распознавание имеет решающее значение, чтобы избежать путаницы с другими доброкачественными или злокачественными опухолями груди.
Миофибробластома гистология – воспалительный тип
Несмотря на то, что миофибробластома груди демонстрирует широкие морфологические вариации клеточного состава, паттернов роста и внеклеточного матрикса, есть общие диагностические признаки.
Морфологические особенности, полезные для диагностики миофибробластомы:
- Неинкапсулированную опухоль с раздвигающейся, дольчатой структурой роста;
- Обычно состоит из мягких, тонких, веретенообразных клеток, плотно упакованных в короткие, прямые, беспорядочно пересекающиеся пучки или скопления связанных клеток, прерванных толстыми, пучками гиалинизированного коллагена;
- В меньшинстве случаев могут быть инвазивные края;
- Клетки различаются по внешнему виду: от фибробластоподобных клеток со скудной цитоплазмой и удлиненными ядрами до клеток с явными миоидными чертами, состоящими из обильной бледной или глубоко эозинофильной цитоплазмы. Последние имеют четкие границы и содержат ядра округлой или овальной формы с 1 или 2 небольшими ядрышками. Иногда ядра могут иметь бороздки или псевдовключения;
- В некоторых областях неопластические клетки могут демонстрировать палисадные ядра, близко имитирующие доброкачественную опухоль оболочки периферических нервов;
- Атипичные митозы отсутствуют;
- Митотическая активность низкая, митозов насчитывается до 2 на 10 мощных полей;
- Некроз отсутствует;
- Сосудистый компонент опухоли в разной степени представлен сосудами малого и среднего размера, часто с гиалинизацией и пенистыми гистиоцитами в их стенках;
- Как правило, в строме опухоли можно обнаружить множество тучных клеток;
- Лимфоплазмоцитарный инфильтрат отсутствует или обнаруживается только очагово.
Применение в косметологии
Эксперты по генной инженерии разработали SPRS-терапию – инновационный метод инъекционного омоложения кожи с применением фибробластов.
SPRS-терапия в процессе
Метод основывается на трансплантацию внутрь кожи аутофибробластов – клеточных структур, забор которых врач осуществляет у пациента перед самой терапией.
Благодаря этой процедуре улучшается процесс пролиферации (разрастания) новых клеток соединительной ткани, стимулируется выработка эластина, коллагена и других биологических компонентов, из-за чего происходит разглаживание морщин, повышается тонус и эластичность эпидермиса, и нормализуется работа всех остальных структур кожи.
Омоложение аутофибробластами дает более эффективный результат, чем Ботокс, который при частом применении может повредить нервные окончания и нарушить питание кожи.
Список показаний
Процедура рекомендована при:
- Повышенной сухости кожи,
- Наличии морщин,
- Тусклом цвете лица,
- Увядающей коже,
- Рубцах, следах от акне,
- Первых признаках птоза,
- Лечении долго не заживающих ран,
- Для профилактики раннего старения,
- Для омоложения кожи в области лица, шеи, зоны декольте и рук.
Как получают аутофибробласты?
Биоматериал для выполнения процедуры забирают из небольшого размером участка кожи (биоптата) пациента, обычно из области пупка или предплечья.
Биоптат сначала промывают физрастворов, после чего клетки фибропластов отделяются от клеточного матрикса, осаждают, очищают от ферментов, помещают в питательную среду и подвергают инкубации для увеличения численности клеток на протяжении 4-8 недель.
После того, как было получено нужное количество фибробластов, их сразу можно использовать для выполнения инъекционного омоложения кожи или заморозить.
Результат терапии фибробластами: до и после — картинка
Для хранения в криобанке по мнению специалистов подходит клеточный материал, взятый у пациентов в возрасте 20-30 лет, т.к. с возрастом количество способных к делению фибропластов уменьшается.
Фиброма груди – нужно ли удалять грудь
Иногда женщины, столкнувшиеся с такой проблемой, как фиброма груди, слышат от врача, что молочную железу придется удалять. Такое порой говорят даже в крупных клиниках, однако многие бы хотели избежать подобного исхода.
Однако на самом деле все обстоит не так трагично. Фиброма – это доброкачественная опухоль, а многие люди утверждают, что удаляют грудь целиком только при раковых опухолях. Так что лучше будет обратиться к нескольким разным врачам. Удаление – это очень радикальная мера, и очень часто можно обойтись без нее, сохранив свою красоту.
Простой контактный дерматит – это воспаление кожи в ответ на воздействие на нее раздражающих веществ: извести, растворителей, моющих средств, кислот, щелочей и …
Читать далее >>
Что это такое?
Фибробласт – это клеточный элемент соединительной ткани, находящийся в среднем слое кожи (дерме).
Фибробласты происходят из стволовых клеток, имеют круглую или овальную форму с отростками, которые впоследствии дифференцирования становятся фиброцитами – менее активные созревшие клеточные мембраны.
Типы фибробластов
Активные фибробласты подразделяют на разные структурно-функциональные типы, которые отличаются по своим функциям:
- Малодифференцированные – активно растут и размножаются.
- Юные – считаются более дифференцированными, способны к размножению, могут вырабатывают коллаген и гликозаминогликаны.
- Зрелые – образуются из юных фибробластов, практически не делятся и не размножаются, бывают 3-х подвидов:
- Фиброкласты — разрушают коллаген.
- Коллагенобласты — производят коллаген.
- Миофибробласты — отвечают за уменьшение фиброзной (плотной) ткани при заживлении ран.
Факторы роста фибропластов:
- Основной фактор роста фибробластов bFGF – отвечает за синтез коллагеновых волокон и выработку компонентов внеклеточного матрикса.
- Эпидермальный фактор роста EGF – стимулирует деление и миграцию кератиноцитов.
- Трансформирующий ростовой фактор TGF-альфа – повышает скорость регенерации поврежденных участков кожи.
- a-NGF – контролирует ангиогенез (образование сосудов).
Строение фибробластов
Функции фибробластов
Они участвуют в процессе регенерации клеток эпителия, вырабатывая тканевые белковые гормоны, отвечающие за клеточный рост.
Основные функции фибропластов в организме человека:
- Эпителизация и заживление повреждений на коже за счет активизации кератиноцитов.
- Синтез коллагена, эластина и гиалуроновой кислоты.
- Участие в процессе заживления ран, перемещение фагоцитов.
- Обновление эпидермиса.
- Ускорение пролиферации и дифференцировки клеток.
Кроме того, фибробласты продуцируют и белки:
- Тинасцин – участвует в распределении эластинов и коллагенов в тканях.
- Пептиды нидоген и ламинин – содержатся в составе базальной кожной мембраны кожи и выступают для нее строительным материалом.
- Протеогликаны – участвуют во взаимодействии клеток.
- Другие.
Из-за негативного воздействия свободных радикалов и других факторов коллагеновые и эластиновые волокна стареют и изнашиваются, а затем расщепляются на составные элементы коллагеназой, которая синтезируется фибропластами и эластазой.
Старение тканей организма начинается примерно с 25-30 лет и распространяется на все живые клетки, в т.ч. и кожные.
С возрастом активность фибробластов снижается, из-за чего дерма утончается и обезвоживается, появляются морщины и снижается эластичность кожи.
Вопрос 9: Макрофаги (гистиоциты) и плазматические клетки (см и эм), участие в иммунных реакциях.
Макрофаги
(гистиоциты) — вторые по численности
клетки рыхлой волокнистой соединительной
ткани. Они принадлежат к линии потомков
стволовой клетки крови и непосредственно
образуются из моноцитов после их миграции
в соединительную ткань из просвета
кровеносных сосудов. В соединительной
ткани макрофаги располагаются поодиночке
или группами. Они могут пребывать в
одном из двух взаимообратимых состояниях:
(1) покоящихся клеток, обладающих
низкой функциональной активностью;
(2) блуждающих клеток с высокой
функциональной активностью.
Функции
гистиоцитов:
1) распознавание,
поглощение и переваривание поврежденных,
зараженных, опухолевых и погибших
клеток, компонентов межклеточного
вещества, а также экзогенных материалов
и микроорганизмов;
2) участие в индукции
иммунных реакций посредством захвата,
переработки (процессинга) антигенов и
представления их лимфоцитам;
3)
регуляция деятельности клеток других
типов.
Плазматические
клетки (плазмоциты) и их предшественники
В-лимфоциты, находящиеся на различных
этапах преобразования в плазмоциты — в
небольших количествах постоянно
содержатся в различных участках рыхлой
волокнистой соединительной ткани. Они
особенно многочисленны в соединительной
ткани серозных оболочек, собственной
пластинки различных слизистых оболочек,
а также вокруг концевых отделов и
выводных протоков экзокринных желез.
Эти клетки имеют мелкие размеры,
располагаются поодиночке или группами
и обладают высокой синтетической и
секреторной активностью, вырабатывая
и выделяя антитела (иммуноглобулины) и
обеспечивая тем самым гуморальный
иммунитет.














