Краснуха у грудничков и новорожденных
Содержание:
Что это?
Краснуха имеет вирусную причину, ее вызывает мельчайший вирус Rubella virus, который крайне плохо выживает во внешней среде. Однако без проведения специальной дезинфицирующей обработки вирус может сохраняться в воздухе достаточно долгое время. Под действием внешних факторов он очень быстро погибает. Губительными для него оказываются: ультрафиолетовое излучение, кварцевание, воздействие высоких температур и агрессивных химических жидкостей (формалина или соединений, содержащих хлор).
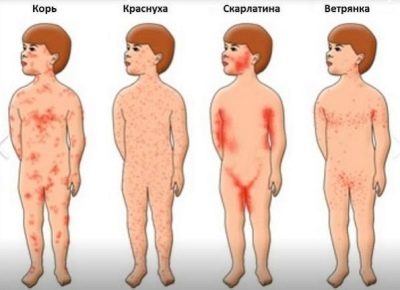
Вирус очень летучий, быстро передается от больного ребенка к здоровому. Детский организм очень восприимчив к этой инфекции. По статистике, пик заболеваемости краснухой приходится на возраст от 2-10 лет.
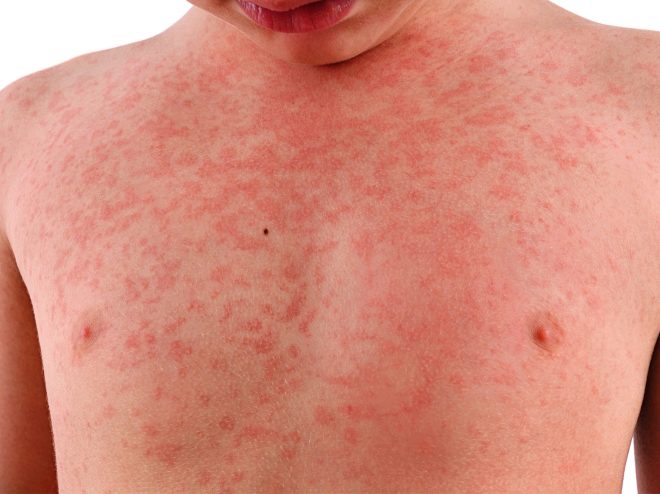
Причины краснухи у детей – этиология и патогенез
Краснуху относят к группе вирусных респираторных инфекций, обладающих высокой заразностью (контагиозностью). При отсутствии иммунитета, восприимчивость детей или взрослых к данной болезни может достигать 90%, но старшие дети и взрослые нередко переносят инфекцию под маской ОРВИ.
После прививки дети не заболевают совсем – или, спустя примерно 10 лет, могут переносить ее в легкой форме.
Возбудителем является вирус Rubella virus, относящийся к группе РНК-содержащих, и являющийся единственным патогенным для человека представителем этой группы. Он не обладает устойчивостью во внешней среде, выживая вне хозяина не более 5-6 часов, поэтому передается он при тесных контактах среди детей в организованных коллективах.
Вирус чувствителен к различным методам дезинфекции и воздействию УФ-лучей, кварцеванию, высоким температурам, и даже после обычной влажной уборки можно резко снизить концентрацию вирусов в помещении.
При низких температурах вирус хорошо сохраняет активность, поэтому чаще встречается в холодное время года.
Пути передачи краснухи:
Заразиться можнотолько от больного человека. Через животных же или предметы не передается, от третьих лиц заболеть невозможно. Вирусы, преимущественно, передаются с частицами слюны и слизи из носоглотки при чихании или кашле, плаче детей.
Возможна передача при поцелуях и при облизывании детских ложек, сосок. Но предметы быта, из-за нестойкости вируса, редко становятся причиной инфекции.
Особый путь передачи – при беременности от матери к плоду трансплацентарно. В отличие от всех предыдущих, в этом случае говорят о врожденной краснухе, при заражении после рождения – приобретенной.
Характеристика возбудителя и способы его передачи
Краснуха относится к высококонтагиозным инфекционным заболеваниям, восприимчивость к этой инфекции у людей без специфического иммунитета составляет 90%.
Возбудителем является РНК-вирус Rubella virus – единственный представитель рода Rubivirus семейства Togaviridae. Во внешней среде он неустойчив, остается жизнеспособным лишь на протяжении 5–8 ч. Быстро погибает под действием УФ-лучей (кварцевание), изменений рН, солнечного света, высоких температур, различных дезинфицирующих средств (формалин, хлорсодержащие соединения), органических растворителей, детергентов. Однако выживает при низких температурах и даже в замороженном состоянии способен несколько лет сохранять активность.
Заболеваемость краснухой чаще всего регистрируется в периоды смены сезонов: весной, зимой и осенью. Передача вируса осуществляется от инфицированного человека:
- воздушно-капельным путем (при чихании, кашле, разговоре, поцелуе);
- контактным путем (через игрушки, посуду, полотенце и другие предметы быта);
- трансплацентарно от беременной женщины к плоду.
В первых двух случаях краснуха является приобретенной. Входными воротами инфекции выступают слизистые оболочки дыхательных путей и полости рта, затем вирус через стенки капилляров проникает в кровяное русло и с током крови распространяется по всем органам и тканям организма. Инкубационный период составляет 2–3 недели. При внутриутробном заражении через плаценту краснуха является врожденной.
Носитель Rubella virus представляет опасность для окружающих со второй половине инкубационного периода: за неделю до высыпаний и неделю после. Наиболее легко и быстро он распространятся в замкнутых помещениях, в местах массового скопления людей (детские сады и школы, больничные палаты).
После перенесенной приобретенной формы краснухи у ребенка формируется стойкий иммунитет, поэтому повторное заражение случается крайне редко. Оно принципиально возможно при сбоях в работе иммунной системы и при тяжелом иммунодефиците.

Считается, что спустя 20 и более лет после перенесенной болезни сформированный к ней иммунитет может ослабляться, поэтому в этот период повторное заражение не исключается. При вторичном инфицировании инфекция обычно протекает без симптомов или с неявно выраженной клинической картиной (кашель, насморк), без сыпи на теле.
При врожденной форме заболевания иммунитет против вируса краснухи менее стоек, так как он формируется в условиях еще незрелой иммунной системы плода. Такие малыши в течение 2 лет с момента рождения являются носителями инфекции и выделяют вирус в окружающую среду.
Профилактические мероприятия и народные средства
Профилактика краснухи у детей, в первую очередь, заключается в своевременной вакцинации. Ставится комплексная прививка, которая также защищает от паротита (свинка) и кори. Впервые вакцину колют в возрасте от года до полутора лет. Иммунитет развивается спустя три недели после этого. Повторная вакцинация происходит в 6-7 лет и после 28 лет. Профилактика также включает в себя личную гигиену ребенка и соблюдение карантина.
Народные методы для лечения должны применяться вкупе с основной терапией, назначенной врачом. Подарить дополнительные силы организму ребенка помогут:
- Листья черной смородины. Их заваривают на протяжении 15 минут и пьют вместо чая. Для вкуса можно добавить варенье или мед.
- Алоэ, мед, грецкие орехи и лимон. Все ингредиенты соединяют и принимают три раза в день по чайной ложке.
- Овсяные хлопья. Их нужно настоять в кипятке на протяжении трех часов, а затем добавить к ним меда, грецких орехов, фруктов и сухофруктов, а также лимонный сок. Такую кашу едят на завтрак.
В процессе лечения комната, в которой находится больной ребенок, должна регулярно проветриваться и убираться. После выздоровления повторная краснуха практически никогда не развивается. Такое происходит лишь в условиях серьёзных проблем с иммунитетом. Иногда у прививаемых детей наблюдаются негативные реакции, возможна аллергия, насморк, кашель и жар.

Своевременная вакцинация – первоочередное средство профилактики краснухи у детей
Суть лечения
Для того чтобы как можно быстрее поставить малыша на ноги следует знать как лечить краснуху у детей. В том случае, если диагноз подтвержден, а осложнения отсутствуют, лечение малыш может проходить дома.
В этом случае доктора рекомендуют придерживаться следующих рекомендаций:
- На момент болезни ребенка следует изолировать от окружающих. Продлиться период изоляции может примерно до 21 дня. Именно столько в организме живет вирус, который составляет опасность для окружающих.
- На протяжении 7 дней следует отказаться от активного времяпровождения в пользу постельного режима.
- Необходимо пересмотреть рацион ребенка, введя в него максимальное количество белковой пищи – это молочная продукция, рыба, мясо и яйца. Питаться нужно через небольшие промежутки времени, а порция съеденной пищи не должна быть слишком большой.
- На протяжении дня малышу необходимо предлагать много жидкости (не менее 2 литров).
Доктором могут быть назначены лекарственные препараты, но направлены они не на лечение краснухи (его как такового не существует), а на ликвидацию возникших симптомов и, конечно же, для того, чтобы обезопасить малыша от возможных осложнений. К числу препаратов, которые могут быть использованы в период лечения краснухи, относятся:
- Аскорутин – употребление препарата является профилактикой появления у ребенка ДВС-синдрома.
- Парацетамол, Нош-па (препараты группы спазмолитиков и НПВС) – обеспечивают снижение температуры тела, помогают избавиться от головной боли, ломоты в костях.
- Фенистил, Диазолин и другие препараты, относящиеся к группе антигистаминных, помогают справиться с зудом и снизить интенсивность высыпаний. Следует учесть то, что появляющиеся красноватые пятна не нужно ничем обрабатывать.
- Антибиотические препараты ребенку назначаются в том случае, когда осложнения уже успели себя проявить.
Если состояние ребенка стабильное, то доктор, скорее всего, назначит ему домашнее лечение. Задачей родителей является контроль и отчетность перед лечащим врачом.
В случае появления таких симптомов, как высокая температура, которую невозможно сбить, судороги немедленно нужно отправляться в больницу. Где после осмотра крохи ей будет назначено стационарное лечение.
Родители должны знать, как действовать в случае выявления у малыша симптомов краснухи. Но, как и чем лечить ребенка должен разъяснить доктор только после того, как осмотрит его и проведет все необходимые анализы, подтверждающие факт наличия краснухи.
Своевременно оказанное лечение облегчит дискомфорт, который испытывает малыш во время болезни, а также ускорит период восстановления его организма и сведет к минимуму вероятность появления возможных осложнений.
Понравился наш контент? Подпишитесь на канал в .
Причины краснухи
Заболевания краснухой в основном спорадические, но периодически развиваются и эпидемические вспышки. Межэпидемические интервалы при краснухе достигают 7-12 лет, но чаще 6-9 лет. Возрастная заболеваемость краснухой при отсутствии вакцинопрофилактики характеризуется интенсивным ее распространением среди детей от трех до 10-12 лет.
Заболеваемость краснухой без вакцинопрофилактики в среднем составляет 250-300 случаев на 100 тысяч населения и каждое десятилетие принимает характер очень крупных эпидемий, когда заболевает 1-2% населения. В период эпидемий краснухи происходит значительное увеличение числа случаев врожденной краснухи.
Эпидемические вспышки краснухи характеризуются большой продолжительностью как среди детей, так и взрослых, поскольку для заражения краснухой требуется более длительные и тесные контакты с больными. Однократный контакт с больными краснухой обычно недостаточен для возникновения заболевания, что отличает ее от кори, ветрянки, паротита.
Для краснухи характерен зимне-весенний пик заболеваемости. В Москве на январь—май приходится до 70%, а на 3 весенних месяца — до 50-60% общегодовой заболеваемости. Уровень заболеваемости краснухой зависит от плотности и подвижности населения, поэтому в городах заболеваемость краснухой выше, чем в сельской местности.
Источник инфекции это только человек (взрослый или ребенок), не только с клинически выраженными, но и стертыми формами краснухи, опасен также больной в периоде инкубации и периоде выздоровления. Стоит учитывать, что у почти половины переносящих краснуху больных она проходит бессимптомно, в форме легкой простуды.
Из-за нестойкости вирусов в условиях внешней среды, заразиться через третьи лица или предметы невозможно. Больной заразен на последней неделе периода инкубации и на первой недели болезни. Основным источником инфекции являются дети, в том числе и новорожденный с синдромом врожденной краснухи, у которых возбудитель обнаруживается в моче, тканях, спинномозговой жидкости и выделяется из организма в течение 12-18-30 мес. и больше после рождения.
Но чаще выделение вируса прекращается уже после 6 мес. У 75-80% детей с врожденной краснухой на 1-м мес. жизни вирус обнаруживается в зеве, носу, а позже — в моче, испражнениях, крови, костном мозге. Таким образом, у этих детей формируется хроническая персистирующая инфекция, и они могут являться источником краснухи, особенно для обслуживающего персонала.
У 15-50% женщин сохраняется риск заразиться краснухой при беременности. Если корью к 8-10 годам переболевает до 90% детей и к 15 годам восприимчивых к этой инфекции практически не остается, то к краснухе — даже к 20 годам остаются восприимчивыми до 20% людей.
Полагают, что если контингент неиммунных женщин детородного возраста достигает барьера в 20%, тогда возникнет угроза вспышки краснухи. Если иммунные к краснухе лица долго не контактируют с больными краснухой, то уровень иммунитета у них может настолько снизиться, что при повторной встрече с вирусом у них может возникнуть реинфицирование.
Этапы развития болезни
Инкубационный период
Длительность скрытого этапа болезни у краснухи от двух до трех недель. В отдельных случаях инкубационный период может сокращаться до 10 или увеличиваться до 24 дней. В это время болезнь себя никак не проявляет, хотя вирусы в это время активно размножаются.
Продромальный период
Этап продромы у детей может составлять всего несколько часов, поэтому никаких предвестников заболевания заметить не удается. Но в некоторых случаях, когда этот период продолжается день или два у больного можно обнаружить припухание лимфатических узлов, особенно в области затылка. Лимфаденопатия является одним из основных симптомов краснухи. В таком состоянии лимфатические узлы остаются около недели и более, при этом они мягкие, эластичные, но порой болезненные.
Иногда в этом периоде ребенок может начать чувствовать недомогание, кашлять, возникает насморк, отмечается незначительное повышение температуры тела. Но катаральные явления вполне могут проявиться и на следующей стадии болезни, одновременно с сыпью.
У взрослых людей продромальный период при краснухе значительно удлиняется, при этом катаральный синдром значительно более выражен, больные жалуются на суставные и мышечные боли, их может лихорадить и знобить.
Период основных проявлений
Основным и типичным признаком краснухи является сыпь (инфекционная экзантема). Ее появление обусловлено вирусемией организма. Сыпные элементы представляют собой мелкие пятнышки (до 3 миллиметров в диаметре) розового цвета на неизмененном фоне кожи, которые не возвышаются над ней.
Краснушная сыпь появляется в первую очередь на лице, за ушами и в волосистой части головы, а затем распространяется на остальные участки тела безо всякой очевидной последовательности. Излюбленными местами локализации экзантемы являются спина, ягодицы и области сгибов рук и ног, поэтому в этих местах наблюдается ее сгущение.
Хотя высыпания никогда не сливаются, но в редких случаях их кучное расположение, чаще у взрослых больных, может создавать впечатление сплошного покраснения кожных покровов. У детей сыпь держится не более трех дней, а у взрослых пять и более, но вне зависимости от возраста максимальной выраженности достигает уже в первые сутки. Исчезает она бесследно, не оставляя пигментных пятен или шелушения.
Если до появления сыпи температура тела чаще не поднимается выше субфебриальных цифр, то на этом этапе она может подниматься до 39 градусов. У взрослых весь сыпной период может сопровождаться симптомами интоксикации организма, у таких больных отмечается светобоязнь, слезотечение.
Для взрослых больных одновременно с высыпаниями на теле характерно появление энантемы, сосредоточенной в основном на слизистой оболочке мягкого неба. Эти высыпания не очень яркие и представляют собой отдельные розовые пятнышки, которые иногда распространяются на твердое небо и дужки. При этом на щеках и деснах слизистые оболочки изменения не подвергаются, но иногда может отмечаться покраснение зева и некоторая зернистость в ротовой полости.
Период реконвалесценции
В рамках периода выздоровления постепенно начинают исчезать все симптомы, которые сопутствовали заболеванию. Длительность этой стадии составляет 1-2 недели, а выздоравливающий человек все еще остается опасным для тех окружающих людей. Кто не был ранее привит или не болел краснухой, так как продолжает выделять в окружающую среду незначительное количество микробов.
Осложнения после этого заболевания крайне редки, особенно у детей. У взрослых же может отмечаться болезненность суставов и другие признаки полиартрита, но эти изменения обычно проходят не позже, чем спустя две недели после полного выздоровления. Очень редко развиваются отиты, пневмония и другие осложнения, самыми серьезными среди которых можно назвать менингоэнцефалит или энцефаломиелит.
Лечение
В своем развитии краснуха у маленьких детей протекает намного легче, чем у взрослых. Только у малышей со сниженным иммунитетом или с хроническими заболеваниями могут возникнуть опасные для жизни осложнения.
Не все знают, сложно ли вылечить краснуху в домашних условиях. Если заболевание протекает в типичной и довольно легкой форме, то лечение проводят и дома. Необходимость госпитализации в инфекционный детский стационар бывает только в сложных случаях, когда болезнь развивается в тяжелом варианте. Решение о лечении в условиях больницы принимает лечащий педиатр. Госпитализируются в стационар все малыши с тяжелыми проявлениями болезни или имеющие неблагоприятные осложнения.

Для лечения краснушной инфекции не назначают противовирусные препараты или антибиотики. Вся терапия сводится к соблюдению неспецифических методов терапии. К ним относят:
- Соблюдение постельного режима. На весь период острых проявлений малышу лучше оставаться в кровати. С появлением сыпи можно разрешать ребенку вставать из постели (но не ранее, чем через неделю после появления первых кожных высыпаний).
- Обязательная уборка и обработка дезинфицирующими средствами всех предметов и игрушек, которые находятся в комнате у малыша. Вирусы краснухи очень легко гибнут после воздействия таких химических агентов. Если дома есть бактерицидная или кварцевая лампа, ее также можно использовать для проведения обеззараживания помещения.
- Достаточное количество питья. Для снятия интоксикационных симптомов малышу обязательно нужно давать больше жидкости. Это может быть любой напиток до 40 градусов. Более горячие жидкости могут навредить слизистой полости рта и даже вызвать появление язвочек. Выбирайте компоты из высушенных фруктов и ягод, а также различные морсы.
- Лечебная диета. Во время вирусной инфекции у малыша возрастает потребность во многих витаминах и микроэлементах. Появляется необходимость в дополнительной энергии, которая может потребоваться для успешной борьбы с болезнью.
- Симптоматическое лечение для устранения основных симптомов. При насморке применяются различные капли в нос. Для улучшения общего состояния врачи назначают антигистаминные средства. Они уменьшат сонливость и даже несколько уменьшают кожные проявления. При повышении температуры до 38-39 градусов можно использовать жаропонижающие средства. Все препараты для снятия основных симптомов инфекции должен назначить лечащий врач, после полного осмотра ребенка.
- Достаточный сон. Для быстрого восстановления во время инфекции малыш обязательно должен спать не менее 10 часов в сутки. Во время такого отдыха восстанавливаются защитные силы организма, появляется дополнительная энергия для борьбы с инфекцией.


Причины краснухи
Возбудитель краснухи – вирусная инфекция Rubella virus, относящийся к роду Rubivirus (рубивирусы), семейства Togaviridae (тогавирусов). Rubella virus обладается свойством с помощью специфических белков-ферментов разрушать эритроциты, а также их склеивать. А с помощью входящей в него нейраминидазы поражать нервные клетки организма.

Rubella virus способен развиваться только в живом организме, поэтому источником инфекции является ее носитель. В связи с малой устойчивостью данной инфекции во внешней среде, контагиозность (заразность) краснухи невысокая, поэтому для заражения, человек должен иметь длительный или очень сильной контакт с носителем.
Вирус краснухи погибает при его высушивании, нагревании, заморозке (до -20 °С) облучении ультрафиолетовыми лучами, обработке дезинфицирующими средствами, формалином, эфиром, воздействии кислот и щелочей (рН) — меньше 6,8 и больше 8.0. При комнатной температуре Rubella virus погибает в течение нескольких часов.
Способы передачи инфекции
- Воздушно-капельный путь – высвобождается во внешнюю среду с частичками слизи из ротоглотки зараженного человека, распыляясь обычно с чиханьем или кашлем;
- Контактно-бытовой – при использовании зараженных вещей или кухонных предметов, которыми пользовался больной;
- Вертикальный (трансплацентарный) – от беременной инфицированной женщины к плоду.
Врожденная краснуха делает младенцев заразными для окружающих в течение 2 и более лет, выделяясь во внешнюю среду не только со слизью из дыхательной системы, но и с мочой, каловыми массами.
Патогенез (развитие болезни)
Как мы уже и говорили, после проникновения вируса краснухи в дыхательные пути, через слизистые он проникает в крово- и лимфоток, с которыми разносится по всему организму.
При инфицировании плода у беременной женщины вирус повреждает хромосомы в клетках будущего ребенка, что приводит к его внутриутробной мутации
В случае приобретенной краснухи вирус способствует выработке клеточного и гуморального иммунитета и связываясь с лейкоцитами вызывает лейкопению (снижение их количество). Также, вирус скапливается и удерживается лимфатическим узлами, что приводит к их увеличению и воспалению. Пик вирусемии приходится на предвысыпальным периодом.
Репликация Rubella virus в лимфатической системе приводит к появлению плазмоцидов (клетки Тюрка), являющихся незрелыми мононуклеарами с морфологическими признаками специфических атипических лимфоцитов или плазматических клеток.
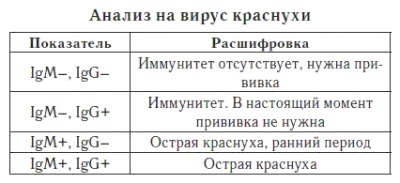
Антитела IgМ в крови по отношению к Rubella virus появляются на 2-3 сутки с момента появления сыпи, достигает пика на 21-28 день и исчезают после 2-3 месяцев после исчезновения сыпи. Антитела IgG появляются в течение недели после исчезновения сыпи и держится у выздоровевшего человека к данному виду вируса почти всю его жизнь. В месте оседания инфекции вырабатываются антитела IgА, которые предотвращают реинфекцию Rubella virus, в то время как при вакцинации антитела IgА в организме отсутствуют, что дает возможность человеку, несмотря на наличие прививки, заразиться краснухой.
В случае реинфекции, при наличии иммунитета к Rubella virus, организм уничтожает вирус еще в месте его оседания, и, даже если его часть проникнет в кровеносную систему, специфические антитела его уничтожают практически мгновенно, о чем свидетельствует при реинфекции повышение титров IgG, при этом IgМ в данном случае не повышаются.
Таким образом, при первичной краснухе обнаруживает всплеск титров IgМ, при реинфекции – IgG.
Симптомы и признаки
Ввиду того что заболевание возникает у людей, организм которых не выработал антитела к вирусу, чаще выявляют признаки краснухи у ребенка.
Однако нельзя исключать вероятности появления симптомов патологии у непривитых взрослых. Причем особенно опасно это заболевание для беременных женщин в возрасте до 30 лет.
Прежде чем обращаться к порядку выполнения прививки от краснухи, когда делают, сколько раз, стоит рассмотреть особенности клинической картины, характерной для патологии.
Четыре периода болезни:
- инкубационный;
- продромальный;
- период высыпаний;
- период выздоровления.
То, как проявляется краснуха у детей, зависит от текущей стадии развития патологического процесса.
Инкубационный период длится примерно 2-3 недели. В этот период у пациентов не наблюдаются клинические проявления заболевания.
В редких случаях начальная стадия развития патологии характеризуется следующими признаками:
- повышение температуры тела до 38 градусов;
- высокая утомляемость;
- слабость;
- общее недомогание.
Появление указанных симптомов объясняется тем, что вирус краснухи оседает в крови, тем самым провоцируя возникновение интоксикации.
Также на начальной стадии развития заболевания у пациента отмечаются:
- заложенность носа;
- покраснение слизистой оболочки рта и глаз;
- увеличение лимфатических узлов.
По окончании инкубационного периода появляется характерная сыпь красного цвета. Она поражает лицо, сгибаемые поверхности и ягодицы. Впоследствии сыпь при краснухе распространяется на другие участки тела. Появление таких новообразований объясняется тем, что вирус оказывает токсическое воздействие на мелкие сосуды, пролегающие под кожей.
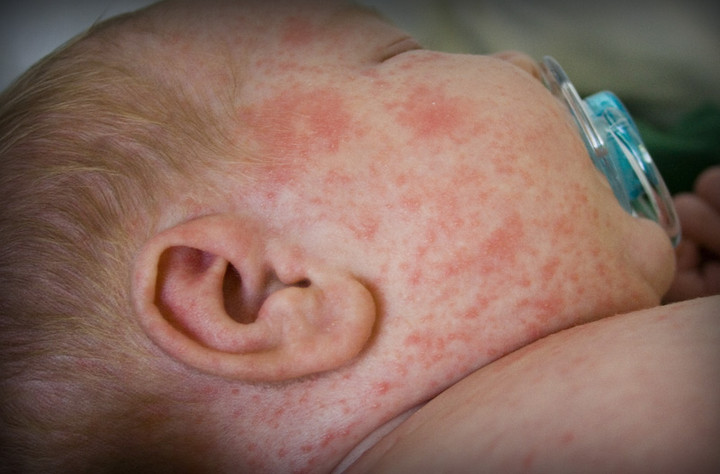
Как выглядит краснуха у детей: фото
Сыпь характеризуется следующими признаками:
- возникает на множественных участках;
- не сливается между собой;
- при надавливании может полностью исчезнуть, после чего сразу возвращается.
Редко у пациентов при краснухе возникают следующие нехарактерные высыпания:
- пятна, размер которых превышает 10 мм в диаметре;
- папулы;
- крупные пятна, имеющие фестончатые края.
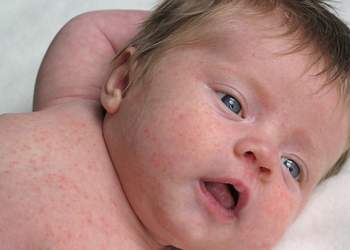
Фото в начальной стадии у новорожденного
Среди нетипичных симптомов, также появляющихся при краснухе, выделяют:
- кожный зуд;
- насморк;
- болевые ощущения в горле;
- сухой кашель;
- слезоточивость глаз.
Сыпь на коже и небе при краснухе постепенно проходит спустя 2-3 после появления. Одновременно с этим уменьшаются в размерах лимфатические узлы.
В тяжелых случаях заболевание сопровождается следующими явлениями:
- Артрит. Боль и отеки в области суставов возникают через несколько дней после исчезновения сыпи и держатся на протяжении недели.
- Тромбоцитопеническая пурпура. Патология характеризуется снижением свертываемости крови. Заболевание возникает из-за токсического поражения клетками вируса. При тромбоцитопенической пурпуре в моче появляются кровяные сгустки, а во время месячных наблюдается обильное выделение жидкости.
- Энцефалит. Возникает, если клетки вируса поражают головной мозг. Симптоматика при энцефалите носит разнообразный характер. Такое заболевание сопровождается нарушениями нервной системы. Иногда краснуха, осложненная энцефалитом, вызывает смерть.
Из-за врожденной формы патологии возникают аномалии сердца, глаз, органов слуха. Кроме того, такой тип краснухи провоцирует развитие микроцефалии (патологическое уменьшение черепа) и умственной отсталости.
Частота распространенности врожденной формы заболевания у детей зависит от срока беременности, на котором произошло заражение организма матери: в течение первых четырех недель вероятность возникновения пороков развития плода достигает 60%.













