Внутриутробные инфекции у новорожденных
Содержание:
- Возбудители ВУИ
- ЦМВ
- Пути инфицирования плода
- Последствия внутриутробного инфицирования
- Виды внутриутробных инфекций
- Влияет ли то, на каком сроке прошло инфецирование?
- Листериоз
- Как предотвратить заражения плода во время беременности и родов?
- Методы диагностики
- Факторы, провоцирующие внутриутробные инфекции у новорожденных
- Какими способами можно заразиться внутриутробной инфекцией
- Причины
- Виды внутриутробных инфекций
Возбудители ВУИ
Большая часть бактерий и вирусов может передаваться еще нерожденному ребенку, что вызывает серьезные последствия. Те вирусы, которые провоцируют острые респираторные вирусные заболевания, к плоду не попадают. Они могут быть опасны для малыша, только если беременная женщина имеет высокую температуру.
Краснухой мать может заразиться воздушно-капельным путем. Не обязательно при этом находиться вплотную к больному человеку, заражение вероятно и на расстоянии. При этом последствием для плода станет фетальный синдром краснухи.
Цитомегаловирус передается через биологические жидкости. В основном это слюна, но может быть сперма и моча, а также кровь. У ребенка инфекция может проявиться соответствующей симптоматикой после рождения, а может протекать в латентной форме.
Вирус простого герпеса 2 передается в основном при незащищенном половом акте. Если такое случилось у беременной, то ее ребенок родится с врожденной формой герпеса. Парвовирус В19, как и краснуха, передается воздушно-капельным путем беременной женщине. В итоге у плода возникает водянка и анемия.
Ветряная оспа передается не только по воздуху, но и бытовым путем. Ребенок получает при внутриутробном инфицировании пороки развития (если заражение произошло в первом триместре). Если заражение случилось перед родами, то будет врожденная форма данного заболевания, и это очень опасное состояние.
Листериоз (это бактериальная инфекция) может развиться у беременной, если она кушает зараженные сыры, мясо или овощи. У ребенка развивается в итоге пнемония и/или сепсис. Сифилис беременным передается половым путем, если партнер был заражен. У ребенка после рождения развивается эта болезнь со всеми вытекающими последствиями. Туберкулез, что также является бактериальной инфекцией, передается по воздуху. Эмбрион может умереть в утробе матери, родиться раньше срока, с врожденной формой туберкулеза.

ЦМВ
ЦМВ, принадлежащий к группе герпесовирусов, передается половым путем и через кровь при переливании и других вмешательствах, а также при тесных бытовых контактах. Считается, что половина женщин Европы сталкивалась с этим вирусом хотя бы раз в жизни. К плаценте он чаще проникает при первичном заражении матери.
Но и активация спящей инфекции способна навредить ребенку (см. беременности и цитомегаловирус). Больше всего вероятность заражения плода в 3 триместре, а последствия для малыша тяжелее при инфицировании в начале беременности. Считается, что риск заражения плода составляет 30-40%. Из них у 90% детей не будет никаких симптомов и последствий. А 10% новорожденных появятся на свет с различными признаками внутриутробной инфекции.
Последствия для ребенка:
- выкидыш, мертворождение
- маловесность при рождении
- нейросенсорная тугоухость (снижение слуха, глухота различной степени)
- микроцефалия (недостаточный размер мозга)
- гидроцефалия (накопление жидкости в мозговых полостях)
- гепатоспленомегалия (повреждение печени и селезенки с увеличением их в размерах)
- пневмония
- атрофия зрительного нерва (слепота различной степени)
- задержка психомоторного развития
При тяжелом комбинированном поражении треть детей погибает в первые месяцы жизни, а у части больных формируются отдаленные последствия (глухота, слепота, умственная отсталость). При легком инфицировании прогнозы гораздо благоприятнее.
В настоящее время нет эффективного средства при симптомах ЦМВ у новорожденных. Есть мнение, что применение ганцикловира несколько смягчает пневмонию и поражения глаз.
ЦМВ не является показанием для прерывания беременности, так как исход для новорожденного может быть хорошим. Поэтому рекомендуют проводить лечение беременной с целью снижения рисков осложнений.
Пути инфицирования плода
Выделяют 4 пути инфицирования плода от матери:
- Гематогенный (дисплацентарный). Гематогенный путь проникновения вирусов к плоду особенно вероятен при вирусных инфекциях у беременных. Может происходить непосредственное поступление вирусов из крови матери к плоду. Для многих вирусов необходимым условием развития является их размножение в клетках плаценты, откуда они с током крови достигают околоплодных оболочек, поступают в околоплодные воды и инфицируют плод.
- Нисходящий (из маточных труб). Возбудитель проникает из брюшной полости матери по маточным трубам, поражает околоплодные оболочки и инфицирует околоплодные воды.
- Восходящий (из влагалища). Возбудитель проникает из вагинального канала или шейки матки. Особенно опасен этот путь инфицирования при преждевременном разрыве околоплодных оболочек. Риск инфицирования плода при этом возрастает в 10 раз.
- Контактный (интранатальный). Инфицирование происходит при прохождении по родовым путям матери, при аспирации и заглатывании инфицированной слизи родового канала. Учитывая частоту бактериальных вагинозов у беременных, о чем говорилось выше, частота контактного пути инфицирования значительно увеличивается.
Первые три пути инфицирования связаны с инфицированными околоплодными водами – «хориоамнионитом». В организм плода инфекция проникает через кожу, пуповину, дыхательные пути, ЖКТ, уши, глаза. Для всех антенатальных внутриутробных инфекций характерно поражение плаценты, что приводит к фетоплацентарной недостаточности и выражается в гипоксии плода, задержке внутриутробного развития, недоношенности, незрелости, минимальным тканевым порокам развития.
Тяжесть и характер инфекций
Наибольшее влияние на тяжесть и характер оказывает срок инфицирования плода. При воздействии инфекционного агента в периоде имплантации, который длится первые две недели беременности, развитие процесса идет по принципу «все или ничего». Это означает, что либо наступает гибель плода, либо происходит его дальнейшее нормальное развитие.
Особенностью воспалительной реакции у эмбрионов является наличие лишь альтернативного компонента. Поэтому воздействие инфекционного агента в эмбриональном периоде (2-12 нед.) приводит к формированию грубых пороков развития плода, часто несовместимых с жизнью и заканчивающихся выкидышем, мертворождением, смертью в неонатальном периоде. При воздействии инфекционного агента в раннем фетальном периоде (9-28 нед.) имеют место эмбриональные пороки развития, минимальные тканевые пороки развития, стигмы дисэмбриогенеза, ЗВУР (задержка внутриутробного развития, недоношенность.
Поздний фетальный период (28-40 нед.) характеризуется уже тремя компонентами воспаления – альтернативным, пролиферативным, сосудистым. При инфицировании в этом периоде могут формироваться минимальные тканевые пороки развития без инфекционного процесса, ЗВУР, чаще асимметричная и клинически выраженная инфекция (гепатит, пневмония, энтероколит, миокардит, менингит, менингоэнцефалит, отит, панкреатит, поражение кожи, глаз, а также генерализованная инфекция).
Опасность внутриутробных инфекций
Необходимо отметить, что ЦНС – это орган, период формообразования которого продолжается всю беременность. Именно поэтому пороки развития и поражение ЦНС возникают на любом сроке беременности и встречаются с такой большой частотой. Преждевременные роды обусловлены несколькими причинами – развитием хориоамнионита и преждевременным излитием околоплодных вод, а также повышением уровня просгагландинов за счет усиленного размножения микроорганизмов во влагалище беременной женщины.
Кроме того, при заболевании беременной возникает комплекс факторов, оказывающий непосредственное и опосредованное влияние на плод: гипертермия, патологическое действие микроорганизмов и их токсинов, нарушение процесса плацентации, нарушения обменных процессов.
Учитывая вышеизложенные особенности патогенеза, исход внутриутробных инфекций может быть различен – прерывание беременности на ранних сроках, внутриутробная гибель плода, мертворождение, эмбриональные пороки развития, недоношенность, незрелость, минимальные тканевые пороки развития, задержка внутриутробного развития, локальный текущий инфекционный процесс, генерализованный текущий инфекционный процесс.

Последствия внутриутробного инфицирования
 Внутриутробная инфекция у новорожденных детей — тяжелая медицинская патология. В некоторых случаях она может быть смертельной или приводить к инвалидизации ребенка. Чаще всего виновниками становятся вирусы. Распространенные причины внутриутробных инфекций у новорожденных — это краснуха, токсоплазмоз, парвовирус и пр.
Внутриутробная инфекция у новорожденных детей — тяжелая медицинская патология. В некоторых случаях она может быть смертельной или приводить к инвалидизации ребенка. Чаще всего виновниками становятся вирусы. Распространенные причины внутриутробных инфекций у новорожденных — это краснуха, токсоплазмоз, парвовирус и пр.
При этом наиболее опасной является ситуация, когда заражение матери каким-либо вирусом происходит после зачатия, либо незадолго до него. Некоторые инфекции протекают с незаметной симптоматикой, а потому необходимо при планировании ребенка, до наступления беременности сдать ряд анализов. Среди них те, которые показывают содержание в крови антител М и G. По составу этих антител, если они обнаружатся, а также их количеству, врач сможет сделать вывод о том, первичная это инфекция у женщины или ее рецидив. И по этим данным просчитать риски для будущего ребенка, который пока еще не зачат. Иногда требуется лечение или просто немного выждать перед зачатием, чтобы малыш родился здоровым.
Так, когда герпес при беременности возникает впервые в жизни, то это практически всегда дает осложнения для ребенка. И чем при меньшем сроке произойдет его заражение — тем хуже прогноз. Так, в первом триместре у эмбриона возникают многочисленные пороки развития. Нередко вследствие этого организм «избавляется» от нежизнеспособного плода, и происходит самопроизвольный выкидыш. Рецидив генитального герпеса редко приводит к заражению ребенка через плаценту, через кровь, чаще это происходит контактным путем во время естественных родов. Тогда последствия внутриутробной инфекции у новорожденных проявляются типичной этому заболеванию сыпью, поражением слизистых оболочек, сильной лихорадкой, неврологическими нарушениями, дыхательной недостаточностью, заболеваниями глаз и пр.
В первом случае внутриутробное инфицирование плода, точнее, его косвенные признаки, могут быть выявлены на УЗИ, это низкий вес, преждевременное созревание плаценты, многоводие или маловодие, амниотические тяжи, низкая двигательная активность и др. Если же заражение происходит во время родов, симптомы заболевания проявляются в первые дни после рождения. Ребенок рождается на первый взгляд здоровым. Симптомы внутриутробной инфекции у новорожденного ребенка отсутствуют. Но вскоре появляется вялость, нарушения дыхания и рефлексов, неврологические проблемы, плохой аппетит и сон, срыгивания. Многое из перечисленного может заметить сама мать, более специфические признаки — неонатолог, который ежедневно осматривает детей в роддоме.
Цитомегаловирус при беременности тоже опасен. Но у многих новорожденных, заразившихся им до рождения, он протекает бессимптомно. Только у 20% детей есть яркие клинические проявления.
Лечение внутриутробных инфекций у новорожденных зависит от типа возбудителя (болезнетворного микроорганизма) и симптоматики. Это могут быть антибиотики (антибактериальные средства), препараты для поддержания иммунной системы, противовирусные и общеукрепляющие. Плюс к этому проводится симптоматическая терапия, призванная сразу же улучшить самочувствие ребенка, поддерживать его жизнь.
Виды внутриутробных инфекций
Какие инфекции опасны при беременности? Самыми серьезными являются:
- герпетическая инфекция;
- токсоплазмоз;
- ВИЧ;
- парвовирус В19;
- краснуха;
- ветрянка;
- гепатит В;
- листериоз;
- сифилис.
Рассмотрим самые распространенные и опасные инфекции детальнее.
Вирус простого герпеса (ВПГ)
ВПГ может привести к врожденной герпетической инфекции. Даст о себе знать которая уже на первом месяце жизни. Болеют малыши, мамы которых инфицировались первоначально именно во время вынашивания. Риски уменьшаются, если женщина заболела намного раньше. Заразиться малыш может как через плаценту, так и во время родов.
Данная инфекция приводит к:
- замершей беременности;
- выкидышу;
- желтухе;
- пневмонии;
- воспалению глаз;
- высыпаниям;
- поражениям мозговых оболочек, ЦНС и др.
Ребенок может погибнуть и после рождения через 5-7 дней. Может развиться тяжелой степени менингит или энцефалит. Часто дети становятся инвалидами на всю жизнь. Отсюда же дети с ДЦП, олигофренией и пр.
Краснуха
Еще один коварный вирус, из-за которого дети рождаются с серьезными аномалиями. Если женщина заразилась краснухой в первые 4 месяца, то 85% из 100%, что болезнь повлияет на плод. Ребенок может родиться с заболеванием в виде:
- порока сердца;
- катаракты;
- воспаления мозга;
- микроцефалии;
- воспаления легких.
Нередко имеет место глухота и проблемы с кожей.
Иногда беременность срывается.
Парвовирус В19
Инфекционная эритема особо опасна с 12-ой по 28-ую неделю. Малыш может умереть внутриутробно, о чем уже будет понятно позже. Иногда происходит просто выкидыш.
Если ребенок выживет, то у него может наблюдаться:
- малокровие;
- отечность;
- воспаление мозговых оболочек;
- поражение сердечной мышцы;
- желтуха.
При наличии повышенной температуры, высыпаний и болезненности в суставах, стоит обратиться в больницу, так как это может говорить о парвовирусной инфекции.
Ветряная оспа
К порокам приводит инфицирование женщины в первом триместре. Может иметь место недоразвитие мозга и глаз, воспаление легких, деформация рук и ног. Если женщина заболела перед родоразрешением, ребенок цепляет инфекцию и тяжело ее переносит. Часто умирает в первые дни жизни.
Гепатит В
Передается обычно половым путем, к малышу попадает через плацентарный барьер, не зависимо от срока.
Если это произошло, то ребенок может пострадать от:
- гепатита;
- рака печени;
- гипоксии.
Малыши рождаются недоношенными, могут стать носителями гепатита В. Часто диагностируют торможение в развитии. В крайних случаях малыш умирает внутриутробно. В начале срока происходят выкидыши.
Вирус иммунодефицита человека (ВИЧ)
ВИЧ передается малышам внутриутробно или при родах. Дети с иммунодефицитом редко доживают до 3-летнего возраста. Их организм атакуют оппортунистические инфекции.
Шанс выжить таким детям все же есть. Для этого показано постоянное лечение, как матери во время беременности, так и ребенка после рождения и в дальнейшей жизни.
Листериоз
Возбудитель этой инфекции способен проникнуть к плоду через плаценту. В женский организм попадает после употребления плохого сыра, мяса или овощей. Иногда появляется тошнота, понос, слабость и повышенная температура. Бывает течение бессимптомно.
У детей потом обнаруживается:
- воспаление головного мозга;
- сепсисы;
- апатия;
- нарушения целостности кожных покровов с гнойным содержимым.
Не исключен выкидыш и мертворождение.
Сифилис
Всегда сифилис передается ребенку, если его не начать лечить сразу же. У выживших 3 детей из 10 будет присутствовать врожденное заболевание.
Симптомы возникают сразу после заражения — это шанкр, увеличение лимфатических узлов, повышенная температура. Спустя время все уходит и наступает скрытый период
Важно выявить патологию на первых порах, ведь после ярких симптомов нет. Но опасность для малыша остается
Кроме приобретенного сифилиса ребенок может иметь:
- желтуху;
- проблемы со слухом;
- торможение в развитии;
- нарушения целостности кожных покровов;
- высыпания, папилломы;
- проблемы с глазами, зубами, конечностями.
Родоразрешение может начаться раньше времени, иногда ребенок появляется на свет мертвым.
Токсоплазмоз
Переносчики инфекции — животные. Если беременная ухаживает за котом (меняет ему туалет), то она в зоне риска. Это стоит исключить в таком периоде. Также нелишним будет отказаться от плохо прожаренного мяса, шашлыка и овощей, ведь в этих продуктах могут быть возбудители инфекции.
Стоит отметить. Что именно первичное заражение во время беременности грозит внутриутробным инфицированием. Если это произошло ранее, то опасность сводится на нет.
Если паразит проник через плацентарный барьер к плоду, то ему могут грозить:
- менингит;
- энцефалит;
- проблемы с печенью;
- заболевания глаз;
- микроцефалия;
- торможение в развитии
Влияет ли то, на каком сроке прошло инфецирование?
Внутриутробная инфекция у детей вызывает довольно много проблем со здоровьем. Следует учесть тот момент, что заражение плода опасно на любом сроке беременности. При этом отметим нижеприведенные моменты:
- В первом триместре некоторые вирусы несут большую опасность здоровью. Примером можно назвать вирус краснухи.
- Некоторые возбудители болезней более опасные при заражении в последние дни перед родами. Примером можно назвать ветряную оспу.
- Раннее заражение в большинстве случаев становится причиной выкидыша, к тяжелым физиологическим отклонениям плода.
- Позднее заражение можно охарактеризовать тем, что у новорожденного будут проявляться симптомы, которые существенно ухудшат качество жизни.
Для того чтобы выявить степень риска и определить то, как будет проявляться симптоматика в дальнейшем, зачастую проводят исследование УЗИ, а также берут анализ крови. Только после определения типа инфекции можно назначить правильное лечение.
Листериоз
Листерия – одна из немногих бактерий, способных проникать через плацентарный барьер. Женщина заражаются листериозом при употреблении мяса, сыров, овощей и контакте с животными. Беременная может не отмечать никаких симптомов, а иногда возникают рвота и диарея, поднимается температура, появляется гриппоподобное состояние.
Проявления внутриутробного заражения:
- мертворождение, спонтанный аборт
- лихорадка, отказ от еды
- менингит
- сепсис
- множественные гнойные очаги, сыпь
Если признаки появляются у ребенка в первую неделю, то процент летальности крайне высок – около 60%. Поэтому всех беременных с подтвержденным листериозом лечат в течение 2 недель ампициллином. Такое же лечение внутриутробной инфекции необходимо и больным новорожденным.
Как предотвратить заражения плода во время беременности и родов?
Существуют ли способы предотвращения внутриутробной инфекции? Несколько советов по профилактике:
Желательно, чтобы беременность была запланированной. Так будущие родители смогут заранее пройти все необходимые обследования, обнаружить скрытые инфекции и избавиться от очагов воспаления.
Перед зачатием ребенка будущей маме следует сделать все возможные прививки. Не от всех инфекций можно уберечься таким образом, но от краснухи можно привиться за 3 месяца до предполагаемой беременности.
В период гестации интимные контакты должны быть только защищенными, даже если у будущей матери единственный половой партнер – это муж.
Если на работе будущая мать общается с большим количеством людей, ей следует перейти на другую должность или постараться сократить контакты до минимума
В школах, детских садах дети часто болеют ветрянкой или краснухой и могут ее заразить.
С особым вниманием нужно относиться к личной гигиене, чистоте рук, термической обработке продуктов питания.
Внутриутробные инфекции – это очень серьезный диагноз, который не проходит без последствий. Если женщина не смогла избежать ВУИ, ей надо неукоснительно выполнять рекомендации лечащего врача.
Методы диагностики
Не существует никаких отличительных симптомов, позволяющих определить ВУИ без специальных исследований. Беременная женщина страдания плода не ощущает. Течение гестации не меняется, общее состояние будущей мамы не нарушается. Есть лишь некоторые косвенные признаки, позволяющие заподозрить инфицирование плода:
- Повышение тонуса матки. Матка пытается избавиться от зараженного плода, что может привести к выкидышу или преждевременным родам. Гипертонус миометрия ощущается как тянущие боли внизу живота и пояснице.
- Патологические вагинальные выделения говорят о наличии инфекции в половых путях, которая теоретически может попасть к плоду. Аномальными считаются выделения густые или слишком обильные, мутные, желтые и желто-зеленые, белые и сероватые с резким запахом. Сопровождаются зудом, жжением, болью во время интимной близости.
- Повышение температуры тела встречается при различных инфекционных заболеваниях, которые могут привести к заражению плода.
Для выявления ВУИ проводится обследование:
Лабораторные методы
В акушерской практике применяется:
- обзорный мазок на флору. Берется из влагалища, шейки матки и уретры;
- бактериологический посев из цервикального канала;
- полимеразная цепная реакция (ПЦР);
- иммунологические методы: ИФА и др.
Первые три метода позволяют выявить возбудителя, определить его тип и оценить чувствительность к лекарственным средствам. ИФА дает возможность обнаружить антитела к определенным микроорганизмам и оценить реакцию иммунной системы.
Инструментальная неинвазивная диагностика
УЗИ – безопасный и достаточно эффективный метод, позволяющий заподозрить ВУИ. Оценка данных ультразвукового исследования проводится с учетом срока беременности.
В I триместре в пользу ВУИ говорят только косвенные факторы:
- повышение тонуса матки;
- признаки отслойки хориона;
- деформация плодного яйца;
- увеличение желточного мешка;
- недоразвитие хориона;
- несоответствие размеров эмбриона величине плодного яйца и др.
Во II и III триместрах о ВУИ говорит:
- изменение толщины плаценты;
- выявление взвеси в околоплодных водах;
- многоводие или маловодие;
- участки некроза головного мозга плода;
- выявление кальцинатов в печени и селезенке;
- водянка – скопление жидкости в мягких тканях;
- гипоксия плода;
- задержка развития плода.
Инструментальная инвазивная диагностика
Для выявления патологии применяются:
- биопсия хориона – забор материала для гистологического исследования;
- амниоцентез – оценка околоплодных вод;
- кордоцентез – забор пуповинной крови.
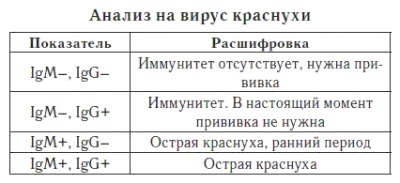
Внутриутробное инфицирование определяется при выделении возбудителя болезни или обнаружении антител YgM и YgG в пуповинной крови плода.
После рождения ребенка проводится гистологическое исследование плаценты. По определенным признакам можно подтвердить или опровергнуть внутриутробное инфицирование.
Факторы, провоцирующие внутриутробные инфекции у новорожденных
Вероятность развития инфекции повышается при наличии нескольких провоцирующих факторов:
- проведение инвазивных диагностических или лечебных манипуляций, к которым относится амниоцентез, биопсия ворсин хориона;
- введение препаратов непосредственно в сосуды пуповины во время внутриутробного развития плода;
- хроническая воспалительная патология внутренних половых органов женщины, вызванная неспецифической инфекцией;
- наличие заболеваний с половым путем передачи у женщины;
- осложненное течение беременности, к которому относится преэклампсия, эклампсия, угроза прерывания;
- нарушение гормонального фона организма женщины.
Причины внутриутробных инфекций включают различных возбудителей
Также выделяется несколько провоцирующих факторов, повышающих риск внутриутробного инфицирования, со стороны организма развивающегося плода:
- тяжелое течение родов, при котором развивается гипоксия плода, связанная с недостаточным поступлением кислорода;
- недоношенность;
- задержка пренатального развития;
- поражение структур центральной нервной системы;
- родовая травма с повреждениями тканей, которые становятся входными воротами для инфекции.
Для предупреждения внутриутробного инфицирования учитываются все провоцирующие факторы. Исключение их возможного воздействия осуществляется уже на этапе планирования беременности.
Какими способами можно заразиться внутриутробной инфекцией
 Заразиться новорожденный может несколькими способами — это через кровеносную систему, соединяющие мать с ним или, проходя через родовые пути.
Заразиться новорожденный может несколькими способами — это через кровеносную систему, соединяющие мать с ним или, проходя через родовые пути.
Каким способом попадет вуи к плоду зависит от того, что является ее возбудителем. Если беременная женщина заражается от партнёра половой инфекцией, вирус может проникнуть к ребенку через влагалище и маточные трубы. Помимо этого, плод может заразиться через кровеносную систему женщины или через околоплодные воды. Такое возможно при заражении такими заболеваниями, как краснуха, эндометрит, плацентит.
Эти инфекции могут передаться как от полового партнера, так и при контакте с заболевшим человеком и даже при употреблении сырой воды или плохо обработанной пищи.
Опасность ВУИ при беременности.
Если женщина ранее встречалась с возбудителем инфекции, то к ряду из них у нее выработан иммунитет. Если она повторно встречается с возбудителем ВУИ, то иммунная система не дает развиваться болезни. Но если беременная женщина в первый раз встречается с возбудителем заболевания, то может пострадать не только организм матери ну и будущего малыша.
Влияние заболевания на организм и его степень зависит от того, на каком сроке находится женщина. Когда беременная заболевает на сроке до двенадцати недель, то это может привести к выкидышу или порокам развития плода.
Если плод заражен в период с двенадцатой по двадцать восьмую неделю, то это может вызвать внутриутробную задержку развития, в результате чего у новорожденного отмечается малый вес.
 На более поздних сроках инфицирования ребенка заболевание может повлиять на его уже развившиеся органы и поразить их. Патологии могут задеть самый уязвимый орган малыша — головной мозг, который продолжает свое развитие в животе у мамы вплоть до самого рождения. Также пострадать могут и другие сформировавшиеся органы, такие как сердце, легкие, печень и т.д.
На более поздних сроках инфицирования ребенка заболевание может повлиять на его уже развившиеся органы и поразить их. Патологии могут задеть самый уязвимый орган малыша — головной мозг, который продолжает свое развитие в животе у мамы вплоть до самого рождения. Также пострадать могут и другие сформировавшиеся органы, такие как сердце, легкие, печень и т.д.
Из этого следует, что будущей маме необходимо тщательно подготовиться к беременности, пройти все необходимые обследования и вылечить имеющиеся скрытые заболевания. А в отношении некоторых из них можно провести профилактические меры. Например, сделать прививки. Ну и внимательно следить за своим здоровьем, чтобы кроха родился крепким.
https://youtube.com/watch?v=RSAT8cDg7x0
Причины
Высокий риск ВУИ возникает в тех случаях, когда в анамнезе будущей матери присутствуют:
- воспалительные процессы;
- кокковая флора влагалища;
- кандидозы и всевозможные ИППП;
- урогенитальные-инфекции.
Именно по этой причине гинекологи призывают женщин проходить обследование и излечивать выявленные недуги до момента зачатия.
Заблуждением является мнение, что ВУИ провоцируются исключительно заболеваниями мочеполовой сферы. Банальный гайморит, пульпит или даже занесение возбудителя при маникюре способны стать причиной заражения плода по нисходящим или гематогенному путям.
Виды внутриутробных инфекций
В неонатологии есть классификация ВУИ по типу возбудителя. К ним относят:
- вызванные вирусами (гепатит, герпетическое поражение, краснуха, цитомегаловирусная инфекция);
- спровоцированные бактериями (туберкулезное или сифилитическое поражение, сифилис, листериоз);
- вызванные паразитами и грибками (микоплазмоз, токсоплазмоз, хламидиоз, кандидоз).
В протоколе внутриутробных инфекций есть такое определение как TORCH-синдром.
Это понятие включает основные инфекции:
- Т (Toxoplasmosis) — токсоплазма;
- О (Other diseases) – другие инфекции;
- R (Rubella) — краснуха;
- C (Cytomegalovirus) – цитомегаловирусная инфекция;
- H (Herpes simplex virus) – вирус простого герпеса.
К другим (О — Other) возбудителям относятся вирус гепатита В и С, микоплазма, сифилис, ВИЧ, грибок кандида, вирус папилломы человека (ВПЧ) и другие.
Цитомегаловирус
Цитомегаловирусная инфекция (ЦМВИ) – это частая патология, возбудитель которой поражает пациентов только при иммунодефицитных состояниях. Частота встречаемости у новорожденных пациентов составляет — 0,2-2,5%.
Цитомегаловирус относится к ДНК-содержащим вирусам семейства Herpesviridae. Возбудитель способен изменять свою ДНК. Во внешней среде не активен.
Цитомегаловирус (ЦМВ) поражает беременных по причине сниженного иммунитета. Особенно подвержены пациентки, работающие в общественных местах (врачи, официанты, продавцы и другие профессии), часто рожавшие. ЦМВИ передается от больного человека к беременной или при инвазивных манипуляциях с плодом.
Существует 2 вида ЦМВИ:
- первичная (мать заражается первый раз);
- вторичная (повторное заражение).
Первичная форма ЦМВИ намного тяжелее, чем вторичная. У матери нет защитных антител. Вторичная инфекция имеет более легкое течение. Вирус поражает плод в меньшей степени, так как у матери имеются защитные антитела.
Неонатальный герпес
Герпетическая инфекция является частой патологией среди взрослых. Возбудителем считают представителя семейства Herpesviridae: вирус простого герпеса (ВПГ) 1 и 2 типов. Распространенность ВПГ составляет 7 — 40%.
Виды инфекции:
- ВПГ-1 — возбудитель лабиального герпеса;
- ВПГ-2 — возбудителем генитального герпеса.
Высокий риск появления герпетической инфекции у новорожденного младенца возможен при обострении генитального герпеса у матери за 1 месяц до родов.
Токсоплазменная инфекция
Токсоплазменная инфекция вызвана возбудителем токсоплазмой или Toxoplasma gondii. Она относится к внутриклеточным паразитам класса Sporozoa. Основным хозяином и источником возбудителя является кошка.  Кошки выделяют ооцисты токсоплазмы с испражнениями, разносят по дому. Заражение происходит алиментарным путем (через грязные руки, пищу).
Кошки выделяют ооцисты токсоплазмы с испражнениями, разносят по дому. Заражение происходит алиментарным путем (через грязные руки, пищу).
Кандидоз новорожденных
Частота возникновения кандидоза у новорожденных и малышей первого месяца жизни составляет 15-30%. Возбудителем является грибок рода кандида (Candida). Выделяют 10 видов кандиды. Чаще всего встречаются: albicans, tropicalis, krusei, parapsilosus, globrata.
Кандидоз развивается по причине:
- сахарного диабета у матери во время вынашивания;
- недоношенности;
- оперативного вмешательства во время беременности, реанимационных мероприятий;
- повторного лечение антибиотиками, особенно совместно с иммуносупрессивными препаратами;
- нейтропении;
- носительства кандиды.
Сифилис
Возбудитель заболевания — бледная трепонема — Treponema pallidum. Инкубационный период составляет 3-4 недели. Имеет первичный и вторичный период протекания. Заражение плода происходит при ранней скрытой форме и вторичном сифилисе у беременной. Вероятность рождения младенца с врожденным сифилисом составляет – 80-85%.
Краснуха
Внутриутробное поражение плода происходит при заболевании матери краснухой. Возбудителем краснухи является вирус краснухи или Rubella virus, относящийся к семейству Togaviridae, роду Rubivirus.
Наибольший риск внутриутробного инфицирования отмечается в первый триместр вынашивания и составляет 80%. Во 2 триместр вероятность врожденной краснухи составляет 10-12%, в 3 триместр – 3-8%. Возбудитель способен вызвать пороки развития плода.