Виды нарушений внутрижелудочковой проводимости сердца
Содержание:
- Причины
- Причины нарушенной внутрижелудочковой проводимости
- Причины развития патологии
- Виды желудочковых блокад
- Виды и степени нарушения
- Синдром Вольфа – Паркинсона – Уайта (ВПВ – синдром)
- Признаки на ЭКГ
- Варианты диагностики
- Причины
- Профилактические меры
- Нарушение синоатриальной проводимости
- Причины замедления проводимости
- Принципы лечения
- Совет специалиста: когда ставят водитель ритма
- Исследование болезни сердца в детском возрасте
Причины
Провоцирующие факторы, по вине которых возникает этот недуг, можно разделить на несколько категорий. В зависимости от того, что повлияло на развитие подобной патологии, назначается лечение и прогнозируется исход.
Виды причин:
- неспецифические нарушения проводимости внутри полости желудочков;
- органические повреждения сердца;
- лекарственные причины;
функциональные отклонения.
Неспецифический характер заболевания говорит о том, что в зоне желудочков могут наблюдаться различные зазубрины или повреждения в виде расщеплений. При органических причинах недуга отмечается значительное изменение всей внутрисердечной системы проведения, вследствие которых возникают некоторые болезни. Кроме того, этот фактор может означать наличие порока сердца врожденного типа или ранее сделанное оперативное вмешательство на органе, почему и появился недуг.
Лекарственное влияние на работу сердца может быть очень опасным. В результате приема определенных медикаментозных средств, ритм органа способен измениться. Если нарушение проводимости развилось под воздействием такой терапии, то избавиться от подобного отклонения будет тяжело, а лечить ее придется длительно. Функциональные причины появления болезни вызывают разрушительный процесс в зоне всей проводящей системы органа, диагностируется сдвиг в работе всего сердечного отдела.
Заболевания, вызывающие нарушение проводящих особенностей:
- артериальная гипертензия;
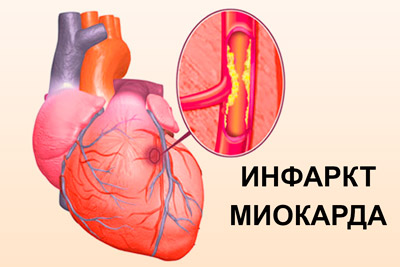
- инфаркт миокарда, распространяющийся на область боковой или передней стенки;
- неполное заращение перегородки между предсердиями;
- миокардиодистрофия с присутствием метаболических нарушений;
- кардиосклероз очагового типа;
- кардиомиопатия с гипертрофическими поражениями;
- миокардиты;
- инфаркт миокарда заднедиафрагмальной формы;
- кальциноз системы проведения идиопатический.
 Очень опасен такой диагноз для ребенка, так как может привести к остановке сердца, если проводимость будет полностью блокирована. Причин, провоцирующих подобное расстройство у младенцев и детей постарше, довольно много. Выявить недуг своевременно необходимо, чтобы начать лечение на раннем этапе развития болезни и не допустить серьезных последствий. Регулярное обследование малыша поможет быстро диагностировать заболевание. Поскольку признаки патологии могут полностью отсутствовать или носить локальный характер, надеяться нужно только на действия врачей.
Очень опасен такой диагноз для ребенка, так как может привести к остановке сердца, если проводимость будет полностью блокирована. Причин, провоцирующих подобное расстройство у младенцев и детей постарше, довольно много. Выявить недуг своевременно необходимо, чтобы начать лечение на раннем этапе развития болезни и не допустить серьезных последствий. Регулярное обследование малыша поможет быстро диагностировать заболевание. Поскольку признаки патологии могут полностью отсутствовать или носить локальный характер, надеяться нужно только на действия врачей.
Причины недуга у детей:
- Сильный недостаток кислорода для питания мышцы сердца.
- Недоношенность ребенка.
- Травмы, полученные в результате родовой деятельности.
- Нарушение кровообращения в артериях, питающих все сердце, предсердную зону, желудочки и другие отделы органа.
- Неполное закрытие овального окна.
- Влияние некоторых препаратов.
- Кардиомиопатия.
- Хирургические вмешательства в область главного органа.
- Патологии нервной системы.
- Заболевания эндокринного характера.
- Эндокардит инфекционного типа.
- Ревматические поражения.
- Отравление организма.
Расстройства психогенной формы.
Большую роль играет своевременная постановка на учет беременной женщины, чтобы в результате всех диагностических мероприятий медики могли выявить любое отклонение в развитии сердца плода. Когда патологии малыша регистрируются на раннем этапе его вынашивания, у врачей есть способы начать терапию до наступления родов, чем улучшить прогноз жизни ребенка.
Причины нарушенной внутрижелудочковой проводимости
Проводящая система начинается с синоатриального узла, являющегося источником синусового ритма. От него импульсы по специализированным клеткам попадают в атриовентрикулярный узел, находящийся в зоне соединения предсердий с желудочками. Далее прохождение импульсов осуществляется по системе волокон Гиса.
Признаки частичной блокады импульсов в области правой ножки иногда обнаруживается на фоне полного здоровья и считаются врожденными особенностями.
Но нередко внезапно возникшая проблема проведения импульсов является следствием заболевания сердца. Возможные причины патологии внутрижелудочковой проводимости:
- инфаркт миокарда,
- приступы ишемии,
- атеросклеротический кардиосклероз,
- сердечная недостаточность,
- миокардиодистрофия,
- миокардит,
- пороки сердца,
- кардиомиопатия,
- артериальная гипертензия,
- гипертрофия сердца.
К нарушениям проводимости иногда приводят электролитный дисбаланс, лекарственная интоксикация, тиреотоксикоз, хронические обструктивные патологии легких, тромбоэмболия легочной артерии.
Патология проведения импульсов вдоль системы Гиса за исключением трехпучковой блокады не проявляется специфическими симптомами. Но это не означает, что пациенты с нарушенной внутрижелудочковой проводимостью чувствуют себя хорошо и не имеют проблем со здоровьем.
Заболевания, приводящие к нарушенной проводимости, могут проявляться множеством симптомов. Одной из основных причин, приводящих к внезапно развивающемуся прекращению проведения импульсов по одному или сразу нескольким ответвлениям пучка Гиса, является инфаркт миокарда. Такая блокада может свидетельствовать об ишемии миокарда – недостаточном кровоснабжении сердечной мышцы. Из-за выраженной деформации желудочковых комплексов диагностика инфаркта по электрокардиограмме сильно затруднена.
При полной трехпучковой блокаде наблюдается редкий желудочковый ритм: от 20 до 40 ударов в минуту, не способный обеспечить адекватный уровень кровоснабжения. Степени блокады устанавливают с учетом выраженности задержки проведения импульсов:
- Первая степень означает замедление прохождения импульсов.
- При второй степени часть импульсов блокируется, но остальные проходят через патологически измененный участок проводящей системы.
- Третья степень означает невозможность проведения импульсов, идущих к желудочкам.
При трехпучковой блокаде системы Гиса естественное прохождение импульсов в направлении желудочков невозможно. Это ведет к следующим симптомам:
- урежению частоты сокращений сердца;
- непереносимости физических нагрузок, даже незначительных, при которых возникает одышка, слабость, боли в сердце;
- обморокам, периодически возникающей спутанности сознания.
На фоне тяжелых заболеваний сердца внезапное развитие трифасцикулярной блокады может вызвать серьезные осложнения, связанные с урежением ритма или длительной паузой, когда сокращения желудочков временно отсутствуют (преходящая асистолия). К таким осложнениям относятся:
- Приступы Морганьи-Адамса-Стокса, при которых из-за снижения сердечного выброса и, как следствие, ишемии мозга пациент бледнеет, теряет сознание. Через 1–2 минуты человек приходит в себя, после приступа нередко возникает покраснение кожи. Повторные приступы могут стать причиной ухудшения памяти и интеллекта.
- Кардиогенный шок.
- Внезапная сердечная смерть из-за асистолии (прекращения активности сердца).
- Ухудшение течения ишемической болезни сердца, усугубление застойной сердечной недостаточности, почечной патологии.
Причины развития патологии
Генерация электрического импульса в кардиальных структурах происходит в естественном водителе ритма, так называемом синусовом узле. Это скопление особых клеток кардиомиоцитов, способных к спонтанному возбуждению.
По волокнам, известным как пучки Гиса сигнал проходит к желудочкам и иным структурам, обеспечивая нормальную сократимость всего органа. Указанные «проводники» импульса образованы двумя ножками. Правой и левой. Далее они разветвляются уже в рамках кардиальных структур.
При частичной или полной блокаде в результате травм или врожденных пороков развития, сигнал не может двигаться дальше.
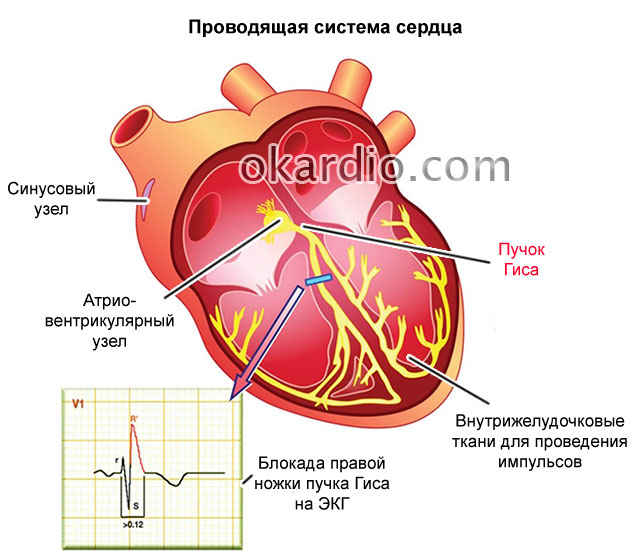
Некоторая часть сердца исключается из работы, поскольку сокращения мышечных волокон не происходит. В ряде случаев это не несет опасности жизни и здоровью, в некоторых ситуациях вероятен летальный исход.
Все зависит от локализации процесса, а с другой стороны от объемов поражения и давности течения состояния.
Кардиальные факторы:
- пороки сердца;
- инфаркт миокарда;
- миокардит;
- ишемическая болезнь сердца;
- кардиомиопатии;
- атеросклероз коронарных сосудов;
- последствия перенесенных хирургических вмешательств (например, из-за протезирования клапанов, радиочастотной катетерной аблации).
Некардиальные факторы:
- вегетососудистая дистония;
- эндокринные проблемы: гипотиреоз, сахарное мочеизнурение;
- нарушения дыхательной системы с гипоксией тканей – бронхоспазмы, хронические воспаления;
- нерациональный прием медикаментов;
- артериальная гипертензия;
- алкогольное отравление;
- прием наркотиков;
- беременность.

Нарушение проводящей функции миокарда может быть постоянным и транзиторным. Временные «неполадки» выявляются на фоне физических нагрузок (например, на тренировках и соревнованиях). Если после отдыха ситуация нормализуется, нет повода для беспокойства. Но если проблема сохраняется, и на ЭКГ видны изменения, нужно пройти обследование у специалиста.
Виды желудочковых блокад
Классификация нарушений внутрижелудочковой проводимости опирается на внутреннее строение пучка Гиса.
| Виды | Локализация поражения |
| Однопучковые |
|
| Двухпучковые |
|
| Трехпучковые | Проводимость нарушена на уровне правой и левой ножек (на обеих ветвях). |
Четырёхкамерное сердце человека имеет несколько отделов, по которым поступают импульсы. Соответственно, блокада может наступить в одном только отделе. Местные нарушения внутрижелудочковой проводимости сердца различают по узлам и путям проходимости импульсов.
Таким образом, выделяют следующие виды блокад:
-
Синоатриальная блокада. Случается, как правило, в синоатриальном узле правого предсердия. Импульс не проводится либо из-за недостаточной его силы, либо по той причине, что предсердие не воспринимает его.Существует 3 степени СА-блокады:
- Первая характеризуется задержкой импульса.
- При второй степени наблюдается периодичность проводимости импульсов.
- Третья характеризуется слабостью или их отсутствием.
- Внутрипредсердная блокада. Имеет место на путях проведения импульса от синоатриального узла к левому предсердию или к атриовентрикулярному узлу. Обуславливается задержкой проведения импульса.
-
АВ-блокада.Как и в первом случае, различают 3 степени:
- При первой степени импульсы проводятся медленно.
- При второй проходят не все импульсы от синоатриального узла. Как и в первом случае, возникает периодичная проводимость.
- При третьей степени импульсы предсердия не доходят до желудочков. При этом, предсердия и желудочки начинают существовать независимо друг от друга.
- Блокада ножек Гиса и ветвей (левый правый и передний пучок). Патогенез обуславливается медленным проведением импульса или его отсутствием. Если блокада затрагивает, например, правую ножку Гиса и заднюю левую ветвь, то сначала через переднюю ветвь импульсы распространяются по левому желудочку, а затем переходят в правый.Иными словами, наличие этого недуга обуславливается нарушением проходимости импульса одного из желудочков. Стоит отметить, что этот вид блокады способствует развитию АВ-блокады. Блокировки импульса в волокнах Пуркинье называются неспецифическими нарушениями внутрижелудочковой проводимости.
Виды нарушений разделяют в зависимости от места возникновения блокад:
- очаговые – повреждения не всегда видны на ЭКГ;
- арборизационные образуются в окончаниях волокон Пуркинье;
- преходящие – происходит чередование изменений проводимости;
- стойкие;
- полная.
При полной блокаде сокращение мышцы не происходит, наблюдается полное отсутствие нервного импульса. Это часто приводит к остановке сердца и летальному исходу.
Неполная – происходит замедление прохождения и снижения частоты импульса к сердечной мышце. С этой проблемой ухудшается функция отдельной части сердца. Такой вид нарушения не является смертельно опасным.
Альтернирующие симптомы то одной, то другой блокады – патология вызывает блокировку импульсов в любом месте сердца.
В зависимости от места появления, блокады делятся на несколько видов:
- монофасцикулярные (однопучковые): блокируется левая передняя или задняя, только правая ветка;
- бифасцикулярные (двухпучковые): блокируется левая ветка либо правая с левой передней веткой. Левая задняя с правой;
- трифасцикулярные (трехпучковые).
Существует вероятность возникновения очаговых нарушений. Неспецефическим нарушением называют блокировку импульса в самом отдаленном участке миокарда.
Причиной становится то же заболевание, что и при блокаде, показатели ЭКГ незначительны, а клинические симптомы не появляются.
Внутрижелудочковая блокада сама по себе не несет серьезного вреда, однако, влечет за собой осложнение основного заболевания, производит негативное воздействие на другие процессы сердечной мышцы.
Виды и степени нарушения
Заболевание подразделяется на несколько типов в зависимости от степени тяжести и характера протекания патологического процесса.
Классификация болезни основывается на нарушениях в той или иной области сердца. Наиболее распространенным является блокада пучка Гиса, являющегося средством передачи импульсов.

Возможные нарушения:
-
Однопучковые – поражение одной ветки.
-
Бифасцикулярная форма – нарушение желудочковой проводимости сердца наблюдается в обеих ветвях.
-
Трифасцикулярная – блокирование импульсов в 3-х ветвях. Является наиболее опасным состоянием и требует немедленной госпитализации.
Местные расстройства проводимости импульсов подразделяются на полную блокаду и неполную.
Классификация по характеру импульсов:
-
Синотриальный тип. Отмечается частичная проводимость импульсов.
-
Внутрипредсердная форма. Является провокатором более тяжелых и опасных состояний.
-
Антриовентрикулярная блокада. При данном типе происходит задержка импульса. В осложненных случаях состояние может привести к летальному исходу.
-
Нарушение внутрижелудчковой проводимости сердца у взрослых и детей. При данном типе болезни наблюдаются изменения в области пучка Гиса.
-
Синдром Вольфа-Паркинсона-Уайта. Состояние приводит к развитию наджелудочковой тахикардии.
Также заболевание подразделяется характеру локализации – пароксимальная и дистальная. По характеру протекания патология бывает постоянной и непостоянной и относится к нарушениям предсердной проводимости.
Синдром Вольфа – Паркинсона – Уайта (ВПВ – синдром)
Проведение возбуждения по сердцу может быть не только замедлено, но и ускорено. Это происходит из-за функционирования дополнительных путей проведения импульса, при данной патологии пучков Кента через атриовентрикулярное соединение. В результате возбуждение передается к желудочкам гораздо быстрее, чем в норме, обуславливая более частое их сокращение, и более того, импульсы двигаются в обратном направлении к предсердиям, провоцируя наджелудочковые тахикардии.
На ЭКГ стрелкой указан характерный признак ВПВ-синдрома – «дельта»-волна в начале желудочкового комплекса
Причины
ВПВ – синдром является врожденным заболеванием, так как в норме дополнительные пути у плода закрываются после 20 недели беременности. В случае ВПВ – синдрома они остаются функционирующими. Повлиять на возникновение этой патологии могут генетическая предрасположенность, негативные факторы, действующие на плод (радиация, употребление наркотиков, алкоголя, токсических лекарственных препаратов беременной женщиной).
Симптомы
Синдром может проявиться как в детском, так и во взрослом возрасте, а может не проявиться вообще, и тогда его диагностируют только по ЭКГ. Характерны признаки синусовой тахикардии или мерцательной аритмии – учащение пульса более 200 в минуту, боль в груди, одышка, чувство нехватки воздуха. В очень редких случаях возможно развитие жизнеугрожающей аритмии – фибрилляции желудочков.
Синдром укороченного интервала PQ
Является своеобразной формой ВПВ – синдрома, только в качестве аномальных путей проведения здесь выступают пучки Джеймса между предсердиями и нижней частью атриовентрикулярного узла. Также является врожденной особенностью. Если диагностируется только по ЭКГ, не сопровождаясь симптомами, то говорят о феномене укороченного PQ, а если сопровождается признаками тахикардии, то о синдроме укороченного PQ. Различия между синдромами ВПВ и PQ в признаках на ЭКГ.
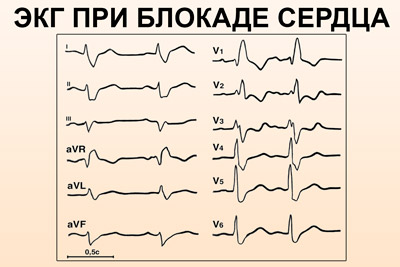
Признаки на ЭКГ
Обнаружение заболевания у пациента происходит после прохождения им электрокардиографии. При расшифровке, главным признаком, который указывает на существующую патологию, выступает комплекс QRS, характеризующий работу желудочков.
Благодаря ЭКГ выделяются основные сбои в ритме желудочков: торможение или прерывание проводимости, блокировка повторного вхождения импульса или ускорение проводимости. Каждая патология обладает своим механизмом развития и особенностями, просматриваемыми на электрокардиограмме.
Главные признаки развития патологии на электрокардиограмме:
- Изменения в комплексе QRS: в случае неполной блокады ширина составляет 0,1-0,12 с, если блокада полная, то увеличивается – 0,12 с и более.
- Нарушения в правой ножке – зубец R в грудных отведениях расщеплен, сегмент ST и зубец T изменяют свое направление.
- Полная блокада левой ножки – в 5 и 6 грудном отведении расширяется зубец R, в 1-3 отведении зубцы R и S уменьшаются или вовсе отсутствуют.
- Блокада передней ветви левой ножки характеризуется отклонением электрической оси в левую сторону, в ширину комплексы QRS менее 0,1 с. Во 2 и 3 грудном отведении просматриваются увеличенные S и уменьшенные R зубцы.
- Нарушение в задней ветви характеризуется отклонением электрической оси вправо, комплексы QRS менее 0,1 с. Во 2 и 3 грудном отведении просматриваются увеличенные R и уменьшенные Q зубцы.
- При пароксизмальной тахикардии (ускоренном сокращении желудочков) видны изменения на ЭКГ – зубцы S или R направлены в одну сторону, электрическая ось наклонена в левую сторону, увеличены комплексы QRS до 0,14-0,16 с.
- Трехпучковая блокада отмечается различной продолжительностью интервалов PQ. Нередко происходит мерцание предсердий или полная остановка сокращений.
- Фибрилляция желудочков представлена в хаотичном ритме.
Важным показателем является время, за которое импульс проходит весь путь (от синосувого узла до желудочков). Норма прохождения одного импульса составляет 0,07-0,09 с.
Варианты диагностики
Для определения блокировки на пучках Гиса распространено использование электрокардиографии, на основе выданных результатов подтверждается существование блокады, просматривается ее локализация. Рекомендовано проведение суточного мониторинга состояния сердца, подключенного к аппарату ЭКГ, таким образом отслеживается динамика сокращений на протяжении суток.
При наличии сопутствующих заболеваний сердца, жалоб на боли или другие органы, требуется проведение дополнительных обследований:
- Первичный осмотр пациента.
- Сдача общего анализа крови.
- Проведение биохимического анализа крови.
- Эхо-КС (УЗИ сердца).
- МРТ.
- МСКТ.
- Может назначаться рентген легких.
- Позитронно-эмиссионная томография.
- Анализы на уровень сахара и холестерина в крови.
- Фиброгастроскопия – патологии желудка часто связаны с нарушением проводимости.
- Проведение велоэргометрии – исследование при физических нагрузках помогает определить, как проводятся импульсы, и где возникает нарушение.
План обследования назначается пациентам в тех случаях, когда присутствует сопутствующая патология. Молодым людям, без жалоб на здоровье, рекомендуется ежегодное проведение ЭКГ.
Причины
Причины, вызывающие местное отклонение в проведении сократительного сигнала внутри сердца, распределяются по трем группам:
- Причины органического происхождения (их вызывают аномальные процессы в структуре путей проведения сигнала).
- Функциональные причины (патологические нарушения работы сердца и кровеносных путей не возникают, меняется принцип функционирования системы проведения сигналов, отмечается несбалансированная работа симпатической и парасимпатической систем).
- Прием лекарств, которые оказывают влияние на ритмичную работу сердца, характер таких аномалий проявляется острой симптоматикой и слабой реакцией на терапевтическое воздействие.
Если блокада носит временный характер, объяснить ее происхождение можно воздействием некоторых лекарств, особенно при повышенных дозах их приема.
Постоянные блокады возникают на фоне патологических состояний:
- Ишемия. Сердце испытывает постоянное кислородное голодание.
- Атеросклеротические изменения в сосудах. Закупорка их холестерином ведет к ишемии, а также к инфаркту миокарда, ритмичность сокращений нарушается.
- Миокардит. Воспалительный процесс в миокарде вызывает нарушение кровообращения в сердечной мышце.
- Увеличение сердца в размерах. Такое сердце требует поступления интенсивных сигналов, но это не возможно, поэтому привычные импульсы слабеют и замедляются. Пример гипертрофированного органа – «спортивное сердце».
- Синдром легочного сердца. Сердце осуществляет функции легких, из-за этого нагрузка на него возрастает, особенно при наличии патологических нарушений в легких или бронхах.
- Сердечные пороки. Они создают предпосылки для нарушения кровообращения в сердце.
- Гипертоническая болезнь. Сосуды сужаются, их стенки напряжены, сердцу приходится работать в усиленном режиме.
- Гиперфункция щитовидной железы. Повышенное выделение некоторых гормонов оказывает негативное влияние на работу сердца.
- Наличие нейроциркуляторной дистонии. При этом возникает повышенная возбудимость сердца и кровеносной системы. Особенно способствуют чрезмерному возбуждению стрессовые ситуации.
Профилактические меры
Для предотвращения развития нарушений в проводящей способности сердца рекомендуется соблюдать определенные правила.
Профилактика:
-
Соблюдение режимов труда и отдыха.
-
Необходимо придерживаться правильного питания, богатого различными полезными веществами – витаминами, макро- и микроэлементами.
-
Из меню рекомендуется исключить тяжелую пищу – жареное, мучное, жирное, копчености.
-
Избегание стрессовых ситуаций.
-
Полный отказ от курения и спиртных напитков.
-
Препараты следует принимать только по рекомендациям врача.
-
Прохождение профилактических осмотров у специалиста.
-
Полное следование правилам лечения.
-
Обращение к специалисту при возникновении сопутствующей заболеванию симптоматики.
Получить грамотную консультацию кардиолога и назначать эффективное лечение поможет наш центр «Клиника ABC». Наши специалисты работают с пациентами в индивидуальном порядке. Для обследований мы используем только новейшее оборудование и передовые технологии. Записаться на прием можно по предоставленным номерам телефонов.
Нарушение синоатриальной проводимости
По-другому это называется синоатриальной блокадой. Электрический импульс, зародившийся в синусовом узле, не может полноценно достичь предсердий, и их возбуждение происходит с задержкой. Часто встречается у здоровых людей и не требует активного лечения, но может встречаться и при органических заболеваниях сердечной ткани.
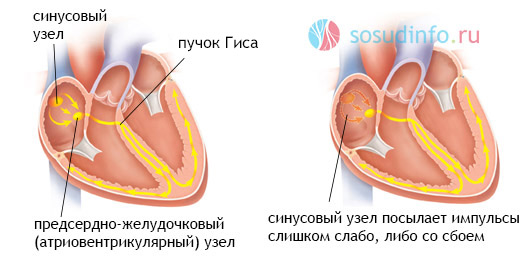
Причины:
- Нейроциркуляторная дистония с преобладающим влиянием на синусовый узел блуждающего нерва, способного замедлять сердцебиение,
- Увеличенное (гипертрофированное) сердце у спортсменов,
- Передозировка сердечными гликозидами (строфантин, коргликон, дигоксин), применяемых в терапии других видов аритмий,
- Различные пороки сердца,
- Ишемия миокарда.
Симптомы:
- При частичном нарушении проводимости симптомы возникают редко,
- При полном нарушении проводимости возникают чувство перебоев в сердце, неприятные ощущения в грудной клетке, головокружение, обусловленное ухудшением кровоснабжения головного мозга из-за редких сердечных сокращений,
- Пульс становится редким – менее 50 в минуту.
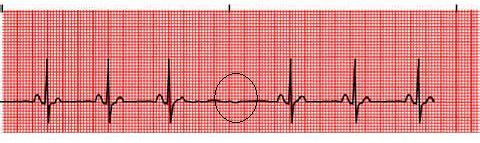
ЭКГ при синоатриальной блокаде – выпадение сокращения предсердий и желудочков (комплекс PQRS)
Причины замедления проводимости
Возникает блокада из-за воздействия многих факторов. В основном люди чересчур затягивают с визитом к врачу, не занимаются лечением сердца, злоупотребляют вредными привычками и постоянно пребывают в стрессовых ситуациях. Полный список причин, провоцирующих сбой в проводимости внутри желудочков, делится на 3 группы:
- функциональная.
- органическая;
- медикаментозная;
Функциональная
Функциональные нарушения провоцируются не болезнями сердца, а сбоями в вегетативном отделе центральной нервной системы. Особо часто они возникают из-за стрессов и всплесков гормональной активности (в период полового созревания, во время беременности и климакса). Из-за подобных проблем у больного начинает преобладать симпатический отдел вегетативной нервной системы над парасимпатическим, или наоборот, что ведет к развитию аритмии.
Органическая
В данную группу входят болезни сердца и сосудов, которые способны нарушить проводящую систему. Увидеть наиболее распространенные патологии можно ниже:
- воспалительный процесс в сердечной мышце (миокардит);
- омертвление участка ткани из-за нехватки питания (инфаркт);
- увеличение в размерах (гипертрофия) миокарда;
- ишемическая болезнь сердца;
- замена мышечной ткани соединительной (кардиосклероз);
болезни органов дыхания (бронхит обструктивного типа, астма).
Если не удается выявить причинный фактор, то часто ставится диагноз «кардиомиопатия». Болезнь имеет неизвестный генез (происхождение) и проявляется аритмией, сердечной недостаточностью, гипертрофией миокарда и нарушенной проводимостью.
Медикаментозная
Нарушения проводимости желудочков, спровоцированные приемом лекарственных средств – одни из наиболее опасных и крайне тяжело поддающихся лечению. В основном они проявляются после самостоятельного приема препаратов с антиаритмическим воздействием. Подобные средства способны вызвать серьезные сбои в сердечном ритме и массу побочных эффектов, поэтому их должен назначать лечащий врач, ориентируясь на результаты обследования.
Принципы лечения
Умеренные нарушения проводимости не требуют лечения. Неполное блокирование в правой ветви пучка Гиса неопасно. В этой ситуации мы рекомендуем наблюдаться у кардиолога, ежегодно проходить осмотр врача и делать ЭКГ. Но это если у пациента нет иных жалоб или сопутствующей патологии. При выявлении отклонений показана соответствующая терапия.
Блокада левого желудочка более опасна. На ее фоне чаще развиваются нарушения тока крови и сердечная недостаточность. Мы рекомендуем прием сердечных гликозидов, антиаритмических и иных препаратов. Схема терапии определяется индивидуально исходя из тяжести состояния, возраста пациента, сопутствующих заболеваний.
Важно знать: специфическое лечение внутрижелудочковой блокады не разработано. Предлагаемые препараты только усиливают возбуждение тканей сердца, но не устраняют причину
Нужно лечить основную патологию – ту, что вызвала сбой в работе проводящей системы. Это единственный способ затормозить прогрессирование болезни.
Если медикаментозная терапия неэффективна или состояние больного тяжелое, предлагается хирургическое лечение. Выполняется установка кардиостимулятора – прибора, который навязывает свой ритм работы сердца. Вживленное устройство обеспечивает бесперебойную деятельность миокарда.
Совет специалиста: когда ставят водитель ритма
Установка кардиостимулятора – это хирургическая операция, и она назначается только по показаниям. Нет смысла проводить процедуру при отсутствии явной симптоматики патологии. Если пациент чувствует себя хорошо, введение искусственного водителя ритма не показано. Операцию не рекомендуют, если выявленные симптомы связаны с обратимыми причинами. Нужно справиться с основным заболеванием – и сердечная мышца сможет снова полноценно работать.
Показания для установки кардиостимулятора:
- брадикардия с частотой сердечных сокращений менее 40 уд/мин и нарушения ритма при наличии явных симптомов;
- осложнения, угрожающие жизни пациента;
- приступы МАС;
- стойкие нарушения проводимости после инфаркта миокарда.
Обсуждается возможность установки кардиостимулятора при пульсе менее 40 уд/мин при отсутствии явной клинической симптоматики. Процедура проводится в любом возрасте.
Профилактика нарушений проводимости сердца пока не разработана. Не откладывайте лечение, избегайте факторов риска. Это снизит шансы развития патологии. Чтобы вовремя выявить проблему, регулярно проходите профилактические осмотры у терапевта с оценкой ЭКГ (по мере необходимости).
Исследование болезни сердца в детском возрасте
Исследования показали, что около пяти процентов детей, которые по основным показателям являются здоровыми, имеют нарушения проводимости миокарда. И если говорить о блокаде первой степени, то с возрастом положение усугубится. Причиной осложнений могут стать различные сердечные патологии и перенесенные операции.
Симптоматика заболевания у детей следующая:
проблемы с памятью и запоминанием, проблемы с вниманием, плохая успеваемость, если речь о школьнике, одышка, болевые ощущения в области сердца, общая слабость, быстрая утомляемость малыша после небольших нагрузок (физических или эмоциональных) и другое. Курс лечения патологий внутрижелудочковой проводимости, как и для взрослых, зависит от причины заболевания
Первая стадия проводимости миокарда не нуждается в особом лечении. Просто наблюдение. Если ситуация усугубилась до второй степени тяжести, рекомендуется включить поддерживающие лекарственные средства, а иногда установить кардиостимулятор. Когда у ребенка определили третью стадию болезни, требуется хирургическое вмешательство, которое подразумевает имплантацию ЭКС (искусственного водителя ритма)
Курс лечения патологий внутрижелудочковой проводимости, как и для взрослых, зависит от причины заболевания. Первая стадия проводимости миокарда не нуждается в особом лечении. Просто наблюдение. Если ситуация усугубилась до второй степени тяжести, рекомендуется включить поддерживающие лекарственные средства, а иногда установить кардиостимулятор. Когда у ребенка определили третью стадию болезни, требуется хирургическое вмешательство, которое подразумевает имплантацию ЭКС (искусственного водителя ритма).