Родовая травма: 6 видов родовых травм и рекомендации неотнатолога
Содержание:
- Причины повреждений
- Внутричерепные кровоизлияния.
- Как проявляются
- Методы лечения
- Повреждения нервов и спинного мозга
- Симптомы Родовой травмы внутренних органов :
- Выворот матки
- Родовые травмы, повлекшие повреждения центральной и периферической нервных систем
- Что провоцирует / Причины Родовой травмы внутренних органов :
- Родовые травмы волосистой части головы.
- Родовая травма позвоночника и спинного мозга
- Классификация и виды
- Список литературы
- Тотальный паралич верхней конечности (паралич Керера)
Причины повреждений
Травматизация происходит при механическом воздействии в процессе рождения, вследствие чего нарушается структура тканей. Иными словами, о таком явлении говорят, когда у новорожденных имеются повреждения, возникшие в ходе появления его на свет. Не всегда на вероятность появления родовой травмы влияют ошибки врача. Нередко повреждения образуются вследствие неправильного образа жизни беременной, особенностей строения таза женщины, положения плода и по ряду других причин.
Особенности строения головы новорожденного
Строение головы у новорожденных имеет несколько существенных отличий. Перед рождением эта часть тела является наиболее крупной. В большинстве случаев плод двигается, держа голову впереди. В результате она испытывает максимальные нагрузки. Сохранить прежнюю форму ей удается за счет двух качеств:
- эластичность;
- упругость.

Роднички у новорожденного
На развитие первого качества влияют роднички. Эти структуры являются полостями между костями черепа, заполненными плотной мембраной. Последняя образуется из твердой оболочки головного мозга и надкостницы. У новорожденных есть четыре родничка.
Повышенная эластичность черепа ребенка также обусловлена особенностями строения швов, выполненных из соединительной ткани. Такое строение обеспечивает относительно свободное прохождение головы по родовым каналам. Когда череп ребенка испытывает нагрузки, он немного деформируется, при этом исключая вероятность травмирования тканей и головного мозга.
Факторы риска
Такие повреждения возникают под влиянием трех определенных факторов. Рассмотрим их подробнее:
-
Течение беременности. К родовым черепно-мозговым травмам у детей приводят:
- длительная беременность;
- образ жизни матери;
- экологическая ситуация;
- слабые схватки;
- отсутствие скоординированности родовых сил;
- тетанические схватки;
- акушерские повороты;
- использование акушерских щипцов для вытаскивания малыша (наиболее распространенная причина);
- использование вакуум-экстракции плода;
- врачебные ошибки, допущенные при выполнении кесарева сечения.
-
Особенности телосложения беременной. Повреждения черепа и головного мозга у новорожденных возникают из-за особенностей строения организма матери и наличия сопутствующих патологий. Воздействие большинства факторов купируется путем своевременного врачебного вмешательства. Могут повлиять, в частности:
- сердечные патологии;,
- болезни эндокринной и других внутренних систем;
- узкий таз;
- несоответствие размера головы ребенка и диаметра родовых путей;
- гипоплазия и перегиб матки;
- осложнения в виде гестоза.
-
Особенности строения и положения плода. Врожденные травмы нередко возникают из-за таких особенностей:
- крупный размер ребенка;
- расположение плода тазом к родовым путям;
- неправильное положение;
- асфиксия (удушение) в процессе родов;
- асинклитизм (неправильное восстановление черепа после деформации);
- гипоксия, возникшая внутри утробы;
- недостаточная длина пуповины, обвитие.
К повреждениям головного мозга у новорожденных приводит также разгибательное вставление головы. Чаще череп травмируется под воздействием группы факторов. Развитию врожденных патологий способствует кесарево сечение, проведенное до наступления схваток. При насильственном извлечении плода внутри матки формируется отрицательное давление. Чтобы достать ребенка, врачу приходится прикладывать усилия. И при неудачном положении рук велика вероятность нанесения травм.
Внутричерепные кровоизлияния.
Травматические внутричерепные кровоизлияния включают эпидуральные, субдуральные, субарахноидальные, внутрижелудочковые и редко внутримозговые и внемозговые кровоизлияния.
- Эпидуральное кровоизлияние очень редко возникает у новорожденных и обычно сопровождает линейные переломы черепа в теменно-височной области после оперативных родов. Признаки включают выпуклые основания черепа, брадикардию, гипертонию, раздражительность, измененное сознание, гипотонию, судороги.
- Субдуральное кровоизлияние является наиболее распространенным типом внутричерепного кровоизлияния у новорожденных. Хирургические вагинальные роды являются основным фактором риска, а кровоизлияние в мозг – наиболее распространенным местом. Признаки включают черепные выпуклости, измененное сознание, раздражительность, угнетение дыхания, апноэ, брадикардию, измененный тонус и судороги. Субдуральные кровоизлияния иногда могут быть обнаружены случайно у бессимптомных новорожденных.
- Субарахноидальное кровоизлияние является вторым наиболее распространенным типом внутричерепного кровоизлияния у новорожденных и обычно является результатом разрыва мостовых вен в субарахноидальном пространстве. Хирургическое влагалищное рождение является фактором риска, и дети, как правило, не ощущают симптомов, если кровотечение не является обширным.
- Внутрижелудочковое кровоизлияние, которое чаще всего наблюдается у недоношенных детей, также может происходить и у доношенных детей, в зависимости от характера и степени травмы при рождении. Внутрицеребральные и внутримозговые кровоизлияния встречаются реже и возникают в результате затылочного диастаза.
Как проявляются
Признаки родовой травмы зависят от локализации.
Кожа
К самым распространенным проявлениям постродовых травм относят повреждения эпидермиса. Это всевозможные царапины, синяки, ссадины, красные точки. Диагностика подобных нарушений осуществляется врачом-неонатологом во время визуального осмотра тела новорожденного. Они не вызывают опасений, редко провоцируют осложнения и требуют местной терапии.
Более серьезным повреждением является разрыв грудино-ключичной мышцы. Подобная проблема чаще всего возникает при неестественном положении плода. Травма сопровождается припухлостью, присутствует болезненность. Через несколько дней проблема может проявиться в виде кривошеи.
Другие разновидности повреждений мягких тканей:
- Родовая опухоль. Отличается развитием отечности в области головы. Она имеет синеватый цвет, мягкую консистенцию и многочисленные кровоизлияния по всей поверхности.
- Кефалогематома. Наблюдается кровоизлияние в области костей черепа. Плотная упругая гематома не вызывает болевых ощущений. В дальнейшем может проявляться развитием желтухи.
Опорно-двигательная система
К самым распространенным разновидностям послеродовой травмы относят повреждения ключицы и конечностей. Такие проблемы входят в группу акушерских.
При переломе со смещением наблюдаются другие признаки:
- ребенок не может активно двигаться;
- новорожденный ощущает сильную боль, что вызывает интенсивный плач;
- в месте локализации перелома наблюдается припухлость.
Травма шейного отдела сопровождается снижением основных рефлексов новорожденного, угнетенным мышечным тонусом, кривошеей. Наблюдается напряжение мышц, при прощупывании травмированной области ребенок становится беспокойным и плачет.
Внутренние органы
Подобные травмы случаются вследствие негативного внешнего воздействия на плод в результате патологического течения родов. Чаще всего кровоизлияния выявляют в области печени и надпочечников. Внешние проявления развиваются только через трое суток или больше. При разрыве гематомы появляются такие симптомы:
- сильная рвота;
- мышечный гипотонус;
- угнетение основных физиологических рефлексов;
- снижение показателей давления;
- паралич тканей кишечника.
Нервная система
Травмирование отделов НС чаще всего случается в процессе родов, проявляется по-разному. При повреждении спинного мозга происходит его сдавливание, растяжение, развиваются кровоизлияния. Состояние может быть отягощено травмой позвоночника. Поражение спинного мозга сопровождается тяжелой симптоматикой:
- снижение тонуса мышц;
- отсутствие одного или нескольких физиологических рефлексов;
- негромкий крик;
- неестественное дыхание, в котором основное участие принимает диафрагма.
Легкие повреждения, затрагивающие НС, способны протекать более благоприятно. Многие из них сопровождаются изменением нормального тонуса мышц, нарушением рефлексов и основных двигательных реакций.

Методы лечения
Лечение родовой травмы проводится как в стационарных, так и в амбулаторных условиях под контролем врача-неонатолога, педиатра, при необходимости специалистов по детской хирургии и травматологии. Небольшие повреждения кожного покрова нуждаются только в антисептической обработке. Родовая опухоль без лечения самостоятельно ликвидируется в течение двух-трёх суток после рождения. Терапия остальных повреждений осуществляется различными методами в зависимости от их характера.
Медикаментозное лечение
Медикаментозная терапия эффективна при повреждении всех отделов нервной системы. Для лечения используются следующие группы средств:
- метаболические препараты помогают восстановить клеточный обмен в мозговых тканях: Актовегин, Кортексин;
- витамины группы В: Тиамин, Рибофлавин, Пиридоксин;
- гемостатические препараты применяются для остановки различных кровотечений: Этамзилат;
- противоотёчные препараты: Фуросемид, Лазикс;
- гормональные препараты: Преднизолон, Гидрокортизон.
Медикаментозное лечение при повреждении отделов нервной системы — фотогалерея

Препарат Преднизолон эффективно борется с отёком мозга

Актовегин способствует скорейшей нормализации нервных функций

Мексидол — эффективный метаболический препарат

Препарат Кортексин эффективно способствует восстановлению поврежденных нервных клеток

Лазикс — эффективный противоотёчный препарат
Физиотерапевтическое лечение
Физиотерапевтические методы используются для лечения всех видов травматических повреждений новорождённого:
- лазеротерапия обладает выраженным положительным влиянием на восстановление нервных клеток;
- магнитотерапия оказывает выраженный противовоспалительный и заживляющий эффект;
- тепловые процедуры, проводимые при помощи парафиновых и озокеритовых обёртываний, благоприятно действуют на мышечную и чувствительную функции;
- лечебный массаж и гимнастика помогают восстановить правильный мышечный тонус.
Массаж — эффективное средство, помогает восстановить нормальный мышечный тонус после повреждения нервных центров
Хирургические методы при переломах, внутричерепных кровоизлияниях
Оперативные методы лечения применяются при повреждениях костей, суставов, больших внутричерепных кровоизлияниях.
При переломах, в первую очередь, необходимо создать неподвижность в повреждённом участке опорно-двигательного аппарата путём наложения шин, гипсовых или бинтовых повязок. В случае смещения отломков предварительно в условиях кратковременного наркоза проводится репозиция (совмещение) фрагментов кости. При неэффективности этого метода детский травматолог проводит остеосинтез — соединение костей при помощи металлических фиксирующих элементов (болтов, скоб и т. д.).

Неподвижность — главный лечебный фактор при переломах
Оперативное лечение показано при значительном объёме внутричерепных кровоизлияний и заключается в удалении скопившейся крови в условиях общей анестезии.
Повреждения нервов и спинного мозга
Травматические повреждения нервов и спинного мозга возникают в результате гиперэкстензии, тесноты и напряжения при одновременном вращении. Причины их возникновения могут варьироваться от локализованной нейропраксии до осуществления операции на нерве или мозге.
Односторонние ветви лицевого нерва и блуждающего нерва в виде рецидивирующего гортанного нерва чаще всего вовлекаются в повреждения черепного нерва и приводят к временному или постоянному параличу.
Использование щипцов приводит к некоторым повреждениям лицевого нерва, но большинство параличей лицевого нерва не связаны с применением акушерских инструментов. Часто сжатие происходит, когда голова проходит мимо крестца.
Физическими признаками повреждения центрального нерва являются асимметричные фации. Рот расположен немного в сторону от нормального расположения, парализованная сторона гладкая с припухлым внешним видом, носогубная складка отсутствует, угол рта висит. При этом нет доказательств травмы лица.
Физические данные повреждений периферических нервов характерны – асимметричные фации. Иногда есть признаки применения щипцов. В случае повреждения периферической нервной ветви паралич ограничен лбом, глазом или ртом.
Симптомы Родовой травмы внутренних органов :
Родовые травмы внутренних органов встречаются редко. К ним можно отнести разрыв увеличенной селезенки (например, при гемолитической болезни новорожденных), разрыв желудка. Подкапсульные гематомы печени и селезенки, иногда сопровождающиеся некрозом и разрывом капсулы и внутрибрюшинным кровотечением, развиваются у крупных детей на фоне асфиксии и часто сочетаются с внутричерепными родовыми травмами.
Кровоизлияния в надпочечники являются более частой патологией и также возникают у детей с асфиксией или при коагулопатиях.
Клиническая картина кровоизлияний надпочечников разнообразна. На 3-4-й день после рождения ребенок впадает в гипотоническое состояние, сопровождаемое бледно-синюшным цветом кожных покровов, стенанием и дыхательной недостаточностью. Состояние новорожденного может резко ухудшиться с появлением симптомов со стороны сердечной системы и синдрома острой надпочечниковой недостаточности. Значительную гематому надпочечников можно прощупать. С другой стороны, небольшие кровоизлияния в надпочечники могут протекать бессимптомно и быть диагностированы лишь на вскрытии.
Нарушение деятельности внутренних органов часто отмечают также при родовой травме центральной и периферической нервной системы. Оно проявляется расстройством их функции при анатомической целости. Наиболее часто повреждаются печень, селезенка и надпочечники в результате кровоизлияния в эти органы. В течение первых двух суток явной клинической картины кровоизлияния во внутренние органы не отмечают («светлый» промежуток). Резкое ухудшение состояния ребенка наступает на 3-е сутки в связи с кровотечением вследствие разрыва гематомы, нарастанием кровоизлияния и истощением механизмов компенсации гемодинамики в ответ на кровопотерю.
Клинически это проявляется симптомами острой постгеморрагической анемии и нарушением функции того органа, в который произошло кровоизлияние. При разрыве гематом часто отмечают вздутие живота и наличие свободной жидкости в брюшной полости. Выраженную клиническую картину имеет кровоизлияние в надпочечники, которое часто встречается при ягодичном предлежании. Оно проявляется резкой мышечной гипотонией (вплоть до атонии), угнетением физиологических рефлексов, парезом кишечника, падением артериального давления, упорными срыгиваниями, рвотой.
Выворот матки
Выворот матки — редкое тяжелое осложнение, которое может вызвать массивную кровопотерю и потребовать лапаротомии. Причинами этого осложнения могут быть стремительные роды, чрезмерная тракция за пуповину в третьем периоде родов. Под ингаляционным наркозом в асептических условиях осуществляют попытку мануального (ручного) вправления матки в брюшную полость.
Тяжелыми редкими травмами вследствие затрудненных родов при своевременно не распознанной диспропорции между тазом матери и головкой плода являются разрыв лобкового симфиза, образование мочеполовых и прямокишечно-половых свищей.
Лечение разрыва лобкового симфиза в основном консервативное. Послеродовые свищи подлежат восстановительному хирургическому лечению (обычно не ранее чем через 2-3 мес после родов).
Родовые травмы, повлекшие повреждения центральной и периферической нервных систем
В процессе эволюции млекопитающих и человека матушка-природа сделала всё, чтобы свести к минимуму проблемы травматизма при родах. Косточки черепа у новорожденных детей «двигаются», их сочленение не такое жесткое, как у взрослых. Есть роднички, швы обладают эластичностью.
При движении головы через родовые пути череп у детей испытывает большие механические нагрузки, давление, но его форма словно подстраивается и таким образом противостоит им. Прохождение головы – самый критический момент родов! Часто встречаются простые виды травматизации, которые не должны вызывать серьёзного беспокойства:
- Родовая опухоль – самый безобидный случай. Это просто небольшая припухлость на личике, которая пройдет сама собой через несколько дней. Причина образования – в сдавливании тканей.
- Отёк на темени или субапоневротическое кровоизлияние имеет схожую природу и также не требует специального лечения.
Кефалогематома
Диагностировать сразу после родов весьма затруднительно, обычно – в течение первых дней. Наблюдается всего в 3-5 случаях на 1000 новорожденных. Это кровоизлияние под надкостницу, возникающее в результате разрыва сосудов при деформации черепа, проходящего по узкому родовому каналу. Обычно выливается от 50 до 140 мл крови, иногда больше, кефалогематома чаще наблюдается на костях темени. Наощупь опухоль упругая, в течение нескольких недель она постепенно рассасывается. Если этого не происходит, гематома затвердевает, что может вызвать деформацию костей черепа.
Опасные осложнения могут выражаться в нагноении кефалогематомы, кровопотеря может вызвать анемию.
В тяжелых случаях нагноения применяют антибиотики, прибегают к отсасыванию крови, хирургическому вмешательству. В неосложненных случаях процесс рассасывания стимулируют витамином К, назначают глюконат калия.
Внутричерепные травмы у детей
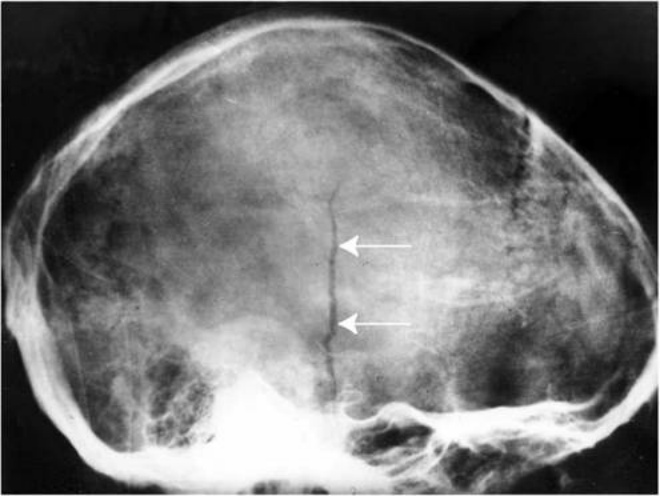
В 70% случаях причинами повреждения центральной нервной системы являются внутричерепные травмы, это одна из причин гибели новорожденных детей. Медицина утверждает, что основными причинами родовых внутричерепных травм у детей является внутриутробное кислородное голодание (гипоксия), либо асфиксия в процессе родов.
Наблюдается изменения функциональных свойств сосудов, отёк мозга, кровоизлияния, нарушаются естественные механизмы регулировки внутричерепного давления. Все эти нарушения дополняются и усиливаются механическим сдавливанием черепа во время прохождения родовых путей, либо ошибками или чрезмерными усилиями при акушерских манипуляциях.
Лечение зависит от тяжести и типа внутричерепной травмы: применяется хирургическое вмешательство, подключается искусственная вентиляция легких (если необходимо), назначается медикаментозная терапия, призванная стабилизировать гемостаз, метаболизм и предотвратить судороги и отеки.
Перечень заболеваний центральной нервной системы детей в результате внутричерепных травм достаточно обширен. Часто внутричерепные травмы вызывают детский церебральный паралич (ДЦП), отставание в умственном и физическом развитии, олигофрению, эпилепсию, паралич, мышечную атрофию. Нужно немедленно принимать меры в первые дни жизни малыша, чтобы купировать серьезные последствия. К сожалению, нередко именно внутричерепные травмы приводят к летальному исходу…
Что провоцирует / Причины Родовой травмы внутренних органов :
Механические травмы возникают вследствие несоответствия размеров ребенка и родовых путей.
— Со стороны ребенка — крупный плод, диабетическая фетопатия, аномалии положения (лицевое, теменное и тазовое предлежание, поперечное положение), переношенная беременность, пороки развития плода (внутриутробная гидроцефалия) и другие.
— Со стороны матери — пожилой возраст, аномалии таза (узкий или рахитически плоский таз, экзостозы (костное или костно-хрящевое разрастание неопухолевого характера на поверхности кости), перенесенные травмы с повреждением костей таза).
Гипоксические родовые травмы возникают в результате асфиксии или гипоксии плода и новорожденного. Под асфиксией или удушьем подразумевается острое прекращение поступления кислорода, а под гипоксией — длительные повторные ограничения поступления кислорода с избыточным накоплением в организме углекислоты и других недоокисленных продуктов. Причиной прекращения поступления кислорода могут быть, например, пуповина обмоталась вокруг шеи, затрудняя дыхание, или в ротовой полости скопилась слизь, или язык запал, закрыв трахею, и т. д.
Родовая травма в той или в иной степени имеется у каждого ребенка. Она происходит как результат родового процесса, механического взаимодействия матери и плода. Родовая травма, или послеродовое состояние, в одних случаях может повышать адаптивные возможности ребенка, а в других (после истощения компенсаторных механизмов и возникновением патологических процессов) — понижать их.
Родовые травмы волосистой части головы.
2.1.
Родовая
опухоль
возникает в результате отека мягких
тканей вследствие повышенного давления
на предлежащую часть плода. При затылочном
предлежании родовая опухоль
располагается в области теменных костей,
при тазовом предлежании — в области
ягодиц с выраженным отеком половых
органов, при лицевом предлежании — на
лице. Родовая опухоль особенно выражена
при затяжных родах. Она может быть
вызвана искусственно на месте наложения
вакуум-экстрактора. Родовая опухоль
синюшна, с множеством петехии или
экхимозов. Лечение не требуется, проходит
самостоятельно через 1-3 дня.
2.2.
Субапоневротическое
кровоизлияние
может проникать в анатомические
подкожные пространства шеи. Кровоизлияние
под апоневроз проявляется тестоватой
припухлостью, отеком теменной и
затылочной части головы. В отличие
от родовой опухоли интенсивность его
после рождения может увеличиваться.
Часто инфицируется, а также является
причиной развития постгеморрагической
анемии и нарастающей гипербилирубинемии.
По окончании острой стадии данное
повреждение самостоятельно разрешается
в течение 2-3 нед.
2.3.
Кефалогематома
—
скопление крови, вытекающей из разорванных
кровеносных сосудов, в поднадкостничной
области теменных костей, редко с
локализацией в области затылочной
кости
Опухоль вначале имеет упругую
консистенцию, никогда не переходит на
соседнюю кость, не пульсирует,
безболезненна, при осторожной пальпации
наблюдается флюктуация. Поверхность
кожи над кефалогематомой не изменена,
хотя иногда бывают петехии
В первые
дни жизни кефалогематома может
увеличиваться и становиться более
напряженной при пальпации. Кефалогематома
отличается от родовой опухоли и
субапоневротического кровоизлияния
тем, что она ограничена пределами одной
кости и, располагаясь поднадкостнично,
не распространяется за пределы
черепных швов. На 2-3-й нед жизни размеры
кефалогематомы уменьшаются, ее полная
резорбция наступает к 6-8-й нед.
Кефалогематома
имеет чисто травматический генез.
Возникновение повреждения зависит от
степени травматичности родов. Часто
сочетается с переломом костей черепа.
В случае кальцификации гематомы на
голове новорожденного ребенка формируются
плотные возвышения, изменяющие форму
черепа в процессе его роста.
Лечение
не требуется. Пункцию производят только
при больших, нарастающих кефалогематомах
или при их нагноении с последующей
антибактериальной терапией.
Родовая травма позвоночника и спинного мозга
Позвоночник и спинной мозг весьма подвержены травматическим повреждениям. Роды в тазовом предлежании опасны не только в плане частых травм тентория, но и спинальных повреждений.
- При тяге за тазовый конец при фиксированной головке большое физическое воздействие падает на позвоночник, может сдавливаться артерия Адамкевича.
- При резких поворотах головы, перегибах шеи и при тракциях за головку в просвете поперечных отростков сдавливается позвоночная артерия, что ведёт к нарушению кровотока в вертебробазилярном бассейне.
- При защите промежности шея плода подвергается дополнительному максимальному сгибанию и разгибанию, при поворотах головки акушеркой сдавливаются позвоночные артерии, при подтягивании за головку плода с целью выведения плечиков могут рваться основные связки(связка Крювелье), сосуды и нервы.
- При использовании акушерских щипцов и вакуум-экстрактора вся сила физического воздействия на тело плода передаётся через шею, поэтому возникают травмы позвоночника.
- К травме позвоночника может привести также извлечение плода при кесаревом сечении: подтягивании за головку при недостаточном разрезе матки. Однако данные травмы следует дифференцировать с полученными в начале родов в связи с возникшими осложнениями, явившимися показанием для операции кесарева сечения.
- При травме позвоночника могут обнаруживаться переломы и подвывихи позвонков (обычно локализуются между С1—С7 шейными и Т1—T7 грудным позвонками, значительно реже — в нижнем грудном и поясничном отделах) отрывы частей позвонков, кровоизлияния в межпозвоночные диски, в хрящевые эпифизы, в переднюю продольную связку и в мышцы по ходу позвоночника.
- Возникают кровоизлияния в позвоночные артерии, эпидуральные, субдуральные, субарахноидальные и внутримозговые кровоизлияния спинного мозга.
В большинстве случаев эпидуральные и субарахноидальные кровоизлияния спинного мозга не являются следствием родовой травмы.
Классификация и виды
Существующие классификации берут за основу дифференциации различные факторы.
Так, родовые травмы делятся на спонтанные и акушерские.
Первые возникают во время естественного родоразрешения при нормальном или осложненном протекании. Акушерская родовая травма – это результат механического воздействия акушера (использование щипцов, ротация плода, давление на дно матки).
По типу родовые травмы разделяются на гипоксические и механические.
Гипоксические травмы – это результат кислородного голодания (гипоксии) или полного прекращения поступления кислорода (асфиксии).
Механические родовые травмы делятся на:
- травмы черепа и головного мозга;
- растяжения и разрывы позвоночника и спинного мозга;
- повреждения внутренних органов;
- повреждения скелета и мягких тканей.
Это важно! Родовые травмы и повреждения во время родов – это близкие, но не тождественные термины. Родовая травма – это более широкое понятие, включающее не только сам фактор травматического воздействия, но и последующую реакцию на нее со стороны организма ребенка
Черепно-мозговые травмы
Повреждения черепа и головного мозга плода – наиболее распространенный вид родовой травмы и самая частая причина детской инвалидности и смертности в младенческом возрасте.
Этот вид повреждения возникает из-за сдавливания черепа плода при продвижении по родовым путям, а также из-за действий акушера. Кроме механического воздействия, повреждения мозга возникают и в результате кислородного голодания при отслойке плаценты и других патологических факторов.
Это важно! Сдавливание черепа плода во время родов – это естественный процесс, через который проходят все дети, рожденные естественным путем. При нормальном течении родов кости черепа плода смещаются таким образом, чтобы облегчить родовой акт
Это не приводит к развитию патологии при отсутствии других негативных факторов (асфиксии, асинклитизма и т.п.)
Распространенные виды родовых травм черепа и головного мозга:
- кровоизлияния в мозг с образованием гематомы;
- механические повреждения мозговой оболочки и тела мозга;
- переломы костей черепа и нижней челюсти;
- смещение мозговой оболочки.
Сразу после рождения плода последствия родовой травмы черепа и головного мозга выражается в различных неврологических состояниях, таких как кома, летаргия, слабая или отсутствующая реакция новорожденного на внешние раздражители, повышенная возбудимость и т.п.
Травмы внутренних органов
Повреждения внутренних органов плода во время родов встречаются гораздо реже. Чаще всего они развиваются не из-за механического воздействия, а в результате кислородного голодания. К родовым травмам органов можно отнести:
- кровоизлияния в печени;
- внутрибрюшинное кровотечение;
- кровоизлияния в надпочечники.
Реже возникают разрывы селезенки и желудка в результате травматического механического воздействия акушера.
Травмы скелета
Повреждения костных структур плода возникают при избыточной силе при родовспоможении, реже – при физиологических родах без акушерской помощи. Чаще всего возникают такие повреждения скелета:
- перелом ключицы;
- перелом плеча;
- перелом бедренной кости.
В большинстве случаев переломы костей заживают очень быстро: нередко через 3-4 дня после рождения на рентгене обнаруживаются костные мозоли, а функция конечности восстанавливается.
Обратите внимание! Кесарево сечение – извлечение плода из матки через разрез передней стенки брюшной полости – это не гарантия отсутствия родовой травмы
Иногда во время операции возникают различные повреждения костей ребенка при неосторожном извлечении за ножки или ручки
Травмирование мягких тканей
Повреждения тканей плода во время родов – результат воздействия акушерских инструментов. К травмам мягких тканей относят давление, в результате которого образуются гематомы и опухоли кожи и подкожной клетчатки на головке и теле плода. Они чаще всего проходят самостоятельно через 2-3 сутки после родов. В редких случаях возникают осложнения в виде нагноения, которое локализуют с помощью разреза и дренирования.
Травмы шейного отдела и позвоночника
На шейный отдел позвоночника плода приходится максимальное приложение механической силы во время родов, особенно при ротации и тракции. Чаще всего возникает перерастяжение позвоночника и спинного мозга в шейном отделе, что может привести к разрывам, кровоизлияниям, переломам, смещениям и отрывам эпифизов позвонков.
Это важно! Опасность этого вида родовой травмы заключается в том, что ее не всегда можно сразу диагностировать. Нередко перерастяжение спинного мозга, сопровождающееся опущением его ствола, не видно даже на рентгене, т.к
позвоночник остается целым.
Список литературы
-
Власюк В.В. Родовая травма и перинатальные нарушения мозгового кровообращения. — СПб.: «Нестор-История», 2009. — 252 с.
-
Мидленко А.И., Шевалаев Г.А., Мидленко М.А., Рябов С.Ю., Котова Е.Ю. Родовая травма: учебное пособие. — Ульяновск: УлГУ, 2015. — 42 с.
-
Егорова Т.Ю. Лекции по акушерству : пособие для студентов лечебного факультета, факультета иностранных учащихся, педиатрического, медико-психологического факультета и факультета медицинских сестер с высшим образованием. — Гродно: ГрГМУ, 2008. — 240 с.
-
Бодяжина В.И. Акушерство. — Ростов н/Д: Феникс, 2008. — 477 с.
-
Ратнер А.Ю. Поздние осложнения родовых повреждений нервной системы. — Казань: Изд. Казанского университета, 1990. — 308 с.
-
Власюк В.В. Родовая травма как проблема акушерства, педиатрии и патологической анатомии // Вестник АМН СССР. — 1991. — № 5. — С. 36-41.
-
Строганова Е.В., Шадрин О.Н., Кузьмина Ю.О. Соматические дисфункции региона шеи у детей первого полугодия жизни: клинические проявления и результаты остеопатической коррекции // Российский остеопатический журнал. — 2018. — № 3-4. — С. 33-41.
-
Александров В.И. Основные принципы осмотра ребенка мануальным терапевтом в период новорожденности. — М., 1999.
-
Шабалов Н.П. Неонатология: учебное пособие в двух томах. — М.: МЕДпресс-информ, 2004. — Т. II. — 640 с.
-
Новосельцев С.В. Остеопатический подход к лечению неврологических проявлений у пациентов с дегенеративно-дистрофическими изменениями в пояснично-крестцовом отделе позвоночника // Мануальная терапия. — 2008. — № 2 (30). — С. 25-29.
-
Kendig J.W., Nawab U. Birth injuries // MSD manual. — 2015.
-
Ojumah N., Ramdhan R.C., Wilson C., Loukas M., et al. Neurological Neonatal birth injuries: a iiterature review // Cureus. — 2017; 9 (12): 1938.
Тотальный паралич верхней конечности (паралич Керера)
наблюдается при повреждении Су—Т| сегментов спинного мозга или плечевого сплетения, чаще бывает односторонним. Клинически характеризуется отсутствием активных движений, резкой мышечной гипотонией (может быть симптом «шарфа»), отсутствием врожденных и сухожильных рефлексов, трофическими расстройствами. Как правило, отмечается синдром Бернара—Горнера.
Паралич Дюшенна—Эрба и паралич Керера, если они сочетаются с нарушением целостности позвоночника (дислокация, перелом и др.), могут осложниться синдромом Унтерхарншейдта: при резком повороте головы возникает спазм позвоночной артерии, развивается ишемия ретикулярной формации, возникает клиника спинального шока, что может явиться причиной летального исхода; в более легких случаях наблюдается диффузная мышечная гипотония, акроцианоз, похолодание кистей, стоп, парезы верхних конечностей, бульбарные нарушения. При улучшении состояния неврологическая симптоматика регрессирует.
Повреждение грудного отдела спинного мозга (Tj—T/n) клинически проявляется дыхательными расстройствами в результате нарушения функции дыхательных мышц грудной клетки: межреберные промежутки западают в тот момент, когда диафрагма осуществляет вдох. Вовлечение в процесс сегментов спинного мозга на уровне Т3—T6 клинически проявляется спастическим нижним парапарезом.
Травма нижнегрудных сегментов спинного мозга проявляется симптомом «распластанного живота» вследствие слабости мышц брюшной стенки. Крик у таких детей слабый, но при давлении на брюшную стенку становится более громким.
Травма спинного мозга в пояснично-крестцовой области проявляется нижним вялым парапарезом при сохранении нормальной двигательной активности верхних конечностей. Мышечный тонус нижних конечностей снижен, активные движения резко ограничены или отсутствуют. При осмотре: нижние конечности находятся в «позе лягушки», при придании ребенку вертикального положения ноги его свисают, как плети, отсутствуют рефлексы опоры, автоматической походки и Бауэра, угнетены коленные и ахилловы рефлексы, наблюдается симптом «кукольной ножки». В результате нарушения синергизма отдельных мышечных групп у детей возникает паралитическая косолапость, при которой, в отличие от врожденной, можно пассивно выводить стопу в правильное положение. Нередко вторично формируются подвывихи и вывихи бедер. При вовлечении в процесс крестцовых сегментов исчезает анальный рефлекс, может наблюдаться зияние ануса, недержание мочи (выделение мочи частыми каплями вне акта мочеиспускания) и кала. В последующем прогресси-
руют трофические расстройства: гипотрофия ягодичных мышц (симптом «проколотого мяча»), сглаженность складок на бедрах, атрофия мышц нижних конечностей, развитие контрактур в области голеностопных суставов.
Местные симптомы при травмах грудного и поясничного отдела позвоночного столба: напряжение паравертебральных мышечных валиков, деформации по типу кифоза или кифосколиоза, выстояние «остистого отростка» поврежденного позвонка, экхимозы над местом поражения.
Наиболее тяжелым видом натального повреждения спинного мозга является частичный или полный разрыв спинного мозга (преимущественно в шейном и верхнегрудном отделах). Характерными признаками являются вялые парезы (параличи) на уровне поражения и спастические параличи ниже уровня повреждения, нарушение функции тазовых органов (непроизвольное мочеиспускание и дефекация или запоры) с присоединением инфекции мочевых путей. При травме с разрывом спинного мозга в первые часы и дни жизни неврологическая симптоматика может быть такой же, как при кровоизлияниях, отеке мозга, шоке, и ребенок может умереть в течение нескольких часов еще до появления «спинальной» неврологической симптоматики.